維持性血液透析患者心臟瓣膜鈣化的評價及影響因素研究
張月倩
(天津市中醫藥研究院附屬醫院功能檢查科,天津 300120)
維持性血液透析(maintenance hemodialysis,MHD)患者是心臟瓣膜鈣化(cardiac valve calcification,CVC)的高發人群[1],其心血管鈣化發生率比普通人群高5~10 倍[2,3],可顯著增加心血管事件的發生率,威脅透析患者生命安全[4]。近期研究顯示[5],多個心臟瓣膜鈣化是MHD 患者病死率增高的獨立危險因素。既往研究報道[5-8],MHD 患者發生CVC 的相關危險因素可能與年齡、透析齡、血鈣、血磷、全段甲狀旁腺激素(iPTH)水平等多種臨床因素相關。但是關于MDH 患者CVC 鈣化程度的確切危險因素尚無明確定論。基于此,本研究選取2019 年1 月-2021 年8 月在我院診治的102 例伴CVC 的MHD患者臨床資料,旨在進一步探討MHD 患者不同CVC 鈣化程度的影響因素,為臨床提前預防、延緩發生CVC 及改善患者預后提供幫助,現報道如下。
1 資料與方法
1.1 一般資料 選擇2019 年1 月-2021 年8 月于天津市中醫藥研究院附屬醫院行維持血液透析治療的終末期腎病患者102 例作為研究對象,其中男59例,女43 例;年齡49~77 歲,平均年齡(61.93±6.67)歲。納入標準:①均符合終末期腎病標準[9];②經超聲心動圖檢查結果提示為CVC[10];③均接受規律血液透析(3 次/周,4 h/次)治療至少3 個月以上;④年齡≥18 歲。排除標準:①甲狀旁腺切除術后;②合并心力衰竭、風濕性心臟瓣膜病、瓣膜置換術后等嚴重心臟疾病;③合并惡性腫瘤、重度營養不良等病史者。本研究經我院倫理委員會審核批準,患者均知情同意并簽署知情同意書。
1.2 方法 使用Philips EPIQ7C 超聲診斷儀,S5-1 探頭,頻率為1.0~5.0 MHz。對患者行經胸超聲心動圖檢查,多切面觀察心臟瓣膜回聲,以主動脈回聲強度作為參照點,二尖瓣或主動脈瓣出現厚度>1 mm 的高回聲定義為CVC[10]。采用半定量評分法[2,10]對CVC的嚴重程度進行評價,觀測二尖瓣葉、主動脈瓣葉鈣化個數以及是否伴二尖瓣環鈣化。總分(0~6 分)=二尖瓣葉鈣化個數(0~2 分)+主動脈瓣葉鈣化個數(0~3 分)+二尖瓣瓣環鈣化(無為0 分,有為1 分)。根據總分劃分鈣化嚴重等級并分組:輕度鈣化組1~2分,中度鈣化組3~4 分,重度鈣化組5~6 分。
1.3 觀察指標 比較3 組臨床資料:性別、年齡、透析齡、高血壓史、糖尿病史、吸煙史、體重指數(BMI)、血肌酐、尿素氮、總膽固醇、甘油三酯、高密度脂蛋白、低密度脂蛋白、血清白蛋白、全段甲狀旁腺激素(iPTH)、血清鈣、血清磷及鈣磷乘積,評估其與CVC分級的關系,分析所有入組患者的CVCs 與上述臨床資料的相關性。以CVC 鈣化程度分級為因變量(以輕度鈣化=1,中度鈣化=2,重度鈣化=3 進行賦值),將單因素分析中有統計學意義的因素作為自變量(鈣磷乘積為中介變量,不能納入模型),行有序Logistic 回歸分析CVC 的獨立危險因素。
1.4 統計學方法 應用SPSS 25.0 統計學軟件行數據分析。正態分布的計量資料以()表示,組間比較采用方差分析,非正態分布的計量資料以[M(P25,P75)]表示,組間比較采用Kruskal-Wallis 檢驗,組間兩兩比較均采用Bonferroni 法。計數資料以[n(%)]表示,組間比較采用χ2檢驗或Fisher 確切概率法。Spearman 相關性分析CVCs 與各參數間相關性,有序Logistic 回歸分析探討影響MHD 患者CVC 的獨立危險因素。以P<0.05 為差異有統計學意義。
2 結果
2.1 3 組臨床資料比較 102 例患者中輕度鈣化組33 例,中度鈣化組40 例,重度鈣化組29 例;3 組透析齡、血鈣、血磷、鈣磷乘積比較,差異有統計學意義(P<0.05),其中,重度鈣化組與輕度鈣化組、中度鈣化組的透析齡比較,差異有統計學意義(P<0.05),重度鈣化組與輕度鈣化組的血鈣、血磷、鈣磷乘積比較,差異有統計學意義(P<0.05)。3 組年齡、性別、BMI、糖尿病患病率、高血壓患病率、吸煙史、血肌酐、尿素氮、總膽固醇、甘油三酯、高密度脂蛋白、低密度脂蛋白、白蛋白、iPTH 比較,差異無統計學意義(P>0.05),見表1。
表1 3 組臨床資料比較[,M(P25,P75)]
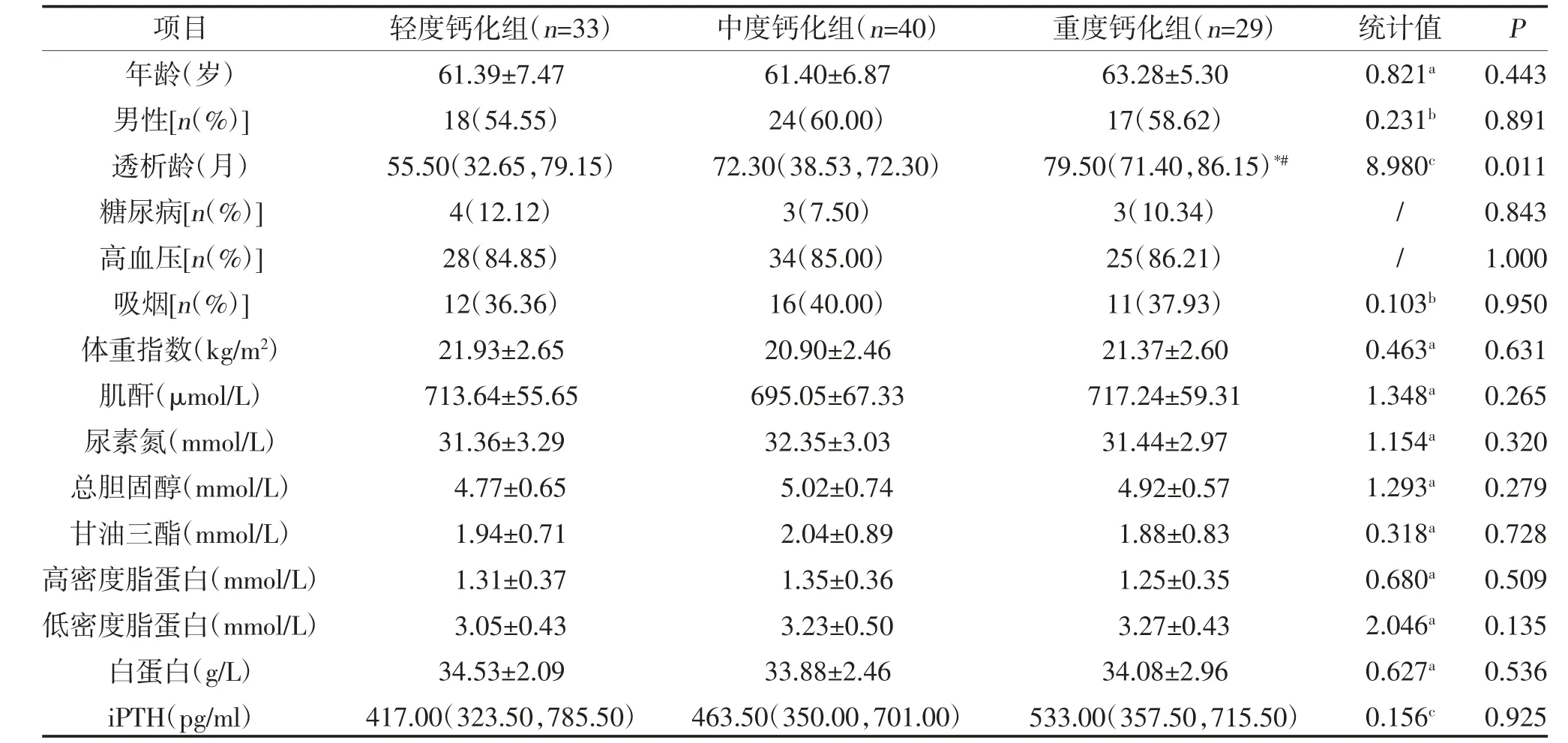
表1 3 組臨床資料比較[,M(P25,P75)]
注:a 為F 值;b 為χ2 值;c 為H 值;“/”為Fisher 確切概率法;*為與輕度鈣化組比較,P<0.05;#為與中度鈣化組比較,P<0.05

表1(續)
2.2 MHD 患者臨床特征與CVCs 的相關性 Spearman相關分析顯示,MHD 患者的CVCs 與年齡、透析齡、iPTH、血鈣、血磷、鈣磷乘積均呈正相關(r=0.272、0.459、0.247、0.453、0.503、0.531,P=0.006、0.001、0.012、0.001、0.001、0.001),見圖1。而CVCs 與性別、高血壓史、糖尿病史、吸煙史、BMI、血肌酐、尿素氮、總膽固醇、甘油三酯、高密度脂蛋白、低密度脂蛋白、血清白蛋白無關(P>0.05)。
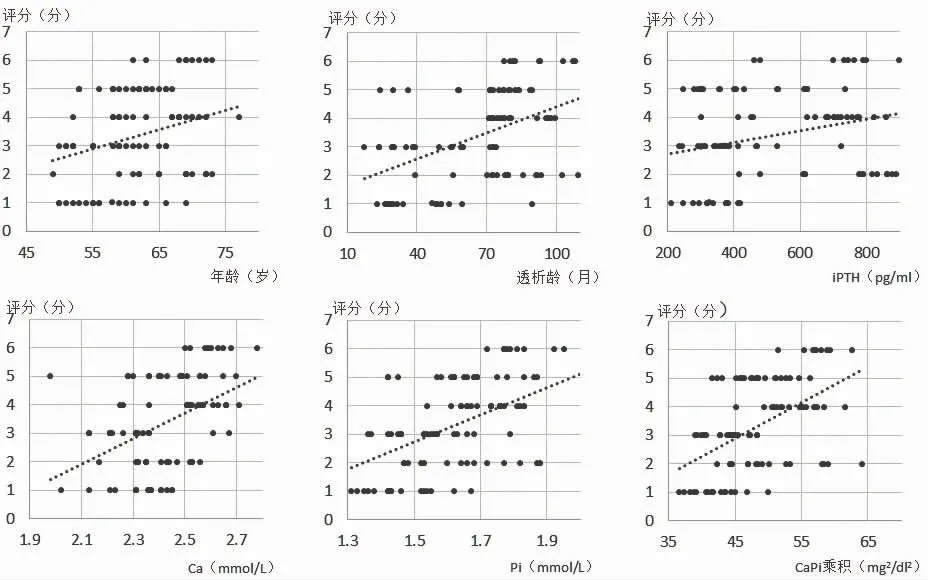
圖1 MHD 患者臨床特征與CVCs 的相關性
2.3 MHD 患者發生CVC 的多因素回歸分析 有序Logistic 回歸分析顯示,血磷水平為MHD 患者發生CVC 的獨立危險因素(P<0.05),見表2。

表2 MHD 患者發生CVC 程度多因素回歸分析
3 討論
CVC 在普通人群中的發生率為8%~12%,主要為伴隨年齡增長而鈣質沉積于瓣膜的一種退行性病變[11,12]。MHD 會提升CVC 的發病風險,據國內外統計[11,13],其發病率可高達31.3%~58.8%,是MHD 患者常見的相關并發癥和重要死亡原因[5],故了解MHD 患者發生CVC 的影響因素對延長患者壽命具有重要意義。本研究發現,MHD 患者CVCs 與年齡、透析齡、血鈣、血磷、iPTH、鈣磷乘積呈正相關,提示這些因素可能也和鈣化嚴重情況相關,且高磷水平是MHD 患者發生CVC 的獨立危險因素。
本研究結果顯示,重度鈣化組與輕度鈣化組血鈣、血磷、鈣磷乘積比較,差異有統計學意義(P<0.05),其中血磷水平為MHD 患者發生CVC 的獨立危險因素。其發生機制可能與MHD 患者普遍存在礦物質和骨代謝紊亂相關[7]。隨著腎臟功能的不斷下降,磷的排泄清除減少,也使得MHD 患者常伴發高磷血癥,高磷水平能誘導血管平滑肌細胞向成骨細胞轉化,進而導致瓣膜、血管、軟組織產生鈣化[7]。血磷等礦物質代謝紊亂還可促使繼發性甲狀旁腺功能亢進癥的發生,促進PTH 分泌,PTH 水平增高可增強破骨細胞活性,降低骨密度,增加血鈣水平,加重CVC[2]。高iPTH 可導致高骨轉運骨病,長期的高iPTH 水平可引起血管、心臟瓣膜及其它組織的轉移性鈣化[14],提示臨床應注意及早診治繼發性甲狀旁腺功能減退癥。近期,還有報道從細胞分子水平對CVC 的機制進行了探討并發現導致血管鈣化的關鍵因子——血磷,其不僅介導異位鈣鹽沉積,還是刺激慢性腎病血管鈣化的信號分子,可通過多種細胞分子信號通路誘導、啟動心血管壁鈣化[15]。磷可通過鈉磷轉運體-1 轉運至細胞內,誘導生成凋亡小體,促進間充質細胞轉化為成骨樣細胞,促進CVC 的產生[16]。
本研究還發現,CVCs 與患者年齡、透析齡呈正相關,和既往研究相似[2],提示高齡、長透析齡的患者可能存在更嚴重的CVC。患有CVC 的MHD 患者常同時伴發動脈粥樣硬化[17],提示高齡可通過增加動脈粥樣硬化患病率而影響CVC 發病。國內有研究顯示[18],可能由于長期透析對心臟瓣膜及血管的長期刺激與鈣磷負荷增加有關,導致透析齡≥24 個月的MDH 患者發生CVC 的風險增加。同時,透析齡越久產生的血管透析通路反復失功能及透析不充分的風險增加,進一步加重鈣磷代謝紊亂[15]。此外,近期國外一項多中心隊列研究也顯示在接受穩定維持性血液透析的患者中,其心血管疾病的發生隨透析時間增加而增高,相應的死亡風險也明顯增加,其原因與高血壓、液體超載、貧血、尿毒癥毒素、心肌纖維化等有關[19],也進一步提示臨床應重視長透析齡患者的心血管情況。
和CVC 進展相關因素如血鈣、血磷、iPTH、鈣磷乘積均是臨床中常見的監測指標,臨床應定期關注患者相關指標的變化情況,結合患者年齡、透析齡開展臨床工作。尤其注意控制患者血磷水平,注意限磷飲食,建議對合并血管鈣化的高磷血癥患者使用非含鈣磷結合劑,不建議對持續存在高鈣血癥的高磷血癥患者使用含鈣磷結合劑[20]。遵醫囑服用活性維生素D 及磷結合劑,以控制鈣、磷、iPTH 水平。
綜上所述,高齡、較長透析齡、高鈣、高磷、iPTH、鈣磷乘積均與CVC 嚴重程度相關,其中高磷水平是MHD 患者CVC 的獨立危險因素。臨床應早期關注以上指標,結合患者年齡、透析齡開展工作,以提高患者的生存質量。

