鎮痛鎮靜譫妄集束干預在降低機械通氣患者譫妄發生率中的作用
王燕華,郭 蘭,蔣苗苗
(南京醫科大學附屬無錫人民醫院重癥醫學科,江蘇 無錫 214000)
ICU中患者機械通氣治療概率較高,隨著機械通氣時間增加,患者出現并發癥可能性較高,降低其治療效果及生存質量。ICU獲得性神經衰弱、譫妄等均為ICU中患者機械通氣治療常見并發癥,會導致患者機械通氣時間延長,增加ICU中住院時間[1]。其中譫妄主要表現為意識障礙以及異常認知功能,此病發病突然且較為迅速,發展較快,死亡風險因其增加。當前臨床ICU管理中對于如何預防機械通氣患者出現譫妄,促進患者治療安全性的研究較為重視[2]。集束化干預策略是一種以循證醫學理念為基礎,結合相關臨床實踐對護理干預措施集束化后進行實施的護理模式,可有效優化治療效果[3]。本研究主要針對機械通氣患者中鎮痛鎮靜譫妄集束干預預防價值進行探討,借此對患者預后進行改善。
1 資料與方法
1.1一般資料:選取南京醫科大學附屬無錫人民醫院2020年3月~2021年12月收治的ICU中機械通氣患者80例為研究對象,隨機分為對照組與研究組各40例,研究組男25例,女15例;年齡(57.58±4.45)歲;呼吸系統疾病12例,心血管系統疾病10例,消化系統疾病7例,多臟器衰竭7例,重癥感染4例;對照組男23例,女17例;年齡(57.39±4.33)歲;呼吸系統疾病13例,心血管系統疾病11例,消化系統疾病8例,多臟器衰竭6例,重癥感染2例。兩組一般資料比較,差異無統計學意義(P>0.05)。具有可比性。本研究經過本院醫學倫理委員會批準。
1.2入選標準
1.2.1納入標準:①無ICU入住歷史;②ICU入住歷史超過1 d,機械通氣時間超過2 h;③病歷資料完整且清晰;④無昏迷;⑤交流能力正常;⑥家屬知情。
1.2.2排除標準:①年齡<18歲;②存在腦損傷、神經系統損傷;③入院時有譫妄表現;④嚴重認知障礙;⑤視聽功能嚴重障礙;⑥精神類疾病。
1.3干預方法:對照組行常規ICU干預:生命指標、病情變化等密切監測與匯報;血氣分析定期進行并記錄;管道基礎護理,確保通常;協助軀體被動運動;面對患者及家屬做基礎病情說明。
研究組行鎮痛鎮靜譫妄集束干預:①護理小組:選取護士長作為組長,納入成員包括主治醫師及責任護士,納入成員均具備豐富理論知識與成熟臨床經驗,組織小組內成員定期接受集束化護理培訓,通過理論與實踐雙重考核后方可參與臨床工作,接觸患者。②喚醒自主呼吸:患者進入ICU第2天,由責任護士對患者進行喚醒評估,并在安全性試驗合格后,由早8點開始嘗試減少鎮靜藥物使用劑量,在患者清醒狀態下,通過交流溝通評估患者鎮痛、鎮靜狀況。由呼吸治療師對患者狀態評估后,進行自主呼吸試驗,對患者病情變化及人機協調狀態進行密切觀察,借此評估患者是否可以脫機或是氣管拔除,一旦出現呼吸不協調則需要立即進行藥物劑量調整。對患者日間睡眠需要合理進行限制。③譫妄評估及管理:責任護士選擇臨床RASS量表對患者鎮靜效果進行評估,間隔4 h進行1次,理想效果評分為0~2分,結合生命體征調整鎮痛、鎮靜藥物的使用量,預防譫妄出現。④早期活動:遵照集束干預小組制訂護理計劃早期引導患者進行活動,在責任護士協助下被動、主動進行床上活動,包括翻身、坐起以及床旁輪椅等,后逐漸嘗試床邊站立以及行走等早期活動。⑤家庭參與:患者進入ICU 24 h之內需要主治醫師、責任護士向家屬說明當前患者情況及治療流程等,并獲得家屬的配合,對每天探視時間進行合理調整,指導家屬對患者進行充滿關愛的喚醒方式,同時在護理期間重視家屬意見,對護理計劃進行合理調整,促進護理質量。
1.4觀察項目:①疾病程度:選擇急性生理功能和慢性健康狀況評分系統(APACHE Ⅱ),作為干預前、干預后評估工具,分數增加則病情程度加重[4];②藥物使用量,對于丙泊酚、瑞芬太尼的使用量進行記錄[5];③譫妄:對譫妄發生頻率,持續時間進行密切觀察與記錄;④相關指標:準確記錄機械通氣時間、ICU住院時間、意外脫管以及呼吸機相關肺炎(VAP)發生概率,評估28 d后患者生存率[6]。

2 結果
2.1兩組干預前后疾病程度評分比較:比較兩組干預前疾病程度,差異無統計學意義(P>0.05);研究組干預后疾病程度評分優于對照組,差異有統計學意義(P<0.05)。見表1。

表1 兩組干預前后疾病程度評分情況比較分,n=40)
2.2兩組鎮痛、鎮靜藥物使用量、機械通氣時間及住院時間比較:研究組鎮痛、鎮靜藥物干預后使用量、機械通氣時間及住院時間均小于對照組,差異有統計學意義(P<0.05)。見表2。
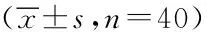
表1 兩組鎮痛鎮靜藥物使用量、機械通氣時間及住院時間情況調查表
2.3兩組譫妄發生率、持續時間比較:研究組干預后譫妄發生率及持續時間均低于對照組,差異有統計學意義(P<0.05)。見表3。

表3 兩組譫妄發生率、持續時間情況比較(n=40)
2.4兩組干預后意外脫管率、VAP率及28d生存率比較:研究組干預后意外脫管率、VAP率均低于對照組,差異有統計學意義(P<0.05);同時其28 d生存率高于對照組,差異有統計學意義(P<0.05)。見表4。

表4 兩組干預后意外脫管率、VAP率及28 d生存率比較[n(%),n=40]
3 討論
機械通氣指在患者出現通氣、換氣功能障礙時,借助機械裝置-呼吸機替代或改變患者的自主呼吸狀態,幫助患者逐漸恢復有效通氣,并對氧合進行改善的一種呼吸支持方案。ICU中機械通氣治療患者人數較多,同時發生譫妄等并發癥的概率也較高[7]。其主要表現為定向力障礙、煩躁不安及注意力無法集中等意識混亂,對于近期、遠期患者預后均影響不良。患者出現譫妄會增加機械通氣時間,促進死亡風險的增加[8]。ICU患者在離院后較長時間內依舊存在認知障礙,對于預后較為不利。因此通過護理措施預防、改善患者機械通氣中具有極高意義[9]。
鎮痛鎮靜譫妄集束干預是給予臨床實證基礎上結合護理措施,為患者提供多方面護理干預,借此加強護理效果,近些年臨床上對其應用價值的認可度不斷增加[10]。部分Meta研究指出相比常規ICU護理,鎮痛鎮靜譫妄集束干預可有效預防減少患者機械通氣后出現并發癥的概率,不過還需要不斷提供循證護理證據,進而加強其效果。本研究結果表明在機械通氣患者中,鎮痛鎮靜譫妄集束干預可改善疾病程度,促進患者恢復速度,它首先強調護理人員的專業培訓及護理質量的加強控制,進行規范化、標準化科室護理。其次要求責任護士更為專業,有效對譫妄等并發癥的出現進行預警并處理,從而確保護理效果[11]。鎮痛鎮靜譫妄集束干預的使用可促進鎮靜藥物使用量、機械通氣時間減少等效果,分析原因為護理中每天喚醒措施可對患者狀態準確及時評估,在確保患者狀態同時,減少藥物使用量,促進患者覺醒時間增加,改善患者自主護理狀態,從而加強對呼吸功能變化的動態監測,促進撤機成功概率[12]。鎮痛鎮靜譫妄集束干預,采取每天喚醒、自主呼吸措施,可避免患者深度鎮靜出現的可能,發揮高峰值刺激作用,幫助患者身體活動、認知活動,一定程度上對譫妄發生進行預防,并發揮遠期保護價值。譫妄的評估與管理是鎮痛鎮靜譫妄集束干預的核心,也是此次研究的重點[13-14]。本研究結果顯示,鎮痛鎮靜譫妄集束干預能夠對患者呼吸功能進行及時、準確地評估,可以幫助臨床對脫機機會、時間進行掌握,確保患者喚醒時的良好狀態,避免鎮靜、鎮痛藥物使用量過高,造成并發癥,從而減少機械通氣時間,結合自主呼吸狀態的評估,進一步提升撤機成功可能。結合早期活動與家屬參與,穩定患者情緒的基礎上,引導患者通過活動恢復身體機能,提高免疫力,減少并發癥出現可能性,促進恢復效果[15]。
綜上所述,ICU機械通氣患者選擇實施鎮痛鎮靜譫妄集束干預,可減少鎮痛、鎮靜藥物使用量,降低譫妄、VAP等出現的可能,縮短譫妄、機械通氣等持續時間,緩解患者疾病程度,提高生存概率,臨床價值較為明確。

