黃斑色素光學密度與黃斑區視網膜厚度及眼軸長度的相關性研究*
張 靜,陳再洪 ,劉 玨
(1.重慶醫科大學附屬第二醫院健康管理中心 400010;2.重慶市急救醫療中心眼科 400014)
隨著生活方式的改變,近10年來近視的發生率一直攀升,且發病年齡越來越年輕化,近視度數也進展較快,尤其高度近視的發生率越來越高[1]。大量研究發現,黃斑色素(macular pigment,MP)對人類黃斑有保護作用,其可選擇性地吸收藍光,減少眩光和色差,增加對比敏感度,從而提高視功能;且可作為抗氧化劑清除氧自由基,降低生物分子的耗盡及延緩脫氧核糖核酸的降解;加強神經通路,調節微管的動態不穩定性,抑制突觸囊泡蛋白退化,從而維持黃斑的正常功能[2]。近年來對MP的研究也逐年增多,也有不少對近視人群黃斑色素光學密度(macular pigment optical density,MPOD)的觀察研究,但對近視患者MPOD是否存在變化尚有爭議,MPOD與近視患者眼軸及眼底視網膜的變化是否存在關聯仍無定論。而對MPOD的測量也有不同方法,目前主要分兩類:(1)以異色閃爍光度測量(HPF)為代表的主觀心理測量方法,此方法雖準確性高,重復性好,但其畢竟為一種心理物理學檢測方法,受檢者的主觀意愿和配合程度影響結果的準確性,需多次重復檢查才能得出結果,檢查時間較長(完整測量需60~90 min),不適合大范圍臨床的普及;(2)客觀光譜反射法,單波長光譜反射法就是一項新的測量黃斑區7°以內MP的客觀檢測方法,此方法簡單、方便、客觀、重復性好。而臨床醫生的目的是為更多的患者提供有效的檢查手段,以期快速的為患者提供臨床建議。本研究采用單波長(460 nm)眼底光譜反射法測量近視患者距中心凹7°圓形視網膜區域的MPOD,以了解不同眼軸患者MPOD是否存在變化,同時分析MPOD是否與黃斑區視網膜厚度存在關聯。
1 資料與方法
1.1 一般資料
回顧性收集2018年7-12月在重慶市急救醫療中心眼科近視眼門診就診的患者,對所有患者的資料進行篩選。納入標準:年齡18~30歲近視患者;醫學驗光檢查矯正視力達1.0;裂隙燈檢查及眼底檢查未見明顯異常;光學相關斷層掃描(optical coherence tomography,OCT)檢查圖像清晰(信號強度≥8)。排除標準:矯正視力達不到1.0;既往有眼底病、青光眼、白內障等眼部疾病;有糖尿病、高血壓等可能引起眼底視網膜發生改變的基礎疾病。最終納入96例(191眼)患者,女60 例(120眼),男36例(71眼)。記錄所有患者的性別、年齡、眼軸長度、黃斑區平均色素光密度(mean macular pigment optical density,Mean MPOD)、黃斑區最大色素光密度(max macular pigment optical oensity,Max MPOD)、黃斑各分區視網膜厚度。根據眼軸長度分為正常眼軸組 (22~<24 mm)67眼,中長眼軸組(24~<26 mm)69眼,長眼軸組(≥26 mm)55眼。
1.2 檢查方法
(1)眼前節檢查:應用裂隙燈顯微鏡檢查患者角膜、前房、瞳孔、虹膜等。(2) 驗光檢查:所有入組者給予復方托吡卡胺滴眼液散瞳,每隔10 min 1次,共3次,20 min 后使用綜合驗光儀驗光。 (3)眼底檢查:應用裂隙燈顯微鏡配置+90 D前置鏡(美國VOLK公司)檢查患者后極部眼底。(4)MPOD檢查:數字眼底照相檢查儀(Visucam@200,德國Carl Zeiss公司),采用單波長(460 nm)眼底光譜反射法測量患者距中心凹7°圓形視網膜區域的MPOD,每例患者由同一檢查者檢查3次,取3次平均值作為最終納入分析的數據。(5) 眼軸長度測量:采用 AL-SACN眼軸長度測量儀(日本尼德克公司)測量受試者眼軸長度,均由同一檢查者完成,每例患者均測量 3次并取平均值。(6)OCT檢查:采用Cirrus HD-OCT檢查儀(德國Carl Zeiss公司),測量時選擇掃描類型Macular cube 512×128,收集所有窗口中完整清晰,端到端的顏色密度一致,信號強度≥8的數據。利用隨機軟件測量黃斑區視網膜厚度(內界膜到視網膜色素上皮層),生成黃斑視網膜地形圖(ETDRS環),本文進一步以黃斑中心(0°)為圓心,根據MP的分布特點,對黃斑區進行分區,依次為中心區(≤1 000 μm),內環區(>1 000~3 000 μm),外環區(>3 000~6 000 μm)。記錄以上三區的視網膜厚度,所有數據測量均為同一操作者在相同條件下進行。
1.3 統計學處理
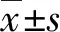
2 結 果
2.1 各組MPOD、視網膜厚度比較
各組年齡分布差異無統計學意義(P>0.05),性別、Mean MPOD、Max MPOD差異有統計學意義(P<0.05)。各組內環區、中心區、外環區視網膜厚度有差異(P<0.05),平均視網膜厚度比較差異無統計學意義(P>0.05),見表1。
2.2 相關性分析
Mean MPOD與外環區視網膜厚度呈正相關(r=0.168,P=0.020),與中心區、內環區視網膜厚度及平均視網膜厚度均無明顯相關性(r=-0.126、0.108、0.104,P=0.082、0.138、0.150)。Mean MPOD與眼軸長度呈負相關(r=-0.525,P<0.001)。
中心區視網膜厚度與眼軸長度呈正相關(r=0.196,P=0.006),外環區視網膜厚度與眼軸長度呈負相關(r=-0.256,P<0.001),內環區視網膜厚度與眼軸長度未發現相關性(r=-0.086,P>0.05),平均視網膜厚度與眼軸長度亦未發現明顯相關性(r=0.107,P>0.05)。

表1 各組MPOD、視網膜厚度比較
3 討 論
近視是青少年人群中發生率最高的眼科疾病,在全球范圍的發生率逐年遞增,而在亞洲地區的國家發生率明顯高于歐洲,而我國又尤為明顯[1]。在臨床及生活中,大部分運用最佳矯正視力來評估近視患者的視功能情況,但實際發現,近視患者甚至高度近視患者在早期通常都能保持較好的最佳矯正視力,而當表現出最佳矯正視力已下降時,往往眼底視網膜已發生了不可逆的改變。故早期發現近視患者眼底的隱匿性改變尤為重要。而大量的研究發現MP存在濾過有害的藍光及阻止單態氧的作用,此外分子生物學研究也指出葉黃素和玉米黃質分別反映視桿細胞和視錐細胞的密度,MP能通過減少色差像差幫助提高視功能。由此可以看出,MP在保護黃斑功能,評估早期視網膜細胞功能是否受到損傷的重要性。活體檢測MP密度難度大,目前各種方法均為通過光學檢測技術測量活體MP的濃度。MPOD是MP吸收光線特性[3]的度量,數值上常用反射率(入射光量與反射光量之比)倒數的十進制對數表示[3],以log unit為單位。
本研究即是通過對最佳矯正視力正常的不同眼軸長度患者的MPOD資料進行收集分析,以期發現近視患者早期是否存在MP變化,且這種變化是否與眼軸長度存在相關性(眼軸長度反映近視程度)。本研究發現以眼軸長度分組比較,3組之間的Mean MPOD及Max MPOD分布均有差異(P<0.01),且兩兩再進行比較,發現眼軸長度越長,患者Mean MPOD及Max MPOD越小。相關性分析發現,Mean MPOD與眼軸長度存在負相關(P<0.01),與文獻[4-5]的研究一致,其發現隨著近視屈光度的增加,MPOD逐漸減小。筆者分析可能存在的原因:隨著近視的加重,眼軸拉長,后極部黃斑區視網膜結構發生細微改變,為抵御這種改變,MP消耗變多,故MPOD減少,此外,隨著眼軸的拉長,黃斑區視網膜的變薄,導致MP所儲留的空間變少,故長眼軸患者的MPOD明顯減少。但也有研究結果與本研究得出的結果不一致,NEELAM等[6]的研究發現,MPOD平均值右眼0.307±0.155,左眼0.305±0.149,MPOD與眼軸不存在關聯。分析不同研究結果的可能原因:(1)既往研究中,各研究采用的MPOD測量方式不同,故得出的MPOD一致性較差。本研究采用新型數字眼底照相檢查儀,除了對眼底進行常規立體圖像拍攝和處理外,還能對MPOD進行測量。(2)MPOD可能存在人群、種族的差異,WOLF-SCHNURRBUSCH等[7]的研究也證實MPOD存在種族差異,因而對調查的人群不同,所得的結果不盡一致。(3)MPOD受多種因素的影響,多數研究不能完全排除干擾因素,如血清中類胡蘿卜素含量、脂肪含量、飲食習慣等,而HAMMOND等[8]提出既往有脂肪組織與視網膜競爭性攝取葉黃素的假說,因此,脂肪含量可能影響視網膜葉黃素和玉米黃素的濃度。(4)對近視者分組方式的不同,可能導致結果偏差。不少研究發現屈光度高的近視者眼軸并不長,且眼底不存在近視性視網膜改變,此類近視者可能是角膜晶體因素占主要因素,而本研究為觀察近視者黃斑情況,故認為采用眼軸長度對近視者進行分組更為準確。
本研究發現,各組視網膜厚度存在明顯差異(P<0.05),長眼軸組患者的外環區視網膜較薄。既往屠穎等[9]對高度近視眼黃斑形態進行觀察,發現長眼軸組在OCT檢查結果顯示的黃斑分區中心區及內環區厚度明顯變薄。筆者分析近視患者黃斑變薄原因:(1)近視眼眼軸延長,引起玻璃體腔變長機械拉伸鞏膜,最終視網膜伸展導致視網膜變薄。(2)隨著近視的增加,尤其高度近視患者黃斑區下脈絡膜變薄[10],脈絡膜供血減少,導致黃斑區視網膜萎縮變薄。本研究發現中心區視網膜厚度與眼軸長度呈正相關(r=0.196,P=0.006),外環區視網膜厚度與眼軸長度呈負相關(r=-0.256,P<0.001),內環區視網膜厚度及平均視網膜厚度與眼軸長度均無明顯相關性(P>0.05),與之前大部分研究結果存在差異。ZHANG等[11]研究表明,等效球鏡與黃斑旁中心各區域視網膜厚度均呈正相關,但與黃斑中心區視網膜厚度呈明顯負相關。LUO等[12]報道隨著近視的增加,黃斑中心區視網膜越厚,旁中心視網膜越薄。分析可能的原因:(1)筆者所收集的資料中,超長眼軸極少,而在中長度眼軸眼中,隨著眼軸的拉長,視網膜神經上皮層被拉伸變薄,眼軸延長增加了視網膜表面切線力,從而導致黃斑中心凹變淺,故而一定程度上中心凹的厚度可能增厚。DUBIS等[13]在動物模型中的研究顯示,由于黃斑區缺乏血管,導致黃斑中心小凹在眼內壓的作用下產生凹陷,同時,眼球的生長與玻璃體牽拉導致視網膜的牽拉變薄,而黃斑中心小凹以外的區域,因缺乏大的血管及神經纖維,較中心區視網膜更易發生拉伸變薄。此研究結果與既往多項研究結果大體一致,但LIEW等[14]的研究結果發現中心區視網膜厚度與MPOD呈正相關,考慮原因是其納入的長眼軸患者較多,因為隨著眼軸進一步的拉長,超長眼軸患者的中心區視網膜厚度將進行性的下降。(2)長眼軸組患者后極部向后延長過程的同時,導致了后極部視網膜向中央聚集的傾向,后極部視網膜向黃斑中心區移動,所測得的中心區范圍內的視網膜厚度實際部分包涵了內環區較厚的視網膜厚度,故偏厚。
本研究結果發現,長眼軸組的Mean 及Max MPOD明顯降低,且黃斑區視網膜厚度變薄。既往有研究發現MPOD 和黃斑區視網膜厚度呈明顯正相關[15],但對于不同眼軸長度的黃斑區視網膜厚度與MPOD的相關性分析鮮有報道。MP的分布特點:主要由葉黃素和玉米黃質,內消旋玉米黃質等類胡蘿卜素組成,非均勻地分布在整個視網膜上,其主要存在于黃斑區視網膜,逐漸向周邊銳減。本研究發現,Mean MPOD與外環區視網膜厚度呈正相關(P<0.05),與內環、中心區的視網膜厚度無明顯的相關性(P>0.05)。分析可能原因:(1)根據近視的發展,首先出現供血不足及缺氧等病變的是黃斑外環區的視網膜[12],故此區域先于中心區變薄。推測變薄的視網膜對葉黃素攝取及存儲功能均可能受損,導致外環區MPOD隨眼軸增長而減少。(2)為保護黃斑功能,近視患者MP消耗變多,由此推測MPOD的減少早于黃斑形態學的變化,故發現MPOD與近視患者最早出現的黃斑視網膜厚度變化區域即外環區存在線性相關。
此研究僅限于一家醫院的調查,且樣本量過少,因條件限制,未能嚴格規避其他影響因素。且因是回顧性分析,無法對患者進行長期的隨訪,未能觀察到通過外在補充MP是否能提高患者的MPOD。同時,也缺乏除最佳矯正視力外的其他評估的視功能檢查,如視野、微視野、對比敏感度、電生理等,無法直接指出MPOD的減少,黃斑視網膜厚度的變薄,就導致了黃斑功能的下降。故在以后的研究中,需多中心研究,增大樣本量,納入視野、電生理等更多的視功能檢查,盡量控制其他影響因素。
綜上所述,隨著眼軸增長,患者MPOD減少,且長眼軸組患者MPOD減少明顯。以此提醒臨床醫生注意觀察近視患者在發生主觀視功能障礙之前眼底視網膜的細微改變,是否可以通過一定的干預,如體外補充MP來保護近視患者的黃斑功能。

