變速泵注去甲腎上腺素預防蛛網膜下腔麻醉后剖宮產低血壓對產婦及新生兒的影響
吳戰懷 周蓉
蛛網膜下腔麻醉后低血壓是剖宮產手術常見的母體并發癥[1]。去甲腎上腺素是強效α受體激動劑,弱β1受體激動劑,對心臟的抑制作用最小,逐漸成為蛛網膜下腔麻醉后剖宮產低血壓的首選藥物[2-3]。單次注射去甲腎上腺素仍可出現血壓升高、心動過緩和惡心嘔吐等不良反應[4]。研究表明,泵注去甲腎上腺素可較好維持蛛網膜下腔麻醉后剖宮產循環穩定[5]。本文探討變速泵注去甲腎上腺素預防蛛網膜下腔麻醉后剖宮產低血壓對產婦及新生兒的影響。
1 資料與方法
1.1 臨床資料 選擇2019年1月至12月浙江大學醫學院附屬婦產科醫院擇期行剖宮產術產婦90例,年齡18~40歲,足月單胎妊娠,ASA≤Ⅱ級,體重指數20~35 kg/m2。排除標準:去甲腎上腺素過敏、胎兒異常、存在高血壓或妊娠期高血壓疾病、心腦血管疾病、心動過緩或其他類型心律失常、血小板減少或功能障礙、凝血功能障礙及其他蛛網膜下腔麻醉禁忌證。采用隨機數字表法分為2組:對照組(C組)和變速泵注去甲腎上腺素組(V-NE組)。本研究獲本院倫理委員會批準,與產婦或家屬簽署知情同意書。
1.2 方法 所有產婦均無術前用藥,術前禁食6 h,禁飲2 h。入手術室后,常規監測心電圖(ECG)、血壓(BP)、心率(HR)和(血氧飽和度)SpO2,18 G留置針穿刺建立靜脈通路,予乳酸鈉林格液10 mL/kg快速靜脈輸注。取平臥位,將手術床左傾15°[6],間隔1min連續測量無創血壓,取差值<10%的3次收縮壓的平均值作為基礎血壓。于L1~2間隙行硬膜外穿刺并置管備術后患者硬膜外自控鎮痛使用,L3~4間隙行蛛網膜下腔穿刺,穿刺成功后緩慢推注羅哌卡因,配比為1%羅哌卡因1.5 mL+10%葡萄糖注射液1.5 mL重比重液便于調整麻醉平面,注藥時間30 s。注射完畢轉為仰臥位,調整體位,針刺法測試麻醉平面維持在T4~6水平。間隔1 min測量血壓直至胎盤娩出后改為間隔3 min測量,低血壓定義為收縮壓(SBP)<80%基礎血壓;高血壓定義為血壓>140 mmHg或>基礎血壓的120%。去甲腎上腺素由專人配置,采用0.9%氯化鈉溶液稀釋至2 μg/mL,兩組產婦均在推注羅哌卡因即刻給予去甲腎上腺素:C組產婦靜脈注射去甲腎上腺素5 μg后,當SBP低于基礎血壓的80%時均再次予去甲腎上腺素5 μg靜脈推注。V-NE組泵注去甲腎上腺素:初始劑量為0.05 μg/(kg·min);當血壓<基礎血壓90%時,泵注劑量調至0.08 μg/(kg·min);當血壓<基礎血壓的80%時,泵注劑量調至0.11 μg/(kg·min),當血壓<基礎血壓的70%時,泵注劑量調至0.14 μg/(kg·min);當血壓≥基礎值90%且<基礎血壓110%時輸注速度恢復至初始劑量;當血壓≥基礎血壓110%時,將去甲腎上腺素的輸注速度降為0.02 μg/(kg·min);當血壓>基礎血壓120%時暫停使用。心動過緩(HR<60次/min)時靜脈注射阿托品0.3~0.5 mg。
1.3 觀察指標 記錄去甲腎上腺素用藥量、液體出入量、手術時間、產婦低血壓、高血壓、心動過緩和惡心嘔吐的發生情況。記錄新生兒1和5 min時Apgar評分,斷臍即刻新生兒臍動脈血血氣分析結果。
1.4 統計學方法 采用SPSS 20.0統計學軟件。符合正態分布的計量資料以(±s)表示,兩組比較采用t檢驗,計數資料比較采用卡方檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組產婦年齡、體重指數和孕周比較 差異無統計學意義(P>0.05),見表1。
表1 兩組產婦年齡、體重指數和孕周比較(±s)

表1 兩組產婦年齡、體重指數和孕周比較(±s)
組別 年齡(歲) 體重指數(kg/m2) 孕周(周)C組 32.6±4.2 27.1±2.7 38.5±0.9 V-NE組 32.2±3.8 26.3±2.7 38.2±0.7
2.2 兩組產婦去甲腎上腺素用藥量、補液量、出血量、尿量和手術時間差異無統計學意義(P>0.05),見表2。
表2 兩組產婦用藥總量、補液量、出血量、尿量和手術時間比較(±s)

表2 兩組產婦用藥總量、補液量、出血量、尿量和手術時間比較(±s)
組別 用藥總量(μg) 補液量(mL)出血量(mL)尿量(mL)手術時間(h)C組 59.9±15.4 564.0±91.7 274.7±70.1 148.2±72.6 38.7±6.2 V-NE組 62.9±26.2 580.9±112.6 272.2±77.6 162.9±76.4 40.1±6.7
2.3 兩組產婦低血壓、高血壓、心動過緩和惡心嘔吐發生率比較 與C組相比,V-NE組低血壓、高血壓、心動過緩和惡心嘔吐發生率降低(P<0.05),見表3。

表3 兩組產婦低血壓、高血壓、心動過緩和惡心嘔吐發生率比較(%)
2.4 兩組新生兒1 min和5 min時Apgar評分及臍動脈血臍動脈血氣分析及pH值比較 差異無統計學意義(P>0.05),見表4。
表4 兩組新生兒1 min和5 min時Apgar評分及臍動脈血氣分析比較(±s)
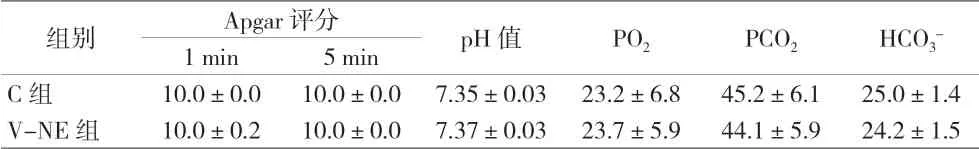
表4 兩組新生兒1 min和5 min時Apgar評分及臍動脈血氣分析比較(±s)
組別 Apgar評分 pH值 PO2 PCO2 HCO3-1 min 5 min C組 10.0±0.0 10.0±0.0 7.35±0.03 23.2±6.8 45.2±6.1 25.0±1.4 V-NE組 10.0±0.2 10.0±0.0 7.37±0.03 23.7±5.9 44.1±5.9 24.2±1.5
3 討論
蛛網膜下腔麻醉因其具有操作簡單、起效迅速和效果確切等優點適用于剖宮產手術,同時也有麻醉平面不易控制和術中低血壓發生率高等缺點。蛛網膜下腔麻醉后低血壓可導致產婦惡心嘔吐、呼吸困難和子宮胎盤血流灌注下降,嚴重時可危及母嬰安全。蛛網膜下腔麻醉后低血壓由多種原因導致,單純依賴液體治療和體位調整難以糾正,需給予適當的血管活性藥物予以防治[7]。目前剖宮產手術中常用的血管活性藥物主要有:麻黃堿、去氧腎上腺素、甲氧明和去甲腎上腺素。
麻黃堿是產科治療麻醉后低血壓的首選藥物之一,但因其可能透過胎盤,使胎兒代謝增高,臍動脈血pH值降低,最終導致胎兒發生酸血癥[8],逐漸被去氧腎上腺素代替。去氧腎上腺素是強效α受體激動藥,升高血壓的同時可反射性引起心率減慢,從而導致心輸出量降低,因此不適用于心動過緩或蛛網膜下腔麻醉后心動過緩的產婦[2]。而去甲腎上腺素兼具α和β腎上腺素能活性,升高血壓同時,對心率和心排量影響較小[9],用于子癇前期產婦蛛網膜下腔麻醉后低血壓安全性也較麻黃堿高[10]。目前研究認為去甲腎上腺素治療蛛網膜下腔麻醉后剖宮產術蛛網膜下腔麻醉后低血壓的ED50為4.0~10.0 μg[11-13]。本資料結果顯示,變速泵注去甲腎上腺素可較好地防治蛛網膜下腔麻醉后剖宮產低血壓,變速泵注去甲腎上腺素產婦低血壓、高血壓、心動過緩和惡心嘔吐發生率較低,對新生兒無不良影響。此外,變速泵注去氧腎上腺素用于防治蛛網膜下腔麻醉后剖宮產低血壓的總量約為1,500 μg[6],去氧腎上腺素與去甲腎上腺素用于治療剖宮產術蛛網膜下腔麻醉后低血壓的效價比是13.1∶1,本資料中,兩組產婦去甲腎上腺素用藥總量雖高于ED50,但仍與以往研究結果一致。
血管活性藥物需考慮對產婦血流動力學的影響,本研究選擇觀察產婦血壓和心率反映其循環穩定情況,變速泵注比單次推注去甲腎上腺素可更明顯降低產婦低血壓發生率,變速泵注去甲腎上腺素還可降低產婦高血壓和心動過緩發生率,可能與其避免單位時間內輸注大劑量去甲腎上腺素有關。HASANIN等[5]研究顯示,較大劑量腎上腺素可導致產婦高血壓和心動過緩,推測可能因為去甲腎上腺素收縮血管,升高血壓,反射性引起心率減慢,與本研究結果一致。剖宮產術中產婦惡心嘔吐多為低血壓至腦灌注下降,興奮延髓嘔吐中樞引起[14],變速泵注去甲腎上腺素可降低產婦惡心嘔吐發生率,也提示其循環更為穩定。本研究結果顯示,靜脈推注和泵注去甲腎上腺素均未對新生兒產生不良影響。
本研究尚存在一定的局限性。如未納入有心臟疾病的產婦,研究結果僅適用于一般無病理妊娠的產婦;雖然本研究中間隔1 min測量血壓,患者無不適,且改變體位或按壓子宮用時較短,但測量結果仍有延遲,監測指標僅間斷反映產婦血流動力狀態。
綜上所述,與單次去甲腎上腺素注射相比,變速泵注去甲腎上腺素可較好防治蛛網膜下腔麻醉后剖宮產產婦低血壓,高血壓、心動過緩和惡心嘔吐發生率,對新生兒無不良影響。

