NKT細胞在宮頸癌外周血中的水平研究*
涂云霞,葉婷婷,羅 琳,劉榮芳,陳 格,華金仁,潘 玫
江西省婦幼保健院腫瘤科,江西南昌 330006
宮頸癌的發病率和死亡率均較高,相關研究顯示,2018年全球新增宮頸癌病例57.0萬例,死亡31.1萬例,分別占所有女性癌癥發病和死亡的6.6%和7.5%[1]。宮頸癌的局部侵襲、淋巴結及遠處轉移是其預后不良的主要原因[2],免疫監測是腫瘤細胞遠處侵襲轉移的重要前提[3]。在腫瘤細胞的免疫監測中,T細胞和B細胞的獲得性免疫固然重要,但是自然殺傷T細胞(NKT細胞)也發揮了重要作用。NKT細胞是T細胞的一個亞群,它既表達NK細胞受體,又表達T細胞受體,兼具NK細胞和T細胞的特性,因此也被稱為CD3+CD56+NKT樣細胞[4]。依據CD4、CD8的表達情況,NKT細胞又可分為CD8+NKT、CD4+NKT、CD4-CD8-T細胞(DN細胞)這3個亞群,這些細胞在經抗原活化后不僅可以直接對腫瘤進行殺傷,也可通過激活免疫系統間接實現殺傷腫瘤的目的[5]。
NKT細胞最初在非霍奇金淋巴瘤、白血病、肺癌、乳腺癌中得到初步研究,其研究結果證實在這些腫瘤的發生發展中NKT細胞具有重要的地位,然而目前NKT細胞在宮頸癌中的研究較少[6-7]。本研究以宮頸癌患者及健康體檢女性作為研究對象,比較二者NKT細胞的差異等,并根據宮頸癌病理類型及分期的不同,比較NKT細胞差異,分析NKT細胞與宮頸癌發生、病理類型及分期的關系。
1 資料與方法
1.1一般資料 選取2017年1月至2018年12月于本院就診的100例女性宮頸癌患者為宮頸癌組。宮頸癌組平均年齡(44.1±5.1)歲;臨床分期Ⅰ~Ⅱ期62例,Ⅲ~Ⅳ期38例;鱗癌78例、腺癌15例、腺鱗癌7例;腫瘤最大徑<4 cm 75例,腫瘤最大徑≥4 cm 25例;有淋巴結轉移34例,無淋巴結轉移66例。同期隨機選取在本院進行常規體檢的健康女性100例為對照組,平均年齡(45.1±4.6)歲。宮頸癌患者納入標準:(1)未經手術、放化療等任何抗腫瘤治療者;(2)有明確的宮頸癌病理診斷報告者;(3)有完整的診斷且記錄詳細者。排除標準:(1)病歷信息不全、記錄不全者;(2)嚴重感染者;(3)自身免疫性疾病者。
1.2方法 本研究所有的血標本均采用PAXgene采血管收集,在收集每一份血標本前確保采血管均處于常溫保存狀態。采血時保持采血管低于患者手臂,采血時間大于10 s,血液收集后,翻轉采血管8~10次,使血液充分混合均勻。血樣于室溫下放置2 h后存于-20 ℃冰箱中過夜,次日放置于-80 ℃冰箱中保存。先后分離外周血單個核細胞,通過流式細胞儀及免疫組化技術進行NKT細胞的檢測。
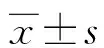
2 結 果
2.1兩組外周血中NKT細胞、CD4+T細胞及CD8+T細胞水平比較 宮頸癌組的NKT細胞水平明顯低于對照組(P<0.05),見表1、圖1。

表1 兩組外周血中NKT細胞、CD4+T細胞及CD8+T細胞水平比較

注:A為對照組CD4+T細胞免疫組化圖;B為宮頸癌組CD4+T細胞免疫組化圖;C為對照組NKT細胞免疫組化圖;D為宮頸癌組NKT細胞免疫組化圖。
2.2不同病理類型宮頸癌患者NKT細胞、CD4+T細胞及CD8+T細胞水平比較 與宮頸腺癌、宮頸腺鱗癌患者比較,宮頸鱗癌患者NKT細胞水平升高(P<0.05),但不同病理類型宮頸癌患者CD4+T細胞、CD8+T細胞水平比較,差異無統計學意義(P>0.05),見表2。

表2 不同病理類型宮頸癌患者NKT細胞、CD4+T細胞及CD8+T細胞水平比較
2.3不同臨床分期宮頸癌患者外周血中NKT細胞、CD4+T細胞及CD8+T細胞水平比較 與臨床分期Ⅰ~Ⅱ期宮頸癌患者比較,Ⅲ~Ⅳ期宮頸癌患者NKT細胞、CD4+T細胞水平降低,CD8+T細胞水平升高(P<0.05),見表3。

表3 不同臨床分期宮頸癌患者外周血中NKT細胞、CD4+T細胞及CD8+T細胞水平比較
3 討 論
宮頸癌目前已是全球范圍內較常見的婦科惡性腫瘤,每年約有529 800例新發病例,其中發展中國家的病例約占85%[8]。高危型人乳頭瘤病毒的持續感染是宮頸癌發病的主要致病因素。
研究表明,腫瘤患者腫瘤微環境中淋巴細胞的亞群和分型與腫瘤的進展和預后有關,但是目前臨床深入研究較少[9]。外周血淋巴細胞具有標本采集方便、能夠評估腫瘤微環境中淋巴細胞分布的特點,因此一般會采用評估外周血中淋巴細胞分布的方法來預測患者的免疫功能、腫瘤微環境狀態及患者的預后情況[10-13]。本研究通過流式細胞儀檢測宮頸癌患者外周血淋巴細胞亞群分布,分析其與患者病理類型、分期、預后的關系,為宮頸癌的診斷和治療提供初步的理論基礎。
研究表明NKT細胞為惡性腫瘤的免疫治療提供了新的診療思路與方向[5]。NKT細胞是共表達T細胞抗原受體(TCR)和NK細胞標志物的細胞組[14-15],也就是說,NKT細胞共享NK細胞和T細胞特征并具有先天性和獲得性免疫功能。一旦TCR結扎,可激活NKT細胞分泌細胞毒性酶和細胞因子以殺死靶細胞[16]。
研究表明高水平的NKT細胞與肺癌、結直腸癌患者的存活率升高有關[5]。NKT細胞一旦被激活,不但可表達NK細胞的一些功能,還擁有一些不同于傳統T細胞的功能,因此NKT細胞在免疫應答中發揮著潛在效應細胞和調控細胞的作用。有研究表明,NKT細胞盡管在外周循環體系中數目有限,但其在人體內外都表達出較強的抗腫瘤效應,NKT細胞水平在結直腸癌中升高,但在宮頸癌等其他惡性腫瘤中NKT細胞水平降低[9-13]。因此探究NKT細胞水平是否與腫瘤的發生、發展具有直接的聯系十分重要。
本研究發現宮頸癌組NKT細胞水平明顯低于對照組(P<0.05),但CD4+T細胞、CD8+T細胞水平在兩組間比較,差異無統計學意義(P>0.05);與宮頸腺癌、宮頸腺鱗癌患者比較,宮頸鱗癌患者NKT細胞水平升高(P<0.05),但不同病理類型宮頸癌患者CD4+T細胞、CD8+T細胞水平比較,差異無統計學意義(P>0.05);與臨床分期Ⅰ~Ⅱ期患者比較,Ⅲ~Ⅳ期患者NKT細胞、CD4+T細胞水平降低,CD8+T細胞水平升高(P<0.05)。以上結果表明NKT細胞水平與宮頸癌的病理類型和臨床分期有關,CD4+T細胞、CD8+T細胞水平僅與宮頸癌臨床分期有關。本課題組下一步將在細胞因子水平進一步研究NKT細胞在宮頸癌發生、發展中的作用,同時在已有的基礎上進一步對參與課題研究的患者進行密切的臨床隨訪研究,動態檢測其外周血中NKT細胞表達的變化趨勢,為評估臨床預后提供參考依據。

