體外循環心臟瓣膜置換術患者術前NT-proBNP水平與圍術期并發癥的關系*
周倩, 鄒小華, 王豐, 諶旻歡, 全靜, 陳潔娟, 高鴻
(1.貴州醫科大學 麻醉學院, 貴州 貴陽 550004; 2.貴州醫科大學附院 麻醉科, 貴州 貴陽 550004)
N末端腦利鈉肽(NT-proBNP)是神經激素腦鈉尿肽(brain natriuretic peptide,BNP)的非活性片段。BNP在心肌壁拉伸引起的衰竭心室心肌中增加,BNP水平反映不同心血管疾病的心力衰竭嚴重程度,并且發現它們的濃度是發病率和死亡率的獨立風險標志物,甚至超過左心室射血分數(left ventricular ejection fraction,LVEF)。 BNP和NT-proBNP由心肌細胞釋放到血流中,以應對心房和心室造成的壓力,越來越多的證據表明NT-proBNP是心臟手術患者心功能障礙的一個有用的、評估預后的生物標記物[1-4]。盡管目前的體外循環技術和手術技術得以提高,但是體外循環心臟手術患者圍術期不良事件發生仍然較多[5-7],目前關于NT-proBNP與圍術期不良事件發生的相關研究較少,本研究分析體外循環心臟瓣膜置換術患者術前不同水平NT-proBNP與圍術期不良事件發生的關系,以期為心臟手術患者圍術期管理提供參考。
1 對象與方法
1.1 研究對象
收集2014年3月—2019年5月擇期在全身麻醉下行體外循環的心臟瓣膜置換術患者193例,18~65歲,體質量指數(BMI)18~24 kg/m2,ASA分級Ⅱ~Ⅳ級。根據患者術前血清NT-proBNP的水平分為正常組(≤88 ng/L,n=37)、輕度升高組(89~400 ng/L,n=40)、中度升高組(401~1 000 ng/L,n=43)及重度升高組(NT-proBNP>1 000 ng/L,n=73)。納入標準:體外循環下行心臟瓣膜置換術的患者,患者術前相關檢查完善且病歷資料完整。排除標準:術前合并肝腎功能異常,有藥物過敏史,患有惡性腫瘤,同時行其他心臟手術冠脈搭橋等患者,患者術前相關檢查不完善或病歷資料不完整。
1.2 麻醉方法
患者入室開放外周靜脈通道,局麻下行橈動脈及頸內靜脈穿刺置管,常規監測心電圖(electrocardiograph,ECG)、脈搏氧飽和度(pulse oxygen saturation,SpO2)、中心靜脈壓(central Venous Pressure,CVP)、呼氣末二氧化碳分壓 (end-tidal carbon dioxide partial pressure,PETCO2)、腦電雙頻指數(bispectral index of the brain,BIS)等參數,依次靜脈推注咪達唑侖、依托咪酯、舒芬太尼、羅庫溴銨進行麻醉誘導,同時面罩輔助通氣,待肌松藥起效行經口氣管插管;插管成功后連接麻醉機機械通氣,并調整呼吸參數使PETCO2維持在35~45 mmHg。術中持續靜脈泵注丙泊酚及舒芬太尼維持患者麻醉狀態,并調節泵入速率使BIS值維持在40~60;間斷靜脈推注羅庫溴銨維持肌松。術中根據患者血氣結果及丙氨酸氨基轉移酶(ACT)檢測結果調整患者水電解質、酸堿平衡及凝血功能。所有患者帶氣管導管進入ICU行術后觀察,若患者出現明顯血流動力學波動則給予去甲腎上腺素、硝酸甘油等血管活性藥物調節,如躁動則予咪達唑侖持續靜脈泵入,如發生心律失常則予以相應治療。
1.3 觀察指標
記錄患者術中手術時長、麻醉時長、轉機時間、主動脈阻斷時間、后并行時間、再灌注性室顫率、輸血量、輸入液體量、輸入自體血量及失血量。記錄患者術后ICU停留時間、住院時間以及肺部感染、心律失常等術后不良事件的發生情況,分析不同血清NT-proBNP水平患者術后并發癥。術后肺部感染定義為符合下列任意1項:新發痰液性質的改變或從血液、體液及活組織切片中分離出病原體,新出現的肺部啰音或胸片顯示新的浸潤、實變、空洞或胸腔積液等改變[8]。術后心率失常定義為術后新近發生的心律失常。急性腎損傷定義為48 h血肌酐≥26.5 mol/L、或增長≥50%,或6 h內尿量<0.5 mL/(kg·h)[9]。
1.4 統計學分析
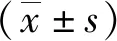
2 結果
2.1 一般資料
不同水平NT-proBNP與患者性別、年齡、術前肌酐、術前尿素氮及術前ALT比較,差異無統計學意義(P>0.05)。見表1。
表1 不同NT-proBNP水平的體外循環心臟瓣膜置換術患者一般資料比較Tab.1 Comparison of general data of the patients undergoing cardiac valve replacement under cardiopulmonary bypass at different levels of NT-proBNP
2.2 術中指標
不同水平NT-proBNP患者手術時長、麻醉時長、轉機時間、主動脈阻斷時間、后并行時間、術中輸入液體量、輸入自體血以及失血量的比較,差異無統計學意義(P>0.05)。與正常組比較,中度升高組和重度升高組轉機時間和術中輸入液體量增加,重度升高組術中失血量增加,差異有統計學意義(P<0.05);與輕度升高組比較,中度升高組和重度升高組轉機時間、主動脈阻斷時間、后并行時間、術中輸入液體量、術中失血量增加,差異有統計學意義(P<0.05)。見表2。
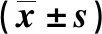
表2 不同NT-proBNP水平的體外循環心臟瓣膜置換術患者術中相關指標的比較Tab.2 Comparison of relevant indicators in the patients undergoing cardiac valve replacement under cardiopulmonary bypass at different levels of
2.3 術后ICU停留時間和住院時間
不同水平NT-proBNP患者術后ICU停留時間和住院時間比較,差異有統計學意義(P<0.05)。與正常組比較,中度升高組及重度升高組ICU停留時間延長,重度升高組住院時間延長;與輕度升高組比較,重度升高組ICU停留時間及住院時間都延長;與中度升高組比較,重度升高組住院時間延長,差異有統計學意義(P<0.05)。見表3。
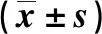
表3 不同NT-proBNP水平的體外循環心臟瓣膜置換術患者ICU停留時間和住院時間的比較Tab.3 Comparison of the lengths of ICU stay and hospital stay of the patients undergoing cardiac valve replacement under cardiopulmonary bypass at different
2.4 術后不良事件發生率及再灌注室顫發生率
不同水平NT-proBNP患者術后不良事件發生率和再灌注室顫發生率的比較,差異有統計學意義(P<0.05);與正常組比較,中度升高組及重度升高組再灌注室顫發生率增加,術后不良事件發生率增加;與輕度升高組比較,重度升高組術后不良事件發生率增加,差異有統計學意義(P<0.05)。見表4。

表4 不同水平的體外循環心臟瓣膜置換術NT-proBNP患者術后不良事件發生率及灌注室顫發生率[n(%)]Tab.4 Comparison of the incidence of postoperative adverse events and the rate of reperfusion ventricular fibrillation in the patients undergoing cardiac valve replacement with cardiopulmonary bypass at different levels of NT-proBNP[n(%)]
3 討論
體外循環心臟瓣膜置換術患者術后并發癥發生率顯著增加,主要包括心律失常、急性腎功能衰竭、血流動力學不穩定及肺部感染等,其可嚴重影響患者預后與生存率[10-13]。但目前關于其影響因素相關研究較少,因此探討影響體外循環手術患者術后并發癥的相關因素對預防該類患者術后并發癥的發生具有重要的臨床意義。N末端腦利鈉肽(NT-proBNP)是心室肌細胞分泌的心臟激素,具有利尿和血管擴張作用,其分泌受心室血容量的影響,它可調節體內電解質動態平衡和心血管系統功能[14-16]。研究表明NT-proBNP可預測患者臨床結局并作為心臟手術患者臨床預后的生物標志物[17-18]。本研究發現當患者術前NT-proBNP大于400 ng/L時,可顯著增加患術中再灌注性室顫發生率;且當NT-proBNP進一步增加至大于1 000 ng/L時,患者術中再灌注性室顫發生率并未隨著NT-proBNP的增加而增加,故從對患者術中安全性的角度上看,我們建議將體外循環下行心臟瓣膜置換術患者術前NT-proBNP的水平控制在400 ng/L以下相對較安全。同時本研究還發現,當患者術前NT-proBNP大于401 ng/L時,可顯著增加患者術后ICU停留時間,且當NT-proBNP進一步增大至大于1 001 ng/L時,患者術后ICU停留時間也進一步增加,而患者術前NT-proBNP大于1 000 ng/L時,也可顯著增加患者ICU停留時間、住院時間、術后不良事件發生率。故從對縮短患者術后ICU住院時間及住院時間、降低患者術后不良事件發生率的角度上看,建議將體外循環下行心臟瓣膜置換術患者術前NT-proBNP的水平控制在1 000 ng/L以下可顯著改善患者術后的臨床結局,且控制在400 ng/L以下更能降低患者術后ICU停留時間。既往研究發現NT-proBNP是唯一與患者術后嚴重急性腎損傷和死亡率獨立相關的術前生物標志物,當患者術前NT-proBNP升高,可顯著增加患者術后嚴重急性腎損傷的發生率和死亡率[19]。同時也有研究表明當NT-proBNP大于1 001 ng/L時,可顯著增加小兒心臟病患者術后嚴重不良事件(SAEs)的發生風險,主要表現為術后血流動力學不穩定、急性腎損傷的發生率及死亡率等[20-21],這與本研究的研究結果相符合。推測其原因可能為較高的NT-proBNP水平可能會導致肺毛細血管楔壓、左心室舒張末期容積及左心室收縮末期容積顯著增加,從而引起左心室射血分數和心臟指數顯著降低,增加圍術期心血管不良事件的發生風險,影響患者預后[22-23]。但通過術前治療改善心臟功能、降低NT-proBNP再行手術能否使患者獲益有待進一步研究。
綜上,體外循環下行心臟瓣膜置換術患者,術前NT-proBNP水平增高可導致再灌注性室顫率、術后不良事件發生率、ICU停留時間和住院時間增加。術前控制擬行體外循環下行心臟瓣膜置換術患者NT-proBNP水平或能降低患者圍術期并發癥,改善患者預后。

