18F-FDG PET/CT 和MRI 及血漿EB 病毒水平對鼻咽癌局部復發的診斷價值研究*
許昀 郭嵐晏 彭荷葦 林城 王杰松 莊晴陽 張瑜 林慶良
鼻咽癌主要流行于東亞及東南亞地區,局部復發是其治療失敗的主要原因之一[1]。組織病理學活檢是局部復發鼻咽癌(local recurrence of nasopharyngeal carcinoma,LRNPC)診斷的“金標準”,然而當復發位于咽旁間隙、顱底、顱內等部位時,則難以順利進行活檢。數據顯示為17.2%~29.9%的局部復發鼻咽癌患者缺乏病理結果,最終通過影像學密切隨訪確診[2]。
磁共振(magnetic resonance imaging,MRI)檢查是鼻咽癌診斷分期和隨訪的主要工具[3]。然而鼻咽癌放療后改變和局部復發病灶的鑒別診斷是MRI 影像檢查的難點,放療后局部炎癥或纖維化病灶等在MRI上常也呈強化表現,僅在圖像上依靠信號的改變及強化的方式很難與局部復發區分。18F-FDG PET/CT 能使腫瘤呈放射性物質高攝取表現,對鼻咽癌的病灶檢測有較高的敏感性和特異性(93%和87%)[4]。最大標準攝取值(maximum standardized uptake value,SUVmax)是PET/CT 評價組織代謝程度的重要指標,一般情況下采用SUVmax≥2.5 作為惡性病變陽性指標[5]。然而,組織炎癥或反應性改變也會導致PET/CT 假陽性結果,部分腫瘤對葡萄糖的攝取較低會導致檢查結果假陰性,因此,本研究回顧性分析MRI 和PET/CT 在鑒別LRNPC 和放療后改變方面的診斷價值,并尋找更合適的SUVmax診斷閾值,以促進LRNPC 的準確診斷和治療。
血漿EBV-DNA 是目前應用最廣泛的鼻咽癌標志物,其對鼻咽癌的診斷敏感性和特異性高達97.1%和98.6%,能夠顯著提高鼻咽癌的早診率[6]。但以往的研究發現血漿EBV-DNA 檢測對LRNPC 的敏感性較低(51.3%)[7]。本研究進一步分析和討論EBVDNA 在鼻咽癌治療后局部復發診斷中的價值。
1 材料與方法
1.1 臨床資料
回顧性分析2015 年1 月至2020 年2 月于福建省腫瘤醫院同時進行MRI、PET/CT 和血漿EBVDNA 檢查(均在1 個月內完成)的放療后鼻咽癌患者的臨床資料,根據入排標準最終納入了208 例患者。所有患者均在放療后至少6 個月進行上述影像學檢查。
納入標準:1)初診時經鼻咽活檢證實為鼻咽癌的患者,在本院或外院完成根治性放療,并行抗腫瘤療效評價為CR;2)此次影像學檢查距離末次放療結束時間≥6 個月;3)在本院進行標準程序的鼻咽顱底平掃+增強MRI 檢查及全身PET/CT 檢查,兩者檢查時間須在1 個月內;4)隨訪資料完整。
排除標準:1)初診鼻咽癌伴遠處轉移;2)復發病灶活檢病理類型不同于原鼻咽腫瘤病理類型;3)隨訪復查仍未能明確是否局部復發。
1.2 方法
1.2.1 局部復發鼻咽癌診斷標準 LRNPC 診斷標準[8]:1)病理確診的鼻咽癌根治性放療后療效評價臨床腫瘤全消;2)治療結束6 個月以后復查MRI 發現鼻咽原發灶出現新生腫物,活檢證實為與原鼻咽腫瘤病理類型相同的鼻咽癌;3)未經病理證實,但影像學動態隨訪發現局部病變進行性增大,再次放療后病變退縮。符合上述第1 條,和第2、3 條中任意1 條,則可確診為放療后局部復發。
無局部復發的判斷標準:鼻咽病理活檢陰性,或經定期臨床隨訪包括影像密切隨訪觀察1 年以上,鼻咽、顱底顱內等局部病灶未見進展,患者癥狀體征逐漸減輕或消失。
1.2.2 儀器與方法 1)18F-FDG PET/CT 檢查流程及診斷:圖像采集由飛利浦Discovery VCT 型PET/CT完成,64 排螺旋CT,使用18F-FDG 顯像劑。檢查前患者需禁食至少6 h,要求患者在注射顯像劑前的空腹血清血糖水平為3.9~6.5 mmol/L。經靜脈注射18F-FDG顯像劑,注射劑量為3.7~5.5 Mbq/kg,在注射顯像劑后指導患者保持平靜狀態40~60 min,然后進行全身掃描。在平靜呼吸狀態下先進行CT 掃描,然后進行PET 圖像采集。CT 掃描參數:CT 管電壓140 kV,管電流2.5 mA,層厚4 mm,矩陣512×512。PET 圖像使用3D 采集模式,在采集8 個床位信息之后用CT掃描數據進行衰減校正以獲得重建的PET 圖像。必要時進行延遲顯像。標準攝取值(standardized uptake value,SUV)是局部組織單位體重的攝取顯像劑的放射性活度與全身平均放射性活度的比值,SUVmax是感興趣體積中攝取FDG 水平最高的體素。由兩位高年資核醫學診斷醫師以隨機順序分別予以獨立閱片、分析評價,分析病灶部位、大小、密度、SUVmax、腫瘤代謝體積(MTV),必要時采用PET/CT 延時顯像及PET/CT 增強掃描進行融合,對葡萄糖代謝進行半定量評估,對結果有意見分歧處經協商達成一致。判斷標準:異常放射性攝取定義為高于周圍組織且不能用正常生理攝取解釋的代謝增高灶;記錄鼻咽癌原發部位或異常放射性攝取部位的SUVmax;以組織病理學或6 個月以上臨床和影像學隨訪結果作為診斷依據,記錄診斷結果。
2)MRI 檢查流程及影像診斷:所有患者圖像均采集自3.0T 磁共振成像儀,使用16 通道神經線圈。掃描體位:仰臥位、頭先進。掃描野FOV=24 cm×24 cm,掃描范圍:顱底上緣至胸廓入口。掃描定位:冠狀位與第3 頸椎水平平行,軸位與第3 頸椎垂直。MRI 掃描序列包括TIWI、T2WI、T1WI-STIR 增強掃描,MRI 增強時靜脈注射對比劑Gd-DTPA,注射劑量為0.2 mmoL/kg、1.5 mL/s。
MRI 檢查由兩位經驗豐富的影像科醫師閱片,對結果有意見分歧處經協商達成一致。
1.2.3 血漿EBV-DNA 檢測方法 患者在本院進行血漿EBV-DNA(plasma EBV-DNA,pEBV-DNA)含量檢測。采用實時熒光定量法測定血漿EBV-DNA含量,試劑盒由中山大學大安基因有限公司生產。將血漿EBV-DNA>500 copies/mL 定義為檢測陽性。
1.2.4 隨訪 建議患者在治療結束后前2 年間每3個月進行1 次隨訪復查,2 年后則每6 個月進行1 次隨訪。常規檢查包括體格檢查、鼻咽鏡檢查、鼻咽頸部增強MRI、肺部CT、肝臟彩超等,必要時行18FFDG PET/CT 檢查。隨訪時間從放療結束時起算。
1.3 統計學分析
采用SPSS 21.0 軟件進行統計學分析。計量資料組間比較采用t檢驗或秩和檢驗,計數資料采用非參數檢驗,比較局部復發與無局部復發患者間的EB 陽性用χ2檢驗。使用Kappa 值評估LRNPC 的MRI和PET/CT 檢查結果的一致性。用Spearman 秩相關評價pEBV-DNA 與鼻咽癌復發率的相關性。采用ROC 曲線計算曲線下面積(AUC)及相應的敏感性和特異性。以P<0.05 為差異具有統計學意義。
2 結果
2.1 患者的臨床特征基本特征
共208 例患者入組,患者的一般特征見表1。經病理活檢或影像學隨訪(至少1 年),本研究中無復發轉移患者48 例,單純局部復發患者53 例,局部+區域復發患者17 例,局部+遠處復發患者3 例,局部+區域+遠處復發患者10 例,單純區域復發患者27 例,區域+遠處復發患者11 例,遠處復發患者39 例。83 例局部復發患者中53 例經病理活檢確診。將患者分為局部復發組(LR 組,n=83)和無局部復發組(nLR 組,n=125)。LR 組年齡48.8±10.3 歲,nLR 組47.9±10.1歲,差異無統計學意義(P=0.508)。LR 組SUVmax平均值為9.1±6.6,nLR 組SUVmax平均值為2.5±2.2,為差異有統計學意義(P<0.001)。所有患者均進行血漿EBV-DNA 檢查,其中103 例患者為陽性結果。兩組的血漿EBV-DNA 陽性結果分布差異無統計學意義(P=0.413)。EBV-DNA 陽性(>500 copies/mL),LR組39 例(47.0%),nLR 組68 例(51.9%),差異無統計學意義(P=0.483)。
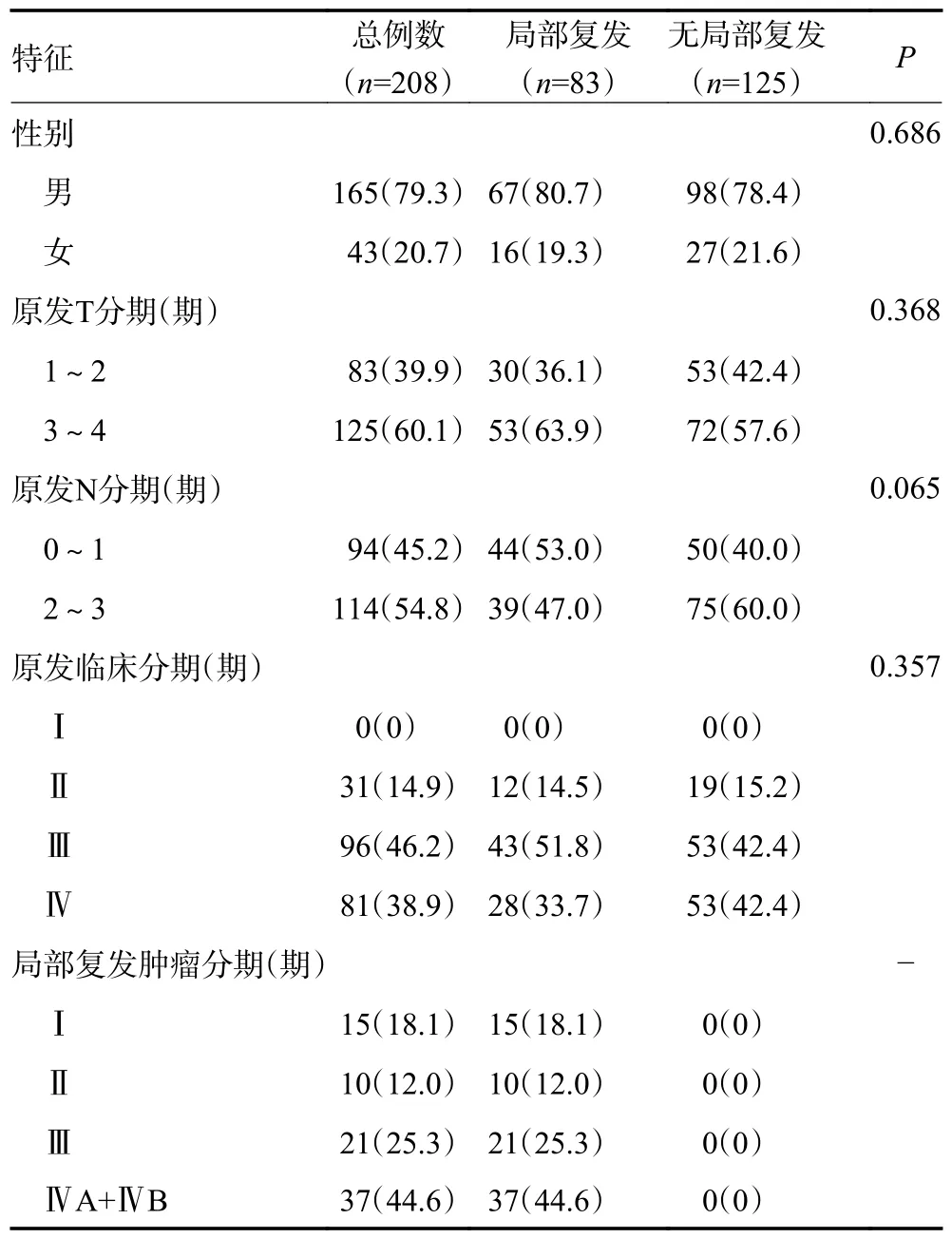
表1 患者基本特征 例(%)
2.2 MRI 與18F-FDG PET/CT 的診斷效能比較
MRI 和PET/CT 兩種影像檢查方法對LRNPC的診斷結果見表2。二者在180 例患者中的診斷結果一致,34 例相反,其中PET 正確診斷25 例,MRI 正確診斷9 例。PET/CT 和MRI 對LRNPC 的診斷敏感性、特異性、準確性分別為89.2%vs.67.5%、90.4%vs.92.0%、89.9%vs.82.2%,Kappa 值為0.791vs.0.616,AUC 值為0.898vs.0.797,ROC比較結果顯示Z=3.429,P<0.001,提示PET/CT 的診斷結果與臨床結果的一致性高于MRI。
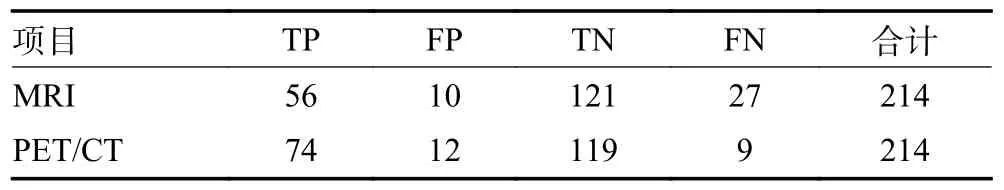
表2 MRI 與PET/CT 的診斷效能比較 例
2.3 PET/CT 檢查中的SUVmax 臨界值和診斷效能分析
由表1 提示LR 組的SUVmax值顯著高于nLR組(9.1±6.6vs.2.5±2.2,P<0.001)。SUVmax>16.9 的所有局部病灶都確診局部復發,SUVmax≤1.4 均為放療后改變。
從圖1A 可以看出,局部無復發病變與局部復發病變的SUVmax范圍明顯重疊:LR 組30.1%的SUVmax值為2.0~6.5,nLR 組46.4%的SUVmax值同樣在此范圍內。ROC 曲線分析結果顯示SUVmax的最佳閾值為3.85(敏感性89.2%,特異性89.6%,約登指數0.788)。圖1B 顯示了PET/CT 醫師診斷及SUVmax診斷閾值分別為2.0、2.5、3.85 對LRNPC 的診斷效能的ROC 曲線,結果顯示SUVmax=3.85 與SUVmax=2.5 相比,ROC 曲線比較結果為Z=3.825,P<0.001,提示將SUVmax閾值設置為3.85 與臨床結果的一致性更好。
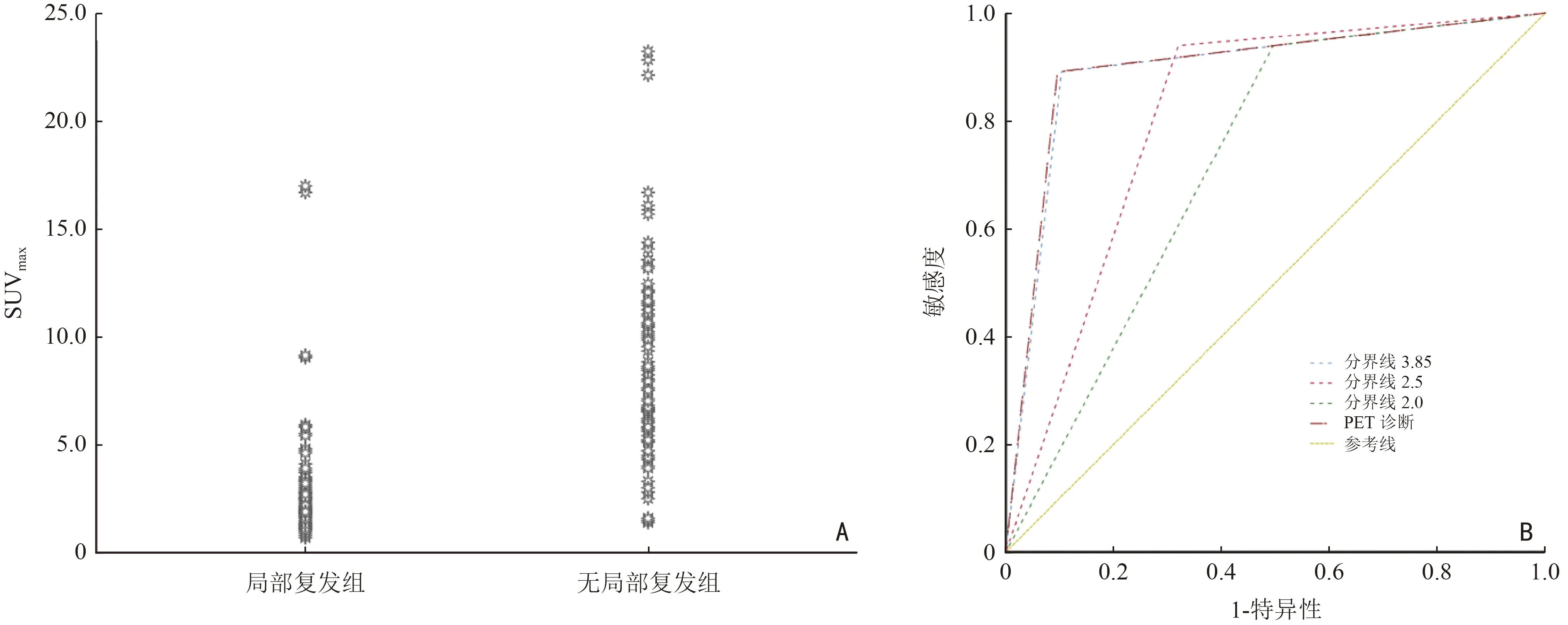
圖1 SUVmax 值的分布情況及不同SUVmax 診斷閾值的診斷效能
本研究中12 例患者的PET/CT 檢查結果為假陽性,檢查時間為放療結束后7~180 個月,SUVmax值為3.3~16.9。經超過1 年的動態影像隨訪,證實此12 例患者均未發生局部復發,其中6 例由于放射性炎癥導致組織代謝相對增高,4 例由于真菌、細菌感染引起局部組織高代謝,2 例因鼻咽壁黏膜息肉樣隆起在PET/CT 上呈高代謝結節,從而引起誤判。5 例患者的PET/CT 檢查結果為假陰性。
2.4 血漿EBV-DNA 對鼻咽癌復發、轉移的診斷價值分析
本研究208 例患者中共160 例治療失敗的患者,其中101 例的pEBV-DNA 陽性;無復發轉移患者48 例,其中pEBV-DNA 陽性2 例,未再進行pEBVDNA 檢測1 例,再次復查結果升高1 例,結合病案考慮為腫瘤活性受抑制。對復發和(或)轉移的鼻咽癌患者的pEBV-DNA 檢測結果進行分析,發現僅局部復發患者的血漿EBV-DNA 的檢測敏感性最低,在區域復發和(或)遠處轉移患者中更易檢出EB 病毒DNA(表3)。同時對局部復發腫瘤的SUVmax值與血漿EBV-DNA 進行分析,發現二者間存在相關性(rS=0.296,P=0.032;圖2)。
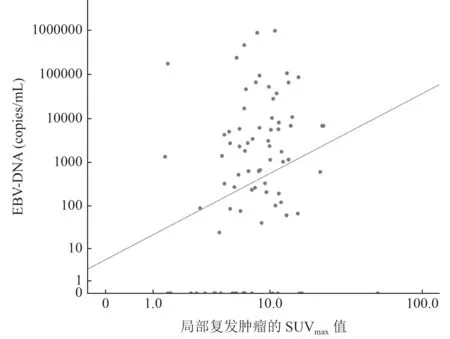
圖2 局部復發腫瘤的SUVmax 與血漿EBV-DNA 水平相關性分析
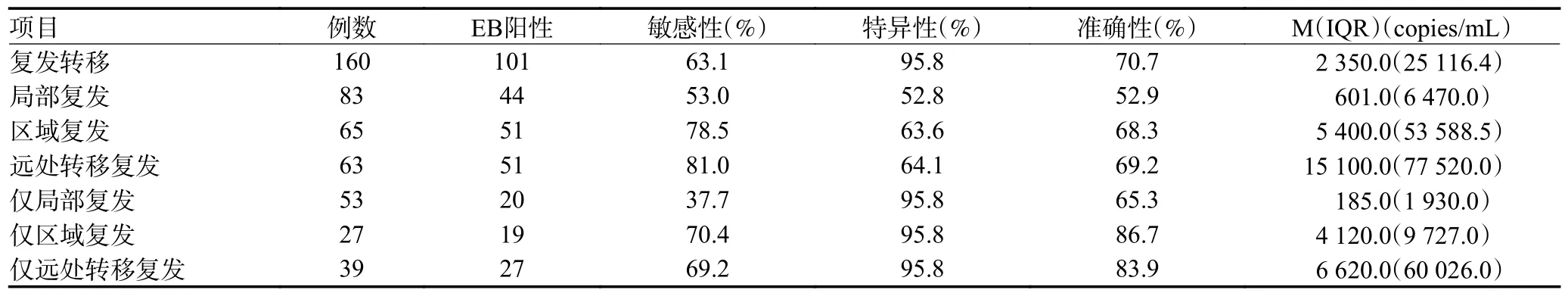
表3 血漿EBV-DNA 與鼻咽癌復發的相關性分析
3 討論
鼻咽癌患者經過根治性調強放療后MRI 表現不特異,復查MRI 時常表現為顱底骨質信號不均,增強后不均勻強化,甚至合并放療后炎癥、水腫、纖維化改變,常與局部復發影像學表現相似,這兩者的鑒別目前仍是影像診斷的難點[9]。18F-FDG PET/CT 通過功能成像能動態顯示機體的異常代謝情況,發現高代謝的腫瘤組織,在診斷和發現鼻咽癌遠處轉移方面具有較高的敏感性[10],但在鼻咽癌局部復發的鑒別診斷上研究相對較少,另外PET/CT 和MRI 對鼻咽癌放療后局部復發和放療后改變的鑒別診斷的價值不同的研究也是意見不一。馬秀梅等[11]認為這兩種影像學方法在鼻咽癌放療后疑似顱底復發診斷上無明顯差異,兩者聯合亦無優勢,而Liu 等[12]認為PET 診斷鼻咽癌局部復發敏感性要高于MRI。為了對比這兩個影像學檢查方法的鑒別診斷效能,從而為臨床判定是否為局部復發及后續治療提供更可靠的依據,同時為了排除放療后的急性放射性炎癥對局部組織代謝的影響,本研究篩選同期進行MRI 及PET/CT 檢查的208 例放療后鼻咽癌患者。研究結果顯示,MRI 和PET/CT 對LRNPC的診斷敏感性、特異性、準確性分別為89.2%vs.67.5%、90.4%vs.92.0%、89.9%vs.82.2%,Kappa 值為0.791vs.0.616,均高于MRI 檢查(P<0.05).在MRI檢查不能確診是否為局部復發鼻咽癌時,PET/CT 檢查可以更好地輔助臨床診斷。
18F-FDG PET/CT 是一種基于葡萄糖代謝差異提供組織病變信息的檢查技術,惡性病變組織的葡萄糖代謝較高,在發現微小病灶方面具有特別優勢,但也必須同時結合MRI 表現。MRI 檢查可以敏感反應骨髓受侵情況,增強掃描可見受侵犯顱底骨質異常強化,但放射性炎癥或纖維化改變同樣可有類似表現。PET/CT可以利用腫瘤組織代謝旺盛,而壞死纖維組織代謝較低特點提高診斷準備性,但當存在慢性炎癥或感染時,往往有巨噬細胞等浸潤,導致病變區FDG 聚集,影響診斷準確性[13]。本研究中雖然PET/CT 較MRI 明顯提高了診斷的準確性,但仍出現了12 例患者假陽性。這也提醒我們盡可能綜合兩個影像學檢查來增加診斷準確性。
SUVmax是衡量細胞糖攝取和代謝的指標,大多數研究將SUVmax≥2.5 作為惡性腫瘤診斷標準[5],但不同類型的腫瘤有不同的代謝特點,判斷陽性標準的SUVmax在不同瘤種間存在差異,并且SUVmax對鼻咽癌預后的診斷臨界值并不統一[14-15]。本研究通過ROC曲線分析獲得LRNPC 與鼻咽放療后改變的診斷閾值SUVmax為3.85 時,其診斷效能與經驗豐富的核醫學醫師十分接近(敏感性:89.2%vs.89.2%,特異性89.6%vs.90.4%,準確性89.4%vs.90.2%),較SUVmax≥2.5 作為復發診斷標準的特異性和準確性均有顯著提高。目前關于鼻咽癌局部復發的SUVmax閾值的研究較少,未確定SUVmax閾值,本研究結果或可為局部復發鼻咽癌診斷的SUVmax臨界值提供重要參考。
血漿EB 病毒DNA 可作為鼻咽癌診斷和預后的重要腫瘤標志物[16]。本研究不同于其他影像學檢查對比局部復發鼻咽癌診斷效能的研究還在于本研究同時還收錄了患者的EBV-DNA 情況。有研究發現,由于放療后局部纖維化及血管閉塞等原因影響了EBVDNA 釋放入血液循環,局部復發鼻咽癌患者血漿EBV-DNA 檢出率僅為49.1%,遠低于區域復發和遠處轉移鼻咽癌患者[17]。多項研究結果顯示治療后血漿EBV-DNA 升高是提示鼻咽癌區域淋巴結復發及遠處轉移的有利指標,但與局部復發的關系似乎不太明顯[7,18]。本研究無局部復發組包含了較多的區域復發和遠處轉移患者,因此兩組EBV-DNA 的對比無意義,但對兩組所有治療失敗的患者研究發現遠處轉移患者的血漿EBV-DNA 真陽性率為80.9%,局部復發患者為53.0%,進一步支持了上述觀點。另外,本研究考慮到SUVmax和EBV-DNA 均是反應腫瘤細胞活動性的指標,還對局部復發患者的血漿EBV-DNA 水平和SUVmax值進行了相關性分析,發現二者間存在相關性(斯皮爾曼相關系數rS=0.296,P=0.032),說明局部腫瘤負荷升高同樣能影響血漿EBV-DNA 含量上升。如何更好地聯合這兩個重要指標參數來為臨床決策服務,是本研究進一步研究的重點。
本研究尚存一些不足之處:1)為單中心研究,僅對一家醫院的患者進行研究,缺少外部對照,統計分析產生的結果可能較局限;2)納入的另外一組局部無復發組患者,大多也是臨床醫師考慮可能有治療失敗等問題而補充了PET/CT 檢查,因此該組納入了較多區域復發或遠處轉移的患者,對EBV-DNA 檢查結果有較大影響;3)本研究僅收集了患者距兩個影像學檢查時間1 個月之內的血漿EBV-DNA 檢查結果用于數據分析,對血漿EBV-DNA 并未予動態監測。
綜上所述,18F-FDG PET/CT 對鼻咽癌局部復發和放療后改變的鑒別診斷效能優于MRI。當MRI 無法明確鑒別局部復發和放療后改變時,尤其顱底顱內病灶無法獲取病理診斷時,18F-FDG PET/CT 是目前強烈推薦的檢查手段,SUVmax診斷閾值設為3.85 時可獲得更好的診斷效能。另外局部復發鼻咽癌患者血漿EBV-DNA 陽性率并不高,血漿EBV-DNA 對這部分患者的診斷價值僅提供參考。

