前瞻性護理干預對妊娠期高血壓疾病患者妊娠結局及滿意度的影響
余冬英 葉艷秋 劉 薇
(福建省立金山醫院,福建 福州350028)
妊娠期高血壓疾病是產科常見疾病,以高血壓、蛋白尿為主要特征,同時患者可伴有全身臟器功能受損[1]。若不積極治療和精心護理,會嚴重影響母嬰健康,甚至危及母兒生命,需引起產科、患者的高度重視[2]。多項研究指出,予以妊娠期高血壓疾病患者高效護理,可最大程度減輕疾病對患者生理、心理以及精神等多個方面影響,有利于改善妊娠結局[3]。前瞻性護理是一種全新干預模式,通過對醫療護理風險、高危因素進行正確評估、預測,采取前瞻性、全面性干預措施,可形成護理質量持續改進長效機制[4]。本研究以本院收治80 例妊娠期高血壓疾病患者為觀察樣本展開分析,觀察評估前瞻性護理干預實施效果及價值,現報道如下。
1 資料與方法
1.1 一般資料
以2020 年1 月至2021 年12 月區間本院收治80 例妊娠期高血壓疾病患者為觀察樣本展開分析,按護理干預不同分為對比組、研究組(均n=40)。研究經過醫院倫理委員會審核批準。納入標準:(1)符合《妊娠期高血壓疾病診治指南(2015)》[5]中對妊娠期高血壓疾病的診斷標準;(2)均為正常受孕且證實是單胎妊娠;(3)本人及家屬知曉研究內容、風險性等,同意加入;(4)思維、認知能力正常,可以有效配合研究。排除標準:(1)合并除妊娠期高血壓疾病之外的其他妊娠期疾病;(2)剖宮產產婦;(3)妊娠前存在高血壓病史或并發其他并發癥;(4)合并惡性腫瘤、免疫系統疾病等;(5)伴有嚴重器官功能障礙;(6)存在意識、精神障礙,不能合作。
1.2 方 法
1.2.1 對比組施以常規護理:以口頭宣教方式告知患者及家屬妊娠期高血壓疾病相關知識,如病因、癥狀以及治療方案等。遵醫囑指導患者正確使用降壓藥、解痙藥,注意觀察用藥后情況。密切監測患者生命體征變化,同時加強胎心監護,一旦發現異常及時向主治醫生反饋并配合進行處理。分娩階段,結合分娩方式予以相應圍產期護理,如產前告知分娩時注意事項、配合方法,產后給予用藥指導、飲食指導等。
1.2.2 研究組施以前瞻性護理,具體內容如下:
(1)產前護理:①入院指導。當患者入院,以熱情態度接待,并以淺顯易懂語言,詳細向其介紹醫院、科室以及疾病相關情況,重點告知產科布局、緊急呼叫儀使用方法等,便于發生異常情況能夠第一時間尋求幫助。②環境干預。為患者營造整潔、安靜、舒適病房環境,保持室內溫度在18-21℃,濕度在50%-60%,光線應適當偏暗,避免陽光直射,定期通風換氣,若條件允許,結合患者喜好,在病房內放置其喜歡的綠植、飾物等,消除其對陌生環境的不適感、恐懼感。③病情監測。加強患者病情監測,包括血壓監測、體重測量、尿蛋白檢查以及胎兒和羊水監測,血壓每2-4 h 監測1 次,體重每天測量1 次,尿蛋白每隔1 天檢查1 次,胎心每4 h 監測1 次。④用藥指導。護理人員詳細向患者及家屬介紹治療藥物用藥方法、不良反應等,使其充分認知遵醫囑合理用藥的重要性,同時結合患者實際用藥情況幫助制定個體化用藥時間表,確保其正確用藥。⑤生活指導。結合患者身體狀況、飲食喜好,制定個體化膳食計劃,確保攝入充足營養物質,嚴格控制飽和脂肪酸、總脂肪攝入,減少飲食中鈉攝入,每天不超過6 g 氯化鈉。指導從事規律的有氧體力活動,如每天慢走30 min,提高身體素質,休息時指導取左側臥位,減輕子宮對下腔靜脈的壓迫。
(2)產時護理:①第一產程。密切觀察患者血壓、脈搏以及自覺癥狀和子宮收縮情況等,通過交流溝通、播放音頻及視頻等方式,分散其注意力,起到放松身心、緩解疼痛作用,同時提前做好搶救器械和物品準備,保證搶救及時性、有效性。②第二產程。協助患者取合適體位待產,提倡自由體位分娩,同時加強飲食能量支持,鼓勵產婦自主正確用力,必要時以會陰后-側切開術、胎頭吸引或低位產鉗助產,避免疲勞難產,縮短產程時間。③第三產程。當胎兒娩出,及時有效清理新生兒呼吸道,至臍帶搏動停止后斷臍,觀察胎盤剝離征象,協助完整娩出胎盤,同時全面評估新生兒情況,實現早接觸、早吸吮。
(3)產后護理。分娩后1-10 d 內仍潛在子癇發作風險,應繼續加強患者監測,每4 h 測量血壓1次,指導保持充足休息,不可刺激患者,引導其保持積極樂觀心態,維持情緒穩定。
1.3 觀察指標
1.3.1 血壓水平比較:于干預之前、干預結束,使用血壓測量儀測量舒張壓(DBP)、收縮壓(SBP)水平,為確保結果有效性,于同一時間安靜狀態測量3 次取平均值作為比較數值。
1.3.2 妊娠結局比較:統計計算胎盤早剝、產后出血、子癇、胎兒宮內窘迫以及新生兒窒息等不良妊娠結局總發生率。
1.3.3 護理滿意度比較:患者分娩當日使用產房自制護理工作滿意度調查表評價,調查表分值范圍0-100 分,按照≥90 分、60-89 分之間、<60 分,分別記非常滿意、基本滿意、不滿意,總滿意度=(非常滿意例數兩組基本滿意例數)/總例數×100%。
1.4 統計學分析
使用SPSS 24.0 軟件對數據進行統計學處理。DBP、SBP 等計量資料用±s表示,組內、組間比較采用t檢驗;不良妊娠結局總發生率、護理總滿意度等計數資料用n(%)表示,組內、組間比較采用χ2檢驗。P<0.05 表示差異具有統計學意義。
2 結 果
2.1 兩組一般資料比較
兩組產婦類型、妊娠期高血壓疾病分類、年齡、孕周以及身體質量指數比較,差異無統計學意義(P>0.05)。見表1。
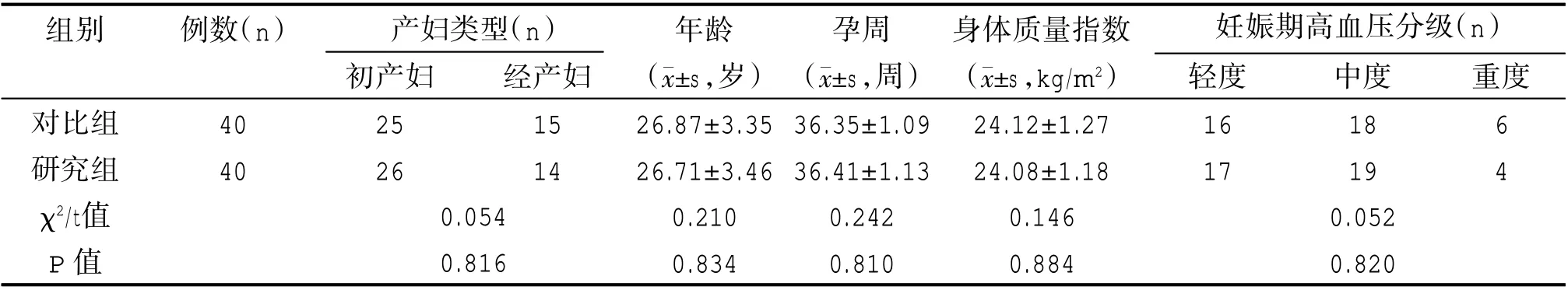
表1 兩組一般資料比較
2.2 兩組血壓水平比較
干預之前,兩組DBP、SBP 比較,差異無統計學意義(P>0.05),干預結束,研究組DBP、SBP 均低于對比組,差異有統計學意義(P<0.05)。見表2。
表2 兩組血壓水平比較(±s,mmHg)
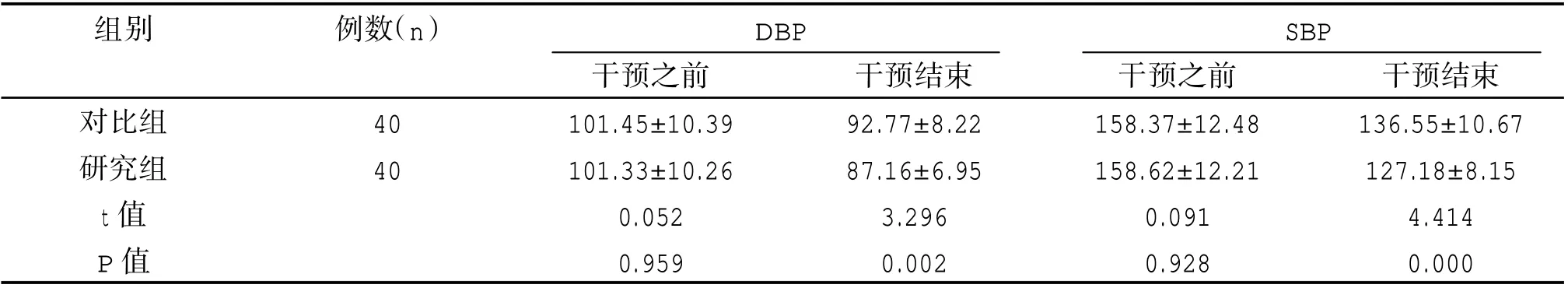
表2 兩組血壓水平比較(±s,mmHg)
組別例數(n)DBP SBP對比組研究組t 值P 值40 40干預之前101.45±10.39 101.33±10.26 0.052 0.959干預結束92.77±8.22 87.16±6.95 3.296 0.002干預之前158.37±12.48 158.62±12.21 0.091 0.928干預結束136.55±10.67 127.18±8.15 4.414 0.000
2.3 兩組妊娠結局比較
研究組胎盤早剝、產后出血、子癇、胎兒宮內窘迫以及新生兒窒息等不良妊娠結局總發生率(10.00%)明顯低于對比組(30.00%),差異有統計學意義(P<0.05)。見表3。
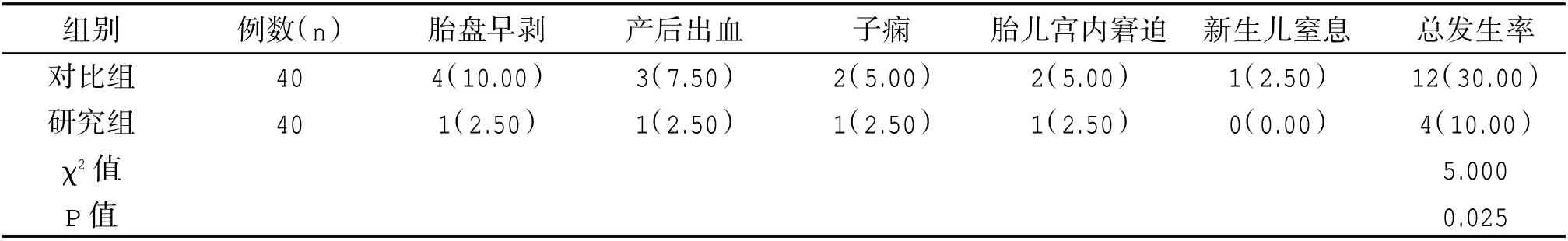
表3 兩組妊娠結局比較[n(%)]
2.4 兩組護理滿意度比較
研究組護理總滿意度(95.00%)明顯高于對比組(77.50%),差異有統計學意義(P<0.05)。見表4。
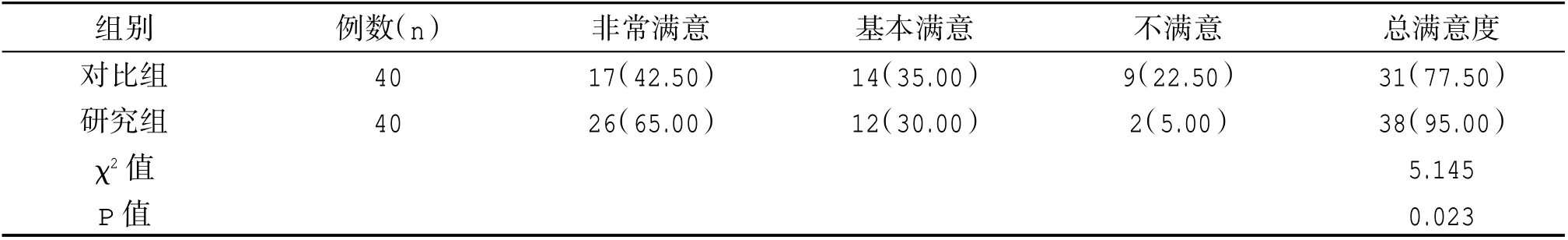
表4 兩組護理滿意度比較[n(%)]
3 討 論
妊娠期高血壓疾病是妊娠期女性所特有且較為常見的疾病,按病情嚴重程度可分為輕度、中度和重度[6]。數據顯示,我國約有9.4%-10.4%的妊娠女性存在妊娠期高血壓疾病,且該疾病也是導致孕產婦、圍生兒死亡的主要原因之一[7]。目前,關于妊娠期高血壓疾病確切病因迄今尚未完全闡明,相關研究普遍認為可能與免疫、遺傳、氧化應激以及血管內皮損傷等諸多因素存在一定關系[8]。此外,根據流行病學調查發現,應激生活事件、精神過分緊張等也與妊娠期高血壓疾病發生和進展密切相關,近年來疾病發生率呈現大幅上升趨勢[9]。由于妊娠期高血壓疾病所致危害嚴重,因此,如何進一步提高妊高癥防治效果、改善妊娠結局始終是產科研究重點。
常規護理是產科護理工作中常用干預模式,是由護理人員按照科室護理常規、臨床經驗等為患者提供護理服務,雖然也具有一定效應,但由于該模式過于機械化、流程化,加之患者之間個體差異性明顯,導致護理效果并不理想,尤其是在規避風險、改善母嬰結局等方面作用極為有限。王思思[10]研究顯示,預見性護理可明顯降低控制妊娠期高血壓疾病患者血壓,且能夠減輕應激反應,有利于改善妊娠結局。本研究結果顯示,干預結束,研究組DBP、SBP 均更低(P<0.05)。表明前瞻性護理干預可更好控制妊娠期高血壓疾病患者血壓水平。主要得益于前瞻性護理具有計劃性優勢,護理人員在實施護理服務期間,不僅可以良好規避影響血壓水平異常波動的各項因素,還可促使患者形成風險意識,有效控制影響病情好轉因素,有利于血壓穩定[11]。本研究結果顯示,研究組不良妊娠結局總發生率更低(P<0.05),提示前瞻性護理干預對改善妊娠期高血壓疾病患者妊娠結局具有顯著作用。這是因為實施前瞻性護理干預期間,護理人員在對患者進行全面綜合分析與判斷后,變被動護理為主動護理,從多角度、多方面看待問題,提前預知潛在護理風險,采取針對性、個體化護理措施,能夠最大程度規避不良妊娠結局風險因素,保障母嬰安全。本研究結果顯示,研究組護理總滿意度更高(P<0.05),說明前瞻性護理干預可提升妊娠期高血壓疾病患者對護理工作的滿意度。分析原因為前瞻性護理也稱超前護理,在實踐中,可使護理人員逐步建立起從生理、心理、社會文化和精神層面去評估和照顧患者的思維和行為模式,真正滿足患者一切合理需求,從而使其在醫院期間獲得滿意主觀體驗[12]。
綜上,在妊娠期高血壓疾病患者中采用前瞻性護理模式開展干預工作,有利于更好控制患者血壓水平,且能夠明顯改善妊娠結局,提升護理滿意度,故該干預模式可作為推薦在妊娠期高血壓疾病患者護理工作中推廣、施行。

