老年冠心病患者PCI術后自我管理能力現狀及其影響因素分析
李燕 萬欣 文艷萍 卜金枝 劉璐 彭穎 周淑華
冠心病(CHD)是由冠狀動脈機械性狹窄或閉塞造成心肌細胞缺血、壞死所致,是老年人常見的心血管系統疾病之一,患者可出現胸悶、胸痛、活動后加重[1-2]。對于CHD 患者臨床常選擇經皮冠狀動脈介入(PCI)治療,可緩解狹窄或閉塞的冠狀動脈,改善心肌缺血,但手術無法緩解或逆轉動脈粥樣硬化的生物學病理性進程,病變仍在進展,術后易出現新發血管病變、心肌梗死、冠狀動脈再狹窄等心臟事件,甚至導致患者出現心源性死亡等傷害[3-4]。自我管理能力(SMA)是個體通過改變自身行為,管理疾病征兆和癥狀,來保持健康的一種行為能力,良好的SMA 有助于降低術后心血管不良事件發生,改善預后[5]。如何有效提高老年CHD 患者PCI 術后SMA 至關重要。本研究分析老年CHD患者PCI 術后SMA 現狀及其影響因素,為今后制訂護理對策提供循證依據。現報道如下。
1 資料與方法
1.1 一般資料 用便利抽樣方式選擇2019 年3 月-2021 年11 月在萍鄉市第二人民醫院行PCI 術治療的98 例老年CHD 患者為研究對象。納入標準:年齡≥60 歲;符合文獻[6]《穩定性冠心病診斷與治療指南》和文獻[7]《中國經皮冠狀動脈介入治療指南(2016)》中CHD 診斷標準與PCI 治療指征;意識清楚;生活能自理。排除標準:精神疾患;視聽障礙;合并惡性腫瘤;重要臟器功能不全;呼吸衰竭。本研究經醫學倫理委員會審核批準,患者簽署知情同意書。
1.2 方法 經醫院電子病歷系統收集、整理患者資料,包含受教育程度、年齡、性別、醫保、合并基礎疾病(高脂血癥、高血壓、糖尿病)、家庭人均月收入、婚姻狀況、病程、自我效能、SMA 等。患者SMA 用冠心病自我管理量表(CSMS)評估,共27 個條目,包含疾病知識(5 個條目)、情緒認知(4 個條目)、不良嗜好(4 個條目)、治療依從性(3 個條目)、一般生活(4 個條目)、癥狀(4 個條目)、急救(3 個條目)共7 個維度,每個條目1~5 分,總分27~135 分,分值越高SMA 越好[8]。用慢性病自我效能量表(SECD6)對患者自我效能進行評估,共6 個問題,包括癥狀管理維度(1~4 題)和疾病共性管理維度(5~6 題),前者包括對自己管理疼痛、疲勞、情緒低落方面能力的信心,后者是對自己按醫囑服藥、運動鍛煉等疾病能力的信心,每項分值為1~10 分,1 分表示毫無信心,10 分表示完全有信心,6 個問題均分為SECD6 得分,評分≥7 分提示自我效能高,反之,自我效能低[9]。
1.3 觀察指標 老年CHD 患者PCI 術后的SMA 現狀及其影響因素。
1.4 統計學處理 應用SPSS 21.0 軟件分析數據,計量資料用()表示,多組間比較采用單因素方差分析,兩組間比較采用t 檢驗,多因素使用多元線性回歸分析,檢驗水準α=0.05,P<0.05 為差異有統計學意義。
2 結果
2.1 老年CHD 患者PCI 術后SMA 現狀 老年CHD 患者PCI 術后CSMS 總分為(89.23±10.16)分,其中疾病知識(13.15±1.78)分、情緒認知(16.21±1.92)分、不良嗜好(15.80±1.91)分、治療依從性(6.06±1.69)分、一般生活(15.48±1.84)分、癥狀(10.35±1.81)分、急救(10.52±1.77)分。
2.2 老年CHD 患者PCI 術后SMA 的影響因素
2.2.1 單因素分析 老年CHD 患者家庭人均月收入、受教育程度、婚姻狀況、自我效能的CSMS 總分比較,差異均有統計學意義(P<0.05);老年CHD 患者年齡、性別、醫保、合并基礎疾病、病程的CSMS 總分比較,差異均無統計學意義(P>0.05)。見表1。
表1 影響老年CHD患者PCI術后SMA單因素分析[分,()]
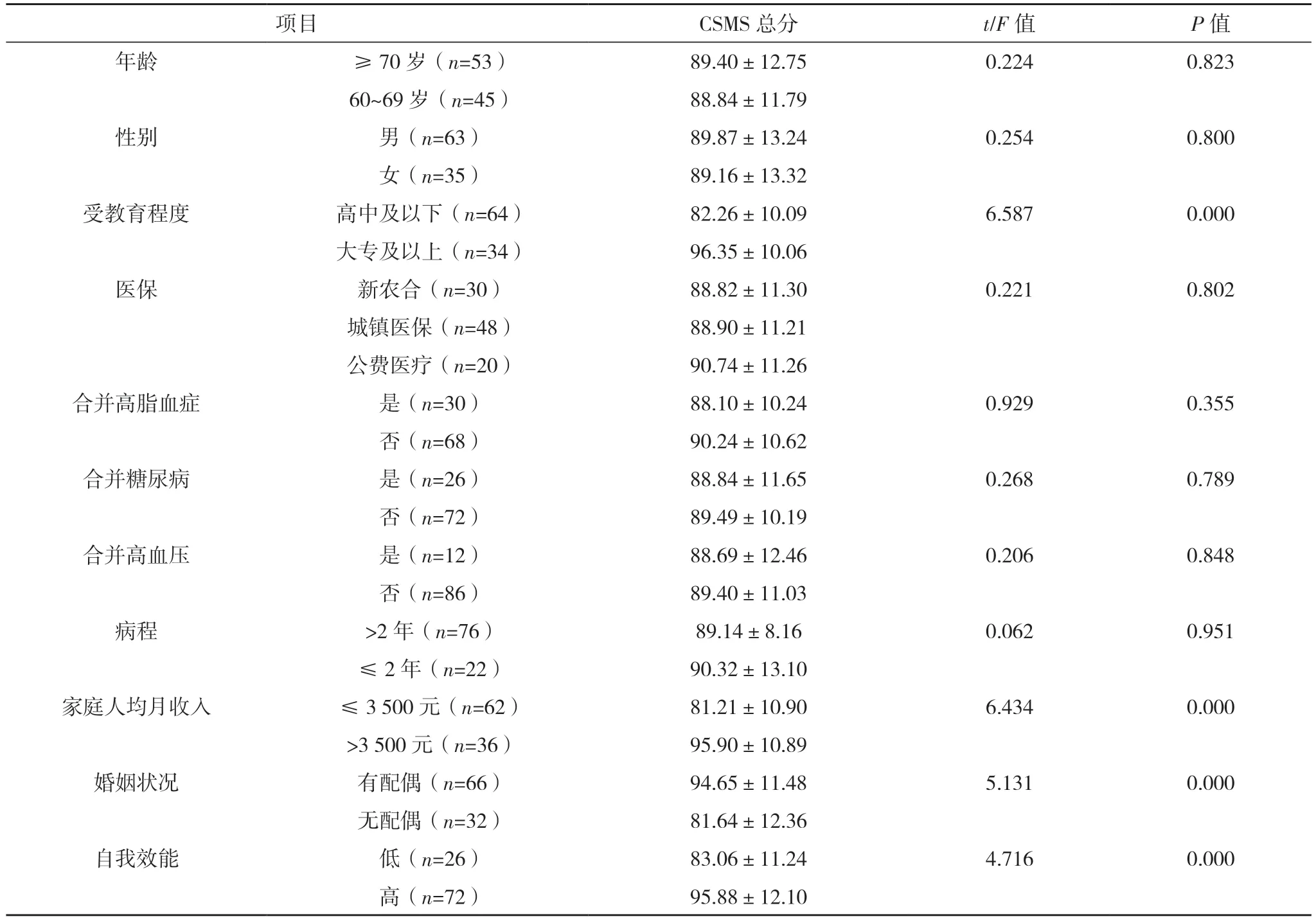
表1 影響老年CHD患者PCI術后SMA單因素分析[分,()]
2.2.2 多因素分析 以CSMS 總分作為應變量,以2.2.1中差異有統計學意義項目作為自變量,老年CHD 患者PCI 術后SMA 的影響因素變量賦值情況,受教育程度:大專及以上=0,高中及以下=1;家庭人均月收入:>3 500 元=0,≤3 500 元=1;婚姻狀況:有配偶=0,無配偶=1;自我效能:高=0,低=1。多因素分析顯示:家庭人均月收入、受教育程度、婚姻狀況、自我效能是影響老年CHD 患者PCI 術后SMA 的因素(P<0.05),見表2。
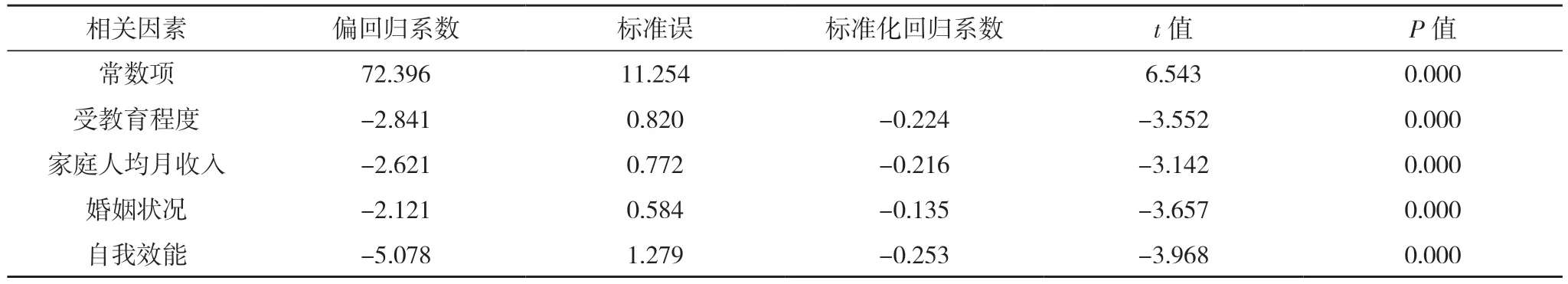
表2 影響老年CHD患者PCI術后SMA的多因素分析
3 討論
3.1 老年CHD 患者PCI 術后SMA 現狀 自我管理屬于自主行為,是經管理和監控自身疾病,減輕疾病對自身造成的影響,最終提高治療效果,更好的控制疾病。本研究中,老年CHD 患者PCI 術后CSMS 總分為(89.23±10.16)分,提示老年CHD患者PCI 術后SMA 處于中等水平。原因在于,入組患者年齡較大,存在行動不便等問題,且入院前多存在心律不齊、心絞痛等癥狀,并有高血壓、高血脂等合并癥,長期不適可致患者對疾病的警惕性與重視程度降低,忽視自我行為和用藥管理的重要性,影響自我管理[10-11]。
3.2 老年CHD 患者PCI 術后SMA 的影響因素 本研究中,家庭人均月收入、受教育程度、婚姻狀況、自我效能是影響老年CHD 患者PCI 術后SMA 的因素。(1)受教育程度高者自身知識儲備較高且獲取疾病知識途徑較多,可更好地了解良好的自我管理對健康促進和疾病恢復的重要性,同時面對困難時會主動尋求醫護人員幫助,SMA 相對較高[12-13]。(2)CHD 屬于慢性疾病,術后長期用藥會加重患者家庭經濟負擔和心理負擔,影響疾病的管理。家庭經濟條件差者身心壓力、經濟壓力較大,出現不適時為減少就診費用,更傾向于采用轉移、忽視方式應對,并易出現擅自改變藥物劑量、停藥、更換更便宜的藥物治療,無法保證藥物治療效果,降低SMA[14-15]。家庭月收入高者用藥方面有保障,且可獲得更好的社會資源,接受更好的醫治,疾病治愈信心更高,利于其積極約束自己,有助于提高SMA[16-17]。(3)配偶可在日常生活中督促患者關注自身疾病,及時糾正其錯誤的生活習慣,同時能夠給予患者提供更多的情感支持和生活照料,有助于減輕其不良情緒,提高戰勝疾病信心,主動實施疾病管理,SMA 相對較高[18-19]。(4)自我效能是面對所處環境時個體采用的適應性行為的信念或自覺,自我效能高者傾向于把自身疾病歸咎于自身缺乏努力,利于患者有意識的改善其內在動機水平,糾正不良行為方式,為促進自身健康,經不懈努力提高自身知識和自我管理技能,SMA 相對較高[20-21]。
綜上所述,老年CHD 患者PCI 術后SMA 處于中等水平,家庭人均月收入、受教育程度、婚姻狀況、自我效能是影響老年CHD 患者PCI 術后SMA的因素。

