睡眠行為干預聯合心理護理干預對老年失眠患者負性情緒及睡眠質量的影響
吳麗容 鄒碧蘭
(福建醫科大學附屬龍巖第一醫院全科醫學科,龍巖,364000)
睡眠為人體改善疲勞和恢復體力的必需生理過程,也是衡量人們生命質量和身體健康的主要指標之一[1]。隨著近年人們生活方式和生活習慣變化,失眠發生率日益增高,特別是老年患者的失眠率非常高。數據顯示,有40%~70%的老年人存在程度不同的睡眠障礙[2]。長時間失眠會損害患者的身心健康,降低生命質量、認知功能和軀體功能,增加發病的風險。臨床治療失眠多采用藥物治療輔以常規護理,但因失眠患者心理狀態較差,生活壓力加大以及睡眠習慣等因素,單一采用藥物治療并輔以常規護理的效果不太理想,且長時間用藥易發生耐藥性、成癮等不良反應,不具有根治效果。根據失眠發病因素,近年不少學者倡導對睡眠障礙患者采用睡眠行為干預聯合心理護理干預,認為此方式對其負性情緒和睡眠質量的改善效果更好[2]。本研究選取我院收治的98例老年失眠患者作為研究對象,采取臨床對照試驗的研究方法,觀察睡眠行為干預聯合心理護理干預的臨床效果。現報道如下。
1 資料與方法
1.1 一般資料 選取2020年12月至2021年12月福建醫科大學附屬龍巖第一醫院收治的老年失眠患者98例作為研究對象,按照隨機數字表法隨機分為對照組和觀察組,每組49例。對照組中女23例,男26例;年齡60~79歲,平均年齡(69.35±1.32)歲;病程1~6年,平均病程(2.02±0.65)年。觀察組中女24例,男25例;年齡60~78歲,平均年齡(69.25±1.31)歲;病程1~7年,平均病程(2.05±0.61)年。一般資料經統計學分析,差異無統計學意義(P>0.05),具有可比性。
1.2 納入標準 1)符合《中國成人失眠診斷與治療指南(2017版)》中失眠判定標準者[3];2)年齡60~80歲者;3)可提供本院完整、詳細的就診記錄者。
1.3 排除標準 1)癌性失眠者;2)肝腎、肺、心等功能異常者;3)免疫性病變者;4)因認知、精神等影響,不具有正常交流能力者;5)匹茲堡睡眠質量指數(Pittsburgh Sleep Quality Index,PSQI)評分<7分者。
1.4 護理方法
1.4.1 對照組 對照組接受常規護理,指導患者用藥并告知其每日按時睡覺、按時起床,保持良好的心理狀態,避免焦慮、緊張等。
1.4.2 觀察組 觀察組接受睡眠行為干預聯合心理干預。1)睡眠行為干預:患者入睡時,用放松療法協助其放松肌肉,促進其更好入睡。告知其在準備入睡階段可播放催眠曲,適當控制音量,關閉燈光。設定起床時間,按時起床,養成良好的睡眠習慣和規律,在確保睡眠時間的基礎上,縮短臥床時間。2)心理護理:遵循合理情緒理論,與患者交流溝通,獲得患者信任,明確掌握其內心負性情緒的原因以及不合理觀念等,并引導其用學習、辯論、溝通等方式改變自身負性情緒。同時,也可引導患者參與有興趣的、情趣高雅的、動靜結合的活動,如音樂鑒賞、繪畫、書法、歌舞、詩歌朗誦等,轉移其負性情緒,提升睡眠質量。另也可適當按摩,調節氣血,疏通經絡,舒暢情志,進而確保睡眠質量。2組患者均持續護理1個月。
1.5 觀察指標 1)負性情緒。采用抑郁自評量表(Self-rating Depression Scale,SDS)、焦慮自評量表(Self-rating Anxiety Scale,SAS)評估患者的負性情緒[4-5],SDS評分的界限值為53分,53~62分為輕度抑郁;63~72分為中度抑郁;>72分為重度抑郁。SAS評分的界限值50分,50~59分為輕度焦慮;60~69分為中度焦慮;>69分為重度焦慮。2)睡眠質量。采用PSQI評估患者的睡眠質量[6],該量表包含睡眠質量、入睡時間、睡眠時間、睡眠效率、睡眠障礙、催眠藥物、日間功能障礙等7個項目,每項0~3分,總分0~21分,PSQI評分越低睡眠質量越好。

2 結果
2.1 2組患者護理前后SAS評分及SDS評分比較 護理前,2組患者SAS評分及SDS評分比較,差異均無統計學意義(均P>0.05);護理后,2組患者SAS評分及SDS評分均降低,觀察組SAS評分及SDS評分均低于對照組,2組比較差異均有統計學意義(均P<0.05)。見表1。

表1 2組患者護理前后SAS、SDS評分比較分)
2.2 2組患者護理前后PSQI評分比較 護理前,2組患者PSQI各項評分比較,差異均無統計學意義(均P>0.05);護理后,2組患者PSQI各項評分均下降,觀察組患者PSQI各項評分均低于對照組,2組比較差異均有統計學意義(均P<0.05)。見表2。
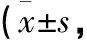
表2 2組患者護理前后PSQI評分比較分)
3 討論
失眠是由社會、心理等多因素誘發的常見疾病,屬于非器質性覺醒和睡眠障礙,嚴重影響人們的身心健康,尤其是老年人群。有報告指出,我國大約有45%的人群存在睡眠問題,其中老年人占比達50%以上[7-8]。老年失眠者往往會合并情緒改變,如抑郁、焦慮等,導致其機體功能紊亂,睡醒后存在較重疲憊感,甚至會導致交感神經功能亢奮,增高機體代謝率,降低機體免疫力,出現易激惹、嗜睡、疲勞等癥狀,影響生命質量和人際交往[9]。臨床多采用藥物治療失眠,雖有一定安眠效果,但長時間給藥易發生耐藥性,一旦停藥,則患者病情易復發,療效不理想[10]。因誘發失眠的因素較多,且心理因素與生理因素之間有密切關系,治療時實施有效、高質量的護理干預非常必要。以往采用的常規護理,多偏向于指導用藥,對患者心理、行為等方面干預效果不理想。基于失眠發病原因,有學者嘗試將睡眠行為干預與心理護理干預聯合用于失眠患者中[11]。本研究也將睡眠行為干預與心理護理干預聯合用于老年失眠患者中,結果顯示,觀察組患者SAS評分、SDS評分及PSQI評分均低于對照組(均P<0.05),其結果與張果和田園[11]報告結果一致。此次采用的睡眠行為干預通過限制患者臥床時間、干預睡眠環境、引導放松等方式干預,讓患者具有良好、健康的睡眠規律,協助其更好地入睡,延長睡眠時間,改善睡眠質量[12-13]。同時,輔以心理護理干預,使患者可適當宣泄其內在的負性情緒,并與之交流、溝通,密切觀察其病情,引導其參與自身感興趣的活動,豐富其精神生活,滿足其精神需求,降低其心理壓力,使其熱愛生活,進而改善其睡眠質量[14]。
綜上所述,老年失眠患者接受睡眠行為干預聯合心理護理干預,可讓其保持良好的心理狀態,進而提升睡眠質量。

