不同評分工具在急診危重患者預(yù)后預(yù)測中的比較
李林芳 胡化剛 李小勤 邱蘭峰
(1.蘇州大學(xué)蘇州醫(yī)學(xué)院護(hù)理學(xué)院,江蘇 蘇州 215006;2.蘇州大學(xué)附屬第一醫(yī)院 急診科,江蘇 蘇州 215006)
急診危重患者具有病情復(fù)雜且進(jìn)展迅速、死亡風(fēng)險(xiǎn)高等特點(diǎn),而通過早期對其進(jìn)行病情評估并實(shí)施預(yù)見性護(hù)理,可以減少不良事件的發(fā)生,有效地改善患者預(yù)后[1]。危重癥評分系統(tǒng)是根據(jù)患者的重要癥狀、體征和生理參數(shù)等進(jìn)行加權(quán)或賦值,從而量化疾病嚴(yán)重程度,為醫(yī)護(hù)人員評估患者病情及預(yù)后預(yù)測提供客觀的參考依據(jù)[2]。危重癥評分不僅能評價(jià)危重患者出現(xiàn)死亡或嚴(yán)重并發(fā)癥的風(fēng)險(xiǎn)大小,還可用于評價(jià)醫(yī)療費(fèi)用、治療措施、醫(yī)療資源利用等[3]。目前急診常用的評分工具有快速急性生理評分(rapid acute physiology score,RAPS)、快速急診內(nèi)科評分(rapid emergency medicine score,REMS)和改良早期預(yù)警評分(modified early warning score,MEWS)[4-6]。RAPS最初應(yīng)用于評估危重患者的院前轉(zhuǎn)運(yùn)風(fēng)險(xiǎn)[4];REMS常用于預(yù)測急診內(nèi)科患者的院內(nèi)死亡率[5];MEWS開發(fā)時(shí)的目的是評估住院患者的病情嚴(yán)重程度[6]。由于3種評分工具所需數(shù)據(jù)簡單易得,方便快捷,臨床操作性強(qiáng)等特點(diǎn),在急診應(yīng)用較為廣泛。但有研究[7]指出,上述評分工具在不同的場所及人群中應(yīng)用時(shí),其截?cái)嘀导邦A(yù)測效能有一定的差異。本研究比較了RAPS、REMS和MEWS 3種評分在急診危重患者預(yù)后預(yù)測中的有效性,以期尋找適用于評估急診危重患者預(yù)后的工具,為急診醫(yī)護(hù)人員選擇合適的評估工具識(shí)別預(yù)后不良的危重患者提供依據(jù)。
1 資料與方法
1.1一般資料 回顧性收集2019年9月-2020年8月于蘇州市某醫(yī)院急診科就診的5 344例危重患者。納入標(biāo)準(zhǔn):(1)分診Ⅰ級、Ⅱ級[8]。(2)年齡≥16歲。排除標(biāo)準(zhǔn):(1)入急診時(shí)已死亡。(2)資料不完整。(3)轉(zhuǎn)院或放棄治療。患者平均年齡(58.57±17.3)歲;分診級別:Ⅰ級3 775例,Ⅱ級1 569例;男3 537例,女1 807例;心率(91.60±25.00)次/min;平均SpO2:(96.70±5.30)%。隨機(jī)選取急診科護(hù)士16名,納入標(biāo)準(zhǔn):(1)急診科在職護(hù)士。(2)知情同意,愿意參與本研究者。排除標(biāo)準(zhǔn):因病假或產(chǎn)假等原因不在崗者。本研究已通過蘇州大學(xué)附屬第一醫(yī)院倫理委員會(huì)審查(倫理審核批號:2021-051)。
1.2方法
1.2.1研究工具
1.2.1.1RAPS評分 由Rhee等[4]于1987年在急性生理學(xué)及慢性健康狀況評分Ⅱ(acute physiology and chronic health evaluation scoreⅡ)的基礎(chǔ)上提取脈搏、血壓、呼吸、格拉斯哥昏迷評分(glasgow coma score,GCS)4項(xiàng)參數(shù)改良形成。每項(xiàng)參數(shù)賦值0~4分,總分0~16分。總分在7分以上時(shí),患者的死亡風(fēng)險(xiǎn)顯著增加[2]。臨床上常將RAPS分為0~4分、5~7分、8~10分和≥11分4個(gè)等級進(jìn)行比較。
1.2.1.2REMS評分 2004年Olsson等[5]在RAPS的基礎(chǔ)上增加了年齡、經(jīng)皮脈搏血氧飽和度和體溫3項(xiàng)參數(shù)改良形成了快速急診內(nèi)科評分(rapid emergency medicine score,REMS)。其各項(xiàng)參數(shù)分為5個(gè)評分等級,總分在0~30分之間,通常將其劃分為0~6分、7~12分、13~18分和≥19分4個(gè)不同等級,分值越高提示患者院內(nèi)死亡風(fēng)險(xiǎn)越高。
1.2.1.3MEWS評分 由Subbe等[6]于2001年提出,是對患者的心率、收縮壓、呼吸、體溫和意識(shí)狀態(tài)進(jìn)行評分(AVPU評分,A為意識(shí)清醒、V為對聲音有反應(yīng)、P為對疼痛有反應(yīng)、U為無反應(yīng))。每項(xiàng)參數(shù)賦值0~3分,分值越高提示患者病情惡化的風(fēng)險(xiǎn)越高,臨床上通常將其劃分為分值<5分為低風(fēng)險(xiǎn);5~8分為中度風(fēng)險(xiǎn);≥9分為高風(fēng)險(xiǎn)。
1.2.2研究方法
1.2.2.1患者資料收集 采用回顧性研究方法,通過電子醫(yī)療系統(tǒng)對患者入急診時(shí)的下列數(shù)據(jù)進(jìn)行采集:年齡、性別、分診級別、血壓、呼吸、脈搏、體溫、SpO2、格拉斯哥昏迷評分(glasgow coma score,GCS)得分、AVPU評分,記錄患者離開急診室的預(yù)后。根據(jù)以上資料計(jì)算患者的RAPS、REMS和MEWS得分。
1.2.2.2應(yīng)用效果調(diào)查 各工具分別隨機(jī)選取5個(gè)病例,讓選取的16名護(hù)士根據(jù)患者的各項(xiàng)基本資料及生理指標(biāo)計(jì)算相應(yīng)分值。記錄該過程中護(hù)士所花費(fèi)的總時(shí)間和計(jì)算準(zhǔn)確度,同時(shí)根據(jù)護(hù)士的使用體驗(yàn)對該工具進(jìn)行滿意度評價(jià)。
1.3評價(jià)指標(biāo) (1)量表所需計(jì)算時(shí)間:護(hù)士根據(jù)生理指標(biāo)計(jì)算相應(yīng)分值所花費(fèi)的時(shí)間(計(jì)算的時(shí)間是在得到各指標(biāo)數(shù)據(jù)后開始計(jì)時(shí),不包含指標(biāo)測量時(shí)間)。(2)計(jì)算準(zhǔn)確度:將護(hù)士計(jì)算所得分值與準(zhǔn)確值進(jìn)行比較,確定每位護(hù)士的計(jì)算準(zhǔn)確度,最后根據(jù)所有護(hù)士的準(zhǔn)確度計(jì)算其平均值。(3)滿意度:分為“滿意”“一般滿意”和“不滿意”3個(gè)等級。滿意度=(滿意人數(shù)+一般滿意人數(shù))/總?cè)藬?shù)×100%。
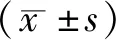
2 結(jié)果
2.1RAPS、REMS和MEWS與急診危重患者死亡率的關(guān)系 參考臨床上常用的界值[9]對RAPS、REMS和MEWS進(jìn)行分組,三種工具與急診危重患者預(yù)后之間的關(guān)系,見表1。

表1 3種評分分值與急診危重患者死亡率的關(guān)系[例(百分率,%)]
2.2RAPS、REMS和MEWS預(yù)測危重患者預(yù)后的ROC曲線下面積 RAPS、REMS 和 MEWS預(yù)測急診危重患者預(yù)后的ROC曲線下面積分別為 0.737、0.785和0.795, REMS、MEWS與RAPS的ROC曲線下面積相比較,差異具有統(tǒng)計(jì)學(xué)意義(P=0.0013,P<0.001),REMS與MEWS相比,差異無統(tǒng)計(jì)學(xué)意義(P=0.560)。見表2和圖1。

表2 RAPS、REMS和MEWS預(yù)測急診危重患者預(yù)后的ROC曲線下面積

圖1 RAPS、REMS和MEWS預(yù)測急診危重患者預(yù)后的ROC曲線下面積
2.3RAPS、REMS和MEWS在急診危重患者預(yù)后預(yù)測中的應(yīng)用效果 3種工具在急診應(yīng)用時(shí)的計(jì)算耗時(shí)、計(jì)算準(zhǔn)確度及使用滿意度,見表3。MEWS的計(jì)算耗時(shí)低于RAPS和REMS,其計(jì)算準(zhǔn)確度和滿意度均高于RAPS和REMS。兩兩之間相互比較結(jié)果如下:(1)計(jì)算耗時(shí):RAPS vs MEWS,F(xiàn)=45.548,P<0.001;REMS vs MEWS,F(xiàn)=84.666,P<0.001,RAPS vs REMS,F(xiàn)=8.458,P=0.007。(2)計(jì)算準(zhǔn)確度:RAPS vs MEWS,F(xiàn)=13.769,P=0.062;REMS vs MEWS,F(xiàn)=20.163,P<0.001;RAPS vs REMS,F(xiàn)=4.518,P=0.042。(3)滿意度:RAPS vs MEWS,χ2=7.385,P=0.007;REMS vs MEWS,χ2=5.926,P=0.015;RAPS vs REMS,χ2=0.139,P=0.710。

表3 MEWS、RAPS和REMS的計(jì)算耗時(shí)、準(zhǔn)確度及滿意度
3 討論
3.1急診常用評分工具及應(yīng)用現(xiàn)狀 在20世紀(jì)70年代,危重癥評分系統(tǒng)相繼產(chǎn)生并得到推廣和應(yīng)用,成為臨床工作中的一個(gè)重要工具。RAPS在早期就被用于評價(jià)直升機(jī)轉(zhuǎn)運(yùn)院前危重患者的病情評估工具[4],后來進(jìn)一步被用于評估急診患者的病情,并因其評分方式簡單而逐漸得以推廣。Olsson[5]在研究中發(fā)現(xiàn),年齡、SpO2和體溫是急診患者病情危重的獨(dú)立預(yù)測因子,因此對RAPS進(jìn)行改良形成了REMS。有研究[10]顯示,REMS預(yù)測急診危重患者死亡的效能優(yōu)于RAPS。MEWS是對住院患者進(jìn)行床旁評估的工具,通過收集生命體征來計(jì)算相應(yīng)的分值,從而幫助醫(yī)護(hù)人員早期識(shí)別具有惡化風(fēng)險(xiǎn)和需要醫(yī)療干預(yù)的患者[6]。李莉等[11]的研究結(jié)果表明,MEWS可快速識(shí)別急危重患者病情的嚴(yán)重程度。上述3種評分工具均因其易于操作、不受人員和儀器的限制等特點(diǎn)在急診得到了較為廣泛的應(yīng)用[10]。
3.23種評分工具中MEWS的預(yù)測效能最佳 本研究通過ROC曲線下面積來綜合判斷評分工具的預(yù)測價(jià)值,其取值范圍在0.5~1.0,值越大表示預(yù)測能力越強(qiáng)[12]。研究結(jié)果顯示:3種評分工具預(yù)測急診危重患者預(yù)后的ROC曲線下面積為0.737~0.795,均具有中等程度的預(yù)測價(jià)值,MEWS的預(yù)測效能最佳。這與國外研究結(jié)果一致[13-14]。MEWS的靈敏度高于RAPS和REMS,且具有較好的特異度[14-15],因此更有利于早期識(shí)別出有死亡風(fēng)險(xiǎn)的危重患者,從而合理分配醫(yī)療資源,及時(shí)采取預(yù)防措施以改善患者預(yù)后。同時(shí),相比于RAPS和REMS,MEWS所需參數(shù)更少,且意識(shí)狀態(tài)的評估采用的是AVPU評分,與GCS相比,評分方式更為簡便。因此,醫(yī)護(hù)人員可將MEWS作為一種輔助工具對急診危重患者進(jìn)行病情評估。
3.3MEWS在急診危重患者預(yù)測中應(yīng)用效果較好 本研究結(jié)果提示,MEWS在急診危重患者預(yù)后預(yù)測中應(yīng)用的計(jì)算耗時(shí)均低于RAPS和REMS評分(P均=0.05),其計(jì)算準(zhǔn)確度和滿意度也均高于兩者。這可能是由于MEWS中包含的參數(shù)和分組較少,因此其在臨床應(yīng)用時(shí)計(jì)算更為簡便,從而計(jì)算準(zhǔn)確率和滿意率高于RAPS和REMS(P<0.05)。由此可見,相比于RAPS和REMS,MEWS在急診應(yīng)用的可操作性及可行性均較大。同時(shí),MEWS在急診危重患者的預(yù)后預(yù)測中具有更高的預(yù)測效能,因此從經(jīng)濟(jì)效益及使用效率上MEWS比RAPS和REMS更易于推廣。目前,已有多項(xiàng)研究將MEWS應(yīng)用于急診患者的病情評估、預(yù)后預(yù)測、院內(nèi)轉(zhuǎn)運(yùn)和分診等領(lǐng)域,且均取得了不錯(cuò)的效果[16-20]。
綜上所述,RAPS、REMS 和MEWS均與急診危重患者預(yù)后相關(guān)。ROC曲線分析顯示,3種評分對急診危重患者預(yù)后預(yù)測的ROC曲線下面積均>0.7,表明3種評分工具均具有中等程度的預(yù)測價(jià)值。相比于RAPS和REMS,MEWS的預(yù)測效能較高且所需參數(shù)更少,使用方式快捷簡便。臨床醫(yī)護(hù)人員可結(jié)合MEWS,同時(shí)根據(jù)自身工作經(jīng)驗(yàn)、患者的病情特點(diǎn)進(jìn)行綜合判斷,以盡早識(shí)別具有死亡風(fēng)險(xiǎn)的患者并實(shí)施預(yù)見性救治措施,從而改善急診危重患者的預(yù)后。同時(shí),本研究僅限于對急診危重患者的預(yù)后預(yù)測,后續(xù)可對不同患者群體進(jìn)行相關(guān)研究。

