盆底肌肉訓練對女性盆底功能障礙性疾病的康復效果
王春霞
(東營市廣饒縣婦幼保健計劃生育服務中心婦產科 山東 東營 257300)
女性盆底功能障礙性疾病主要是受外界因素、自身因素等的影響,患者盆底保護系統的整體結構變得薄弱,進而引發(fā)盆底組織功能失調和盆腔器官位置不當,陰道松弛、排便障礙、子宮脫垂等是該疾病的主要臨床表現。女性盆底功能障礙性疾病多發(fā)于產后婦女、絕經期婦女人群,嚴重影響著患者的工作和生活。當前,臨床主要采用藥物治療女性盆底功能障礙性疾病,但治療效果并不理想。近幾年,盆底肌肉訓練技術逐漸在臨床中得到發(fā)展,該技術具有無創(chuàng)性,能夠有效治療該疾病[1]盆底功能障礙性疾病的主要表現是盆腔支持結構出現缺陷或發(fā)生退化,當前較為有效且常用的手段為手術治療,改治療方式由于具有確切療效以及對患者產生的創(chuàng)傷較小而被廣泛認可。但近年來有報道稱[2],康復治療也有助于提升患者的療效,且逐漸成為患者術后康復不可缺少的輔助手段,因此該文將針對該院2015年10月—2017年3月期間收治的部分盆底功能障礙性疾病患者運用盆底肌肉訓練的效果展開研究,現研究如下。
1 資料與方法
1.1一般資料
本文將從治療方式的不同,隨機將69例女性盆底功能障礙性疾病患者分為甲組和乙組,其中甲組34例,乙組35例,均符合盆底功能障礙性疾病醫(yī)學診斷標準,自愿參與本次研究,已簽署知情權同意書,臨床資料齊全,并無嚴重精神疾病、認知障礙、溝通障礙患者,也未出現泌尿系統疾病、盆腔外傷史、基礎性疾病、藥物禁忌等患者[2]。年齡:甲組22-39歲(29.87±5.35),乙組21-41歲(31.16±6.45);病程:甲組3-10個月(7.12±1.41),乙組4-11個月(8.01±1.23);疾病類型:甲組8例子宮脫垂伴尿失禁、10例子宮脫垂、16例不同程度尿失禁,乙組7例子宮脫垂伴尿失禁、11例不同程度尿失禁、17例不同程度尿失禁。對比兩組患者的一般資料,兩組間均具有可比性(P>0.05)。
1.2方法
1)由門診醫(yī)生詢問癥狀.陰道檢查,填寫調查問卷,分組。用法國PHENIXUSB4多功能神經電生理定量診斷仿生治療儀,進行盆底肌力測定和分級,具體實施步驟為。
2)入院后,了解所有患者的臨床癥狀,對其陰道情況進行檢查。對患者子宮脫垂程度、尿失禁頻率等盆底功能進行測定。指導患者用正確的方法排尿。2)給予甲組常規(guī)訓練如下:第一,訓練患者站姿,指導其對肛門和尿道口兩個位置進行收縮和放松,維持大約5秒的時間,每天訓練5次,每次做10組,持續(xù)訓練大約90天。第二,訓練患者仰臥姿勢,指導患者并攏雙腿進行彎曲和伸直,兩個動作各維持大約5秒的時間,每天訓練5次,每次做10組,持續(xù)訓練大約90天。3)在此基礎上給予乙組盆底肌肉訓練如下:第一,訓練前使用電刺激治療儀激活患者盆底肌肉,其控制在大約25分鐘的時間。第二,a.訓練前囑咐患者不要飲水,并排空膀胱。選取截石位,然后在陰道內放置探頭對盆底肌肉興奮程度進行刺激,并指導患者對陰道肌肉進行提肛、收縮等,其維持大約5秒的時間,每天訓練3次,每次做10組。b.在陰道內放置垂體,指導患者夾住垂體,其控制在大約半小時的時間。先控制垂體在最輕的重量,如患者在走動、咳嗽時不會出現脫落現象,然后,慢慢將體重增加。第三,訓練時間維持大約90天后測定盆底肌力,如果不符合理想標準,就將訓練時間在原有基礎上延長。
給予參照組的康復方式,實驗組在基礎上應用盆底肌肉訓練的康復方式,方法為:
健康教育:因盆底肌肉訓練是一種新型的康復方式,大多數患者并不是很了解,所以在為患者開展盆底肌肉訓練之前需要為患者進行健康教育,內容為疾病相關知識、盆底訓練的內容和重要性,以及康復效果等,讓患者明確訓練對她們恢復健康與正常生活的意義,提升重視程度和配合度。在患者提出相關疑問時應該耐心傾聽并解決,從而提升患者康復信心。
心理指導:許多女性患者因疾病等多種因素的影響,不愿意配合進行訓練,對訓練恐懼或對訓練沒有信心,這時需要為她們進行心理指導,讓患者將內心的擔憂說出,并安慰和開導。也可以提供成功案例讓患者查看,或者是邀請已經康復的患者來為到醫(yī)院交流康復的經驗,提升她們康復的信心。
1.3診斷標準
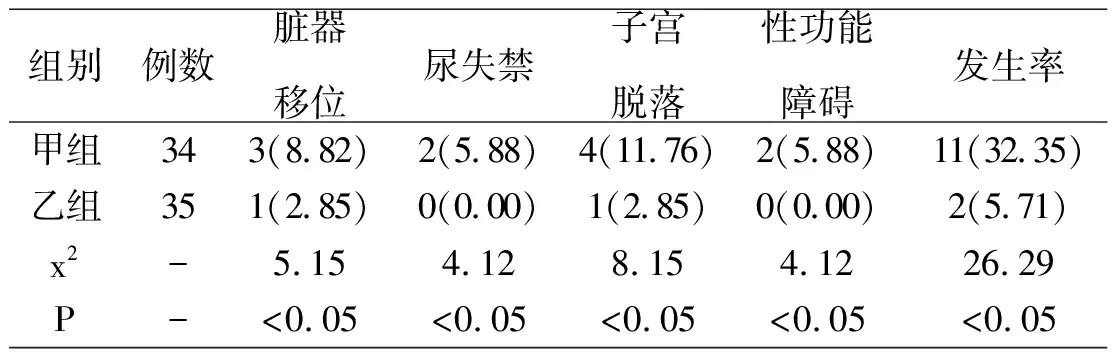
(1)SUI的診斷標準:在身體用力、打噴嚏或咳嗽等增加腹壓的情況下出現非隨意的尿液漏出。(2)POP的診斷標準:按《婦產科學》(第7版)P0P-Q評分>0度。(3)治療后肌力≥IV級為有效;較治療前有提高,但 1.4觀察指標 對訓練后的盆底肌力變化與臨床癥狀出現情況進行觀察。1)盆底肌力變化判定指標:盆底肌力水平檢測標準分為五個等級,其中肌肉無收縮能力為0級,肌肉能收縮1次且僅可維持1秒與能收縮2次且維持2秒分別為Ⅰ級和Ⅱ級,肌肉可收縮,但未具備對抗阻力的能力為Ⅲ級,同時具備對抗阻力的輕微能力為Ⅳ級,肌肉能完全收縮,具備對抗阻力的能力為Ⅴ級[3]。2)臨床癥狀發(fā)生率判定指標:臟器移位、尿失禁、子宮脫落、性功能障礙等。 1.5療效評定標準 懷孕和分娩是盆底肌肉、神經和其他組織損傷的主要原因,而這種損傷是PFD發(fā)展的重要因素。懷孕時,子宮變大,改變了孕婦身體的重心,從而影響腹腔內的壓力,將子宮推向陰道,將壓力轉移到盆底,使肌肉放松。分娩進一步增加了盆底結構和肌肉損傷。另外,由于產后可以持續(xù)一段時間,產后運動、肛門收縮等產后運動有一定恢復的可能。然而,很多女性并不了解鍛煉骨盆底肌肉的正確方法。本研究對產后訓練組、尿失禁組和子宮脫垂組進行盆底肌康復訓練。通過陰道觸診,結合電刺激和生物反饋療法,指導女性掌握鍛煉盆底肌肉的正確方法,盆底得到改善。肌肉收縮力和肌肉收縮期的延長。每種纖維類型使用不同的訓練方法,并進行肌肉收縮的協同訓練,以自由控制盆底肌肉的收縮。本研究結果顯示,產后訓練組女性盆底肌力明顯改善,產后對照組有一定改善,但改善不足,肌力異常率仍較高,到40%。這提示產后盆底肌功能鍛煉可促進產后盆底肌功能恢復,降低PFD風險[4]。 觀察第2組患者盆底肌活動,統計項目,比較第2組患者的治療效果。療效評價標準為療效顯著的三個等級。患者訓練完成后,盆底肌肉充分收縮,對抗過程可持續(xù)5秒以上。病人的病情已經恢復得很好。部分改善的是,患者運動后,盆底肌肉的收縮和放松基本可以自主實現,所以在對抗過程中很可能會持續(xù)2~4秒,所以病情比較穩(wěn)定。無效:患者的肌肉收縮基本上不能自發(fā)進行,病情沒有改善或惡化。治療的總體療效=1-無效。 1.6盆底肌力檢測 根據肌肉收縮質量、保持的時間、收縮的次數分為5級。0級:肌肉無收縮;I級:肌肉顫動,僅收縮1次,且維持不到1s;II級:肌肉不完全收縮,收縮2次,且均維持2s;II級:肌肉完全收縮,無對抗阻力,收縮3次,且維持3s;IV級:肌肉完全收縮,輕微對抗,收縮4次,且維持4s;V級:肌肉完全收縮,持續(xù)對抗,收縮5次,且均持續(xù)至少5s。肌力 1.7統計學分析 2.1訓練后的盆底肌力變化對比 由表1可知,甲乙兩組在盆底肌力變化上存在明顯的差異(P<0.05)。 表1 比較兩組患者訓練后的盆底肌力變化[n(%)] 2.2臨床癥狀出現情況對比 由表2可知,甲乙兩組在臨床癥狀發(fā)生率上出現明顯的差異(P<0.05)。 表2 比較兩組患者的臨床癥狀出現情況[n(%)] 2.3治療效果對比 綜合治療結果,甲乙兩組的治療效果存在顯著的差異。甲組在顯效、有效和無效上的治療總有效率為73.52%(25/34),而乙組在顯效、有效和無效上的治療總有效率為97.14%(34/35),乙組明顯高于甲組(P<0.05)。 盆底組織的構成部分分為肌肉組織、神經組織和結締組織,一旦當中的肌肉組織受到損傷,且出現退化,就會導致盆底功能障礙。每個平面的肌肉、韌帶和器官都有獨特的解剖和生理功能。病因尚不清楚,危險因素包括年齡。隨著年齡的增長,盆底的支撐組織變得松弛,體內激素水平下降,同時盆底組織中的肌張力下降,盆底的支撐組織逐漸減少;盆底肌肉和神經受損,盆底愈合不好,導致盆底腫脹;患者懷孕和分娩的經歷會導致體內荷爾蒙的變化[5]。此外,還會引起盆底結締組織膠原代謝紊亂,導致盆底支撐組織松弛;可導致器官脫垂或失禁。根據女性盆底結構的概念理論,陰道支撐結構主要由肌腱弓形成白線,盆底提升形成肌肉,盆底肛提肌板在自主控制下牽拉,將盆腔器官保持在肛提肌上子。患者通過對盆底肌肉進行收縮和放松,可以增加支撐盆腔器官的肌肉的張力,恢復盆底肌肉的張力,從而達到治療的目的。對患者進行盆底功能鍛煉時,治療效果與患者組織的愈合和柔韌性有關,通過適當的鍛煉可以恢復軟組織,在進行功能鍛煉時,應該知道:鍛煉應該分階段進行。盆底肌肉的強烈收縮會導致肌肉疼痛和疲勞,功能鍛煉后應及時評估治療效果。本組資料中,盆底肌觀察組得分明顯高于對照組。盆底肌鍛煉促進盆底肌的松弛和無力,通過患者自身有意識的和選擇性的盆底肌收縮和松弛恢復正常的肌力。在女性盆底功能障礙的治療中,盆底肌肉訓練可以緩解肌肉緊張,可以有效改善,提高患者的生活質量,帶來滿意的效果。 綜上所述,盆底肌肉訓練對女性盆底功能障礙性疾病的康復效果顯著,能減少患者的臨床癥狀,改善患者的盆底肌力變化,盆底肌鍛煉是通過患者自身有意識并有選擇性地反復收縮和放松盆底肌群,使盆底肌張力和耐力增強,使衰弱、松弛的盆底肌恢復肌力,提高臨床治療效果,對輕、中度尿失禁的治療,盆底肌肉訓練能有良好的效果。對重度壓力性尿失禁或中、重度盆腔臟器脫垂者,年齡較大者,以手術治療療效最好。盆底肌肉訓練能有效提高肌肉張力,降低盆腔器官脫垂的發(fā)生。值得在臨床醫(yī)學上推廣和應用。
2 結果

3 討論

