先天性甲狀腺功能減低癥患兒血清IGF-1 IGFBP-3和Hcy水平變化及其與體格發育的關系
彭桂美, 邱明慧, 林 蓉
(1.海南現代婦女兒童醫院, 海南 海口 571100 2.廣東省深圳市婦幼保健院兒童健康科, 廣東 深圳 518017)
先天性甲狀腺功能減低癥(congenital hypothyroidism,CH)是指因甲狀腺先天缺陷或母孕期飲食中缺碘所致的一種內分泌疾病[1]。正常生理條件下,甲狀腺主要功能為將機體攝入的碘原料合成為甲狀腺素及三碘甲腺原氨酸等甲狀腺激素,從而加速細胞氧化的同時促進中樞神經系統的生長發育,而CH患兒甲狀腺功能減低,蛋白質合成及新陳代謝受阻,以致出現代謝障礙、生長發育遲緩等情況。考慮母體內的甲狀腺素可通過胎盤在一定程度上供給患兒,導致其在出生后早期并無明顯癥狀,但隨著病情的發展,甲狀腺功能的發育異常則會進一步引發一系列癥狀的出現,影響其體格發育[2]。甲狀腺激素的合成釋放主要受下丘腦-垂體-甲狀腺軸及自身功能的調控,但隨著研究的不斷深入,發現其同樣受其他內分泌軸的影響,比如生長激素(growth hormone,GH)/胰島素樣生長因子-1(insulin-like growth factor-1,IGF-1)軸,并伴有IGF-1及胰島素結合蛋白-3(Insulin-like growth factor binding protein-3,IGFBP-3)水平異常等變化[3]。另外,CH患兒存在不同程度的內皮細胞損傷,而血清同型半胱氨酸(Homocysteine,Hcy)在血管內皮細胞損傷后可激活氧化應激反應,進而導致細胞凋亡,加速脂質沉積[4]。以往已證實其確與妊娠合并甲減的發病有關[5],但與CH及其與體格發育的關系尚無明確定論。因此,本研究旨在探究CH患兒IGF-1、IGFBP-3、Hcy水平變化及其與體格發育的關系。
1 資料與方法
1.1一般資料:選取2017年6月至2020年6月于我院接受替代治療的119例CH患兒(觀察組),其中9例患兒研究過程中因流動等原因造成失訪,最終確定觀察組患兒共110例,納入標準:①根據衛生部規定新生兒疾病篩查規范,出生3~7d以內進行哺乳及足跟采血的新生兒;②經專用濾紙片測定其血清促甲狀腺激素(thyroid stimulating hormone,Tsh)水平的新生兒;③取靜脈血測定其血清游離甲狀腺素(FreeThyroxineIndex,FT4)、血清游離三碘甲腺原氨酸(free triiodothyronine,FT3)水平者;④符合原發性CH診斷標準[6]:Tsh水平>9.1μIU/mL,FT4水平<14pmoL/L者;⑤其監護人自愿簽署知情同意書者;⑥臨床各項檢查資料完整者。排除標準:①母孕期具有吸煙史、用藥史者;②合并早產、新生兒窒息等產科并發癥或心、肝、腎功能損傷者;③繼發性CH者;④具有家族遺傳史疾病者;⑤近3個月應用影響甲狀腺激素水平的藥物者。選取同期67例正常新生兒為健康對照組,其中8例患兒隨訪失訪,最終確定健康對照組兒童共59例,本研究已獲得醫院倫理委員會批準(倫[2017]02號)。
1.2方 法
1.2.1治療方法:口服左旋甲狀腺素片(德國默克公司,注冊證號H20100524,100μg×100片)治療,依據患兒年齡及體重制定服藥劑量,0~6個月的患兒25-50μg(8-10μg/kg),7-12個月50-70μg(6-8μg/kg),均為qd,服藥2~4周后復診測定TSH、FT4水平,并調整服藥劑量,以至臨床表現完全正常,血清TSH水平恢復正常,FT4在正常高值為標準。隨訪過程中每1~2個月復查1次血清甲狀腺激素水平,正常值參考范圍為:TSH(0.5-4.8)pmoL/L,FT3(3.1-10.0)pmoL/L、FT4(12-33)pmoL/L。若治療途中,有患兒出現不良反應,則根據嚴重情況酌情調整或終止正在進行的治療方案,嚴重者同時接受不良反應的相關治療。
1.2.2指標檢測方法:所有兒童均于入組時、隨訪1年后,采集清晨空腹靜脈血6mL,并常規處理后提取血清保存待測,采用電化學發光法測定血清TSH、FT3、FT4水平,檢測儀器為Chameleon V Luminometer型號的化學發光檢測儀(芬蘭Hidex)。采用磁微粒化學發光法測定血清IGF-1水平,試劑盒來自鄭州安圖生物工程股份有限公司。采用化學發光免疫分析法測定血清IGFBP-3水平,試劑盒來自深圳市新產業生物醫學工程股份有限公司。采用酶循環法測定Hcy水平,試劑盒來自浙江東方基因生物制品有限公司。為避免樣本批次間差異,標本應測定1次。所有操作均嚴格按照檢測試劑盒說明書實施。兒童身高體重均由專業人士進行測定,測量前矯正儀器,并脫去外衣等,體重測量于餐后2h進行,身高測量臥位長,單位厘米,均保留小數點后兩位,儀器采用HW-B60智能嬰幼兒體檢儀自動身高體重秤兒保秤帶營養評價嬰兒秤,身高標準差積分(HtSDS)/體重標準差積分(WTSDS)=測得的體重/身高-同年齡、性別的正常平均體重/身高參考值)/同年齡、性別正常平均體重/身高參考值的標準差。
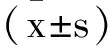
2 結 果
2.1兩組一般資料比較:兩組兒童性別、年齡、分娩方式、母親生育年齡比較差異無統計學意義(P均>0.05),而觀察組TSH水平明顯高于健康對照組(P<0.05),FT3、FT4水平明顯更低(P<0.05),見表1。
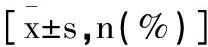
表1 兩組兒童一般資料比較
2.2血清IGF-1、IGFBP-3和Hcy水平比較:觀察組及健康對照組隨訪1年后IGF-1、IGFBP-3水平較入組時升高(P<0.05),而Hcy明顯降低(P<0.05);觀察組入組時、隨訪1年后,血清IGF-1、IGFBP-3水平均低于健康對照組(P<0.05),血清Hcy水平均高于健康對照組(P<0.05),見表2。
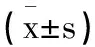
表2 兩組兒童血清IGF-1 IGFBP-3 Hcy水平比較
2.3體格發育指標比較:入組時,兩組兒童身高、體質量、HtSDS、WTSDS比較無統計學意義(P>0.05);隨訪1年后,觀察組及健康對照組身高、體質量均較入組時升高(P<0.05),且健康對照組身高、體質量均大于觀察組(P<0.05),但兩組HtSDS、WTSDS比較無統計學意義(P>0.05);見表3。
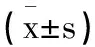
表3 兩組兒童身高體質量 HtSDS WTSDS比較
2.4相關性分析:經Pearson相關分析,CH患兒隨訪1年后血清IGF-1、IGFBP-3、Hcy水平與HtSDS、WTSDS均無相關性(P>0.05),而IGF-1、IGFBP-3水平與身高、體重均具有正相關性(P均<0.05),Hcy水平與身高、體重均具有負相關性(P均<0.05),見表4及圖1-3。
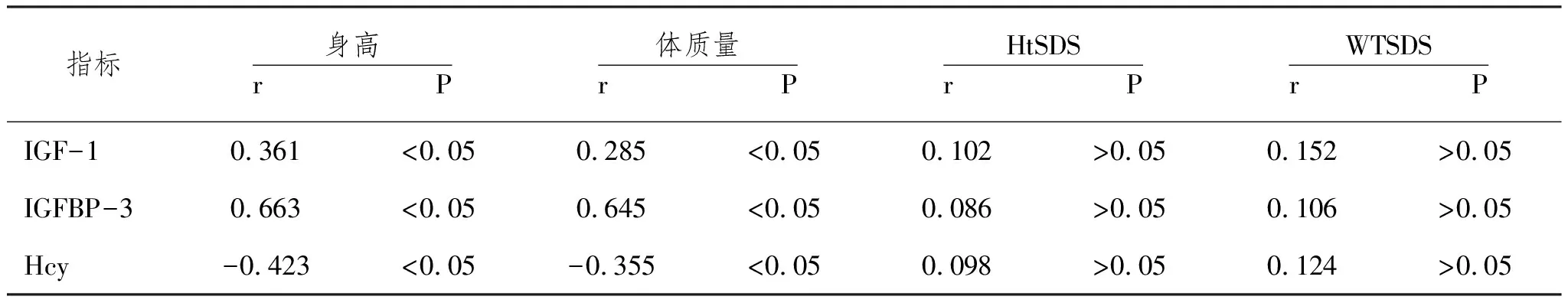
表4 CH患兒血清IGF-1 IGFBP-3 Hcy水平與身高 體質量 HtSDS WTSDS指標的相關性分析(r/P)
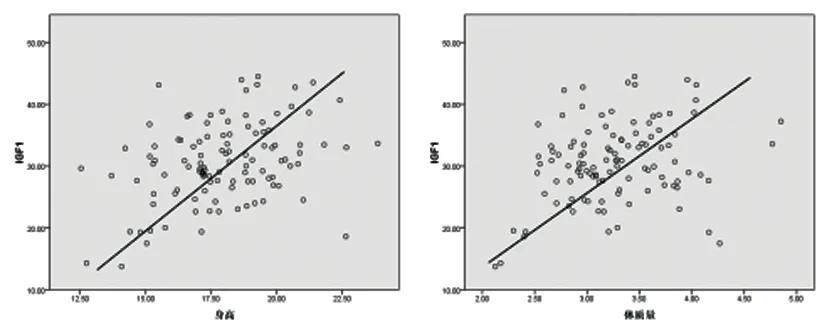
圖1 CH患兒血清IGF-1水平與身高、體質量指標的相關性散點圖
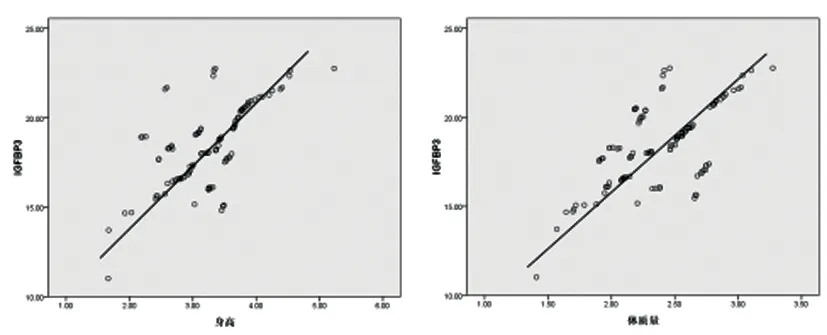
圖2 CH患兒血清IGFBP-3水平與身高、體質量指標的相關性散點圖
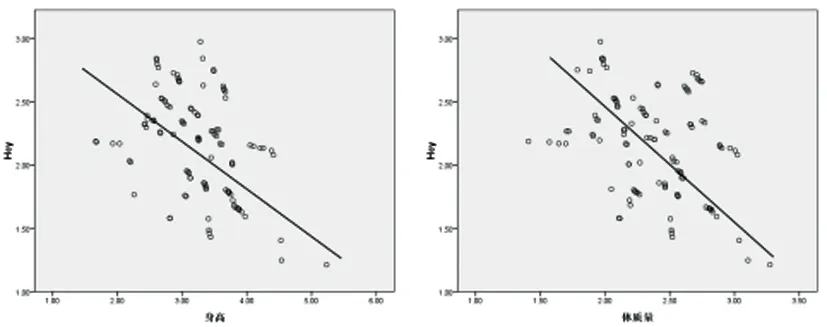
圖3 CH患兒血清Hcy水平與身高、體質量指標的相關性散點圖
3 討 論
甲狀腺激素與人體腦組織發育、生長關系密切,正常生理下其代謝極為復雜,并對機體能量代謝、蛋白質合成及中樞神經系統結構等均具有調控作用[7]。CH患兒甲狀腺功能發育不良,則導致甲狀腺激素等分泌異常,對神經細胞的正常增殖、分化活動進行干擾,以至于表現出學習缺陷、心理發育落后、智力低下等癥狀。目前,針對CH患兒早期治療的方案主要選擇替代治療,具有理想的效果,多數治療后可使甲狀腺功能恢復正常,從而有效改善其臨床癥狀并促進其生長發育。但研究顯示,CH患兒早期臨床無特異性表現,易因此錯失治療良機而對早期體格、智力發育造成不可逆的危害,因此,新生兒疾病篩選對CH的早期診斷及治療具有重要意義[8]。本研究結果中CH患兒及正常兒童入組時的體格發育指標無明顯差異,但TSH、FT4等甲狀腺激素水平已顯示出明顯區別,與上述觀點一致。
自2010年后,國內外眾多專家就CH病因機制進行分析,旨在通過血清指標篩查,為早期診斷治療CH提供可靠依據。IGF-1作為GH-IGF-1軸的關鍵,其對生長發育的調節已得到證實,而IGFBP-3主要調節IGF與其受體結合,并起到影響細胞增殖的作用[9]。符藝影等[10]研究表明特發性矮小兒童體內血清IGF-1、IGFBP-3水平異常降低,且與生長體格具有明顯相關性。研究顯示,甲狀腺功能異常又可引起內皮細胞損傷,而Hcy通過干擾人體含硫氨基酸的代謝以誘導釋放炎癥因子、促氧自由基增長,從而影響甲狀腺激素的合成釋放[11]。目前Hcy在兒科疾病中的研究較少,謝明林等[12]發現妊娠合并甲減患者體內血清Hcy水平異常升高,且對其母嬰結局不利。本研究結果顯示,入組時CH患兒血清IGFBP-3、IGF-1檢測結果較健康對照組低,而Hcy水平更高,提示監測以上血清指標確或可為臨床早期診斷CH提供依據。CH患兒經替代治療1年后的血清指標及體格發育指標得到明顯改善,但健康對照組身高、體質量仍大于觀察組,說明即便經替代治療,CH患兒生長發育整體可能仍不及健康兒童,這可能與不同患兒治療效果參差不齊有關。
另外,經相關性分析,隨訪1年后,CH患兒血清IGF-1、IGFBP-3、Hcy水平與其體格發育情況(身高、體質量)具有一定聯系,分析原因,可能是因為甲狀腺激素的生理作用受到垂體-生長激素-胰島素/胰島素樣生長因子軸影響,而IGF-1作為該軸重要組成部分,和甲狀腺激素相同均具有促進生長代謝的作用,而CH患兒甲狀腺激素分泌異常則可影響其活性改變,并抑制其合成分泌,反之,IGF-1的分泌減少又可抑制甲狀腺細胞的蛋白質與DNA合成,進而進一步降低其甲狀腺功能。免疫系統受損是導致CH發生的關鍵因素之一,IGFBP-3參與到造血干細胞的增殖、分化及凋亡過程中,可通過與IGF-1競爭性結合,以達到抑制其與相關蛋白合成、阻礙細胞生長分化的目的。研究顯示,血中IGF-1、IGFBP-3指標穩定是反映內源性生長激素分泌良好的標準,而CH患兒其水平異常,則可直接影響生長激素變化,并作用于細胞生長,影響體格發育。李艷艷等[13]認為CH患兒機體內存在一定程度的血管內皮功能損傷,而經左甲狀腺素治療后可得到顯著改善。結合其他文獻報道,CH患兒體內還存在氧化應激反應及炎性因子大量分泌。Hcy加劇脂質紊亂主要可通過損傷內皮細胞,減少一氧化氮的生成,進而促進血小板活化。還可通過調節凝血因子及蛋白C的活性,抑制組織型纖溶酶原激活劑(t-PA)分泌,從而起到穩定血栓的效果。或者對平滑肌細胞內的基因表達產生作用,促進細胞增殖。最后Hcy還可引起糖脂、蛋白質等代謝紊亂,加重脂質沉積,影響體格發育。
綜上所述,CH患兒與健康對照組相比體內血清IGF-1、IGFBP-3水平明顯下降、Hcy水平明顯升高;經過左旋甲狀腺素片替代治療后,患兒血清IGF-1、IGFBP-3水平明顯上調、Hcy水平明顯下調,且與其身高、體質量顯著相關。

