基于TeamSTEPPS理論的團(tuán)隊培訓(xùn)模式在規(guī)范化培訓(xùn)護(hù)士團(tuán)隊協(xié)作能力培養(yǎng)中的應(yīng)用效果
梁政波,付 鵲,賴 萍,張 婧
臨床教學(xué)方法改革已經(jīng)成為當(dāng)前醫(yī)學(xué)教育改革工作的重點(diǎn),一些教學(xué)新模式、新方法被積極探索及使用,比如以問題為基礎(chǔ)的教學(xué)模式(PBL)、案例教學(xué)法(CBL)、團(tuán)隊教學(xué)模式(TBL)、模擬教學(xué)法等[1]。但文獻(xiàn)回顧發(fā)現(xiàn),對于醫(yī)學(xué)生臨床團(tuán)隊技能培訓(xùn)的教學(xué)方法和實踐體系目前仍舊是空白的[2]。而隨著醫(yī)療模式的快速轉(zhuǎn)變,多學(xué)科團(tuán)隊協(xié)作(multiple disciplinary team,MDT)將會是未來醫(yī)療能力、醫(yī)療安全及效率的前提保障[3-4],這對臨床醫(yī)療團(tuán)隊的協(xié)作能力提出了極高要求,同時也對優(yōu)質(zhì)高效的團(tuán)隊能力培訓(xùn)方法提出了迫切需求。提高醫(yī)療質(zhì)量和病人安全團(tuán)隊策略和工具包(Team Strategies and Tools to Enhance Performance and Patient Safety,TeamSTEPPS)是由美國國防部和美國醫(yī)療衛(wèi)生治療研究中心(Agency of Health Research and Quality,AHRQ)針對培養(yǎng)團(tuán)隊成員之間的溝通和協(xié)助技巧而設(shè)計的,用于改善醫(yī)療服務(wù)中的團(tuán)隊表現(xiàn)和協(xié)作能力,提高醫(yī)療質(zhì)量、醫(yī)療安全和效率[5-6]。目前基于TeamSTEPPS理論的研究多聚焦在醫(yī)療不良事件分析、專科醫(yī)療團(tuán)隊建設(shè)和病人圍術(shù)期的安全管理中,且都取得了一定的效果[7-9]。醫(yī)務(wù)工作者的團(tuán)隊意識和團(tuán)隊協(xié)作能力是未來醫(yī)療學(xué)科融合的基礎(chǔ),特別是初入臨床的規(guī)范化培訓(xùn)(簡稱規(guī)培)護(hù)士,更是需要團(tuán)隊協(xié)作能力的科學(xué)培養(yǎng)[10]。我院于2020年8月起將其應(yīng)用于規(guī)培護(hù)士團(tuán)隊協(xié)作能力培養(yǎng)中,收到較好的效果。現(xiàn)報告如下。
1 資料與方法
1.1 一般資料 采用歷史對照試驗設(shè)計,選取某三級甲等醫(yī)院規(guī)培護(hù)士作為研究對象。納入標(biāo)準(zhǔn):與醫(yī)院正式簽訂護(hù)士規(guī)培協(xié)議的護(hù)生。排除標(biāo)準(zhǔn):有1年以上臨床工作經(jīng)驗者;不愿意參與研究者。剔除標(biāo)準(zhǔn):因個人原因無法繼續(xù)參加培訓(xùn)者。最終納入研究對象72人,其中男生17人,女生55人,年齡(22.00±2.12)歲。
1.2 方法 2020年8月—2020年12月實施常規(guī)培訓(xùn);2021年3月—2021年7月在常規(guī)培訓(xùn)的基礎(chǔ)上增加基于TeamSTEPPS理論的團(tuán)隊培訓(xùn)方法。
1.2.1 常規(guī)培訓(xùn)方法 以護(hù)理部制訂的全年培訓(xùn)計劃為框架,進(jìn)行集體基礎(chǔ)理論、實踐技能的培訓(xùn)和考核,主要內(nèi)容包括常見疾病的基礎(chǔ)知識、護(hù)理常規(guī)、核心制度、突發(fā)事件的處理等;在此基礎(chǔ)上由規(guī)培學(xué)員所在專科進(jìn)行專科理論與實踐技能的培訓(xùn)和考核。集體培訓(xùn)時間為每月的第1周星期五進(jìn)行;專科培訓(xùn)由所在專科自行安排,每個月1次。
1.2.2 基于TeamSTEPPS理論的團(tuán)隊培訓(xùn)方法
1.2.2.1 明確團(tuán)隊培訓(xùn)要點(diǎn) TeamSTEPPS是一個醫(yī)療質(zhì)量安全管理培訓(xùn)工具包,研究者在前期研究和文獻(xiàn)復(fù)習(xí)基礎(chǔ)上,對該理論進(jìn)行分析認(rèn)為:團(tuán)隊協(xié)作能力應(yīng)建立在團(tuán)隊成員知識、表現(xiàn)、態(tài)度三大基礎(chǔ)上,而團(tuán)隊培訓(xùn)模式的成功主要依賴團(tuán)隊成員的4項技能掌握情況,包括領(lǐng)導(dǎo)力、溝通、監(jiān)控、協(xié)助,其中每項技能的培訓(xùn)均在該理論的基礎(chǔ)上提出相應(yīng)的培訓(xùn)策略。詳見表1。

表1 基于TeamSTEPPS理論的團(tuán)隊培訓(xùn)策略
1.2.2.2 構(gòu)建團(tuán)隊培訓(xùn)架構(gòu) 該項目由1名總負(fù)責(zé)人擔(dān)任組長,3名教學(xué)秘書組織和執(zhí)行計劃,以TeamSTEPPS團(tuán)隊培訓(xùn)策略為基礎(chǔ),組織設(shè)計課程、分配工作任務(wù)、監(jiān)控培訓(xùn)過程和質(zhì)量控制;授課時間為每月最后1周的星期五下午,授課時長約為2 h,培訓(xùn)具體方式詳見表1。
1.2.2.3 實施團(tuán)隊培訓(xùn)方法 ①領(lǐng)導(dǎo)力。在團(tuán)隊協(xié)作中扮演領(lǐng)導(dǎo)角色;要求學(xué)員模擬團(tuán)隊活動負(fù)責(zé)人角色,自設(shè)團(tuán)隊活動情景,模擬建立病區(qū)常規(guī)護(hù)理活動,如入院病人評估;病人心理健康狀況評估;血液、體液樣本采集;交叉感染防控等。建立對應(yīng)的標(biāo)準(zhǔn)流程清單,負(fù)責(zé)解釋各團(tuán)隊成員所履行職責(zé)及方法,對病區(qū)工作流程進(jìn)行規(guī)范。基于病區(qū)實際工作量和團(tuán)隊成員能力,合理進(jìn)行任務(wù)分配,及時接受團(tuán)員反饋,調(diào)動團(tuán)隊成員積極性,以團(tuán)隊的力量解決實際工作中的問題。以此強(qiáng)化學(xué)員對于團(tuán)隊領(lǐng)導(dǎo)角色的切實感受,培養(yǎng)其團(tuán)隊中的領(lǐng)導(dǎo)力,提升對于團(tuán)隊的理解。②溝通。使用高效的溝通模型,確保團(tuán)隊成員之間信息交換的準(zhǔn)確和快捷,要求學(xué)員模擬實際護(hù)理工作,在溝通過程中均使用I-SBAR(I,situation,background,assessment,recommendation,I-SBAR)標(biāo)準(zhǔn)溝通模式進(jìn)行團(tuán)隊成員之間的溝通。即告知溝通對象我(I)是誰,我擔(dān)任什么工作;交接的病人/工作現(xiàn)況(situation,S)是什么?然后簡要描述這種“現(xiàn)況”出現(xiàn)的背景(background,B)是什么?再根據(jù)“現(xiàn)況”和“背景”結(jié)合自身的知識、對該種狀況的態(tài)度對其進(jìn)行合理評估(assessment,A);最后給出適當(dāng)?shù)摹⒖蓪嵤┑慕ㄗh(recommendation,R)。以確保信息可以更高效、更全面地進(jìn)行傳遞[11]。③監(jiān)控。通過模擬實際場景進(jìn)行培訓(xùn),如靜脈輸液操作;在學(xué)員進(jìn)行實踐操作時由其余團(tuán)隊成員進(jìn)行監(jiān)控,發(fā)現(xiàn)操作者實施標(biāo)準(zhǔn)操作允許范圍之外的情況,則由團(tuán)隊成員及時以恰當(dāng)?shù)姆绞教岢觥0l(fā)現(xiàn)壓脈帶漏氣的情況,團(tuán)隊成員及時以語言告知壓脈帶綁扎的位置可以稍作調(diào)整;發(fā)現(xiàn)漏排氣時可以提醒茂菲滴管液面低了。通過監(jiān)控能力的培訓(xùn)培養(yǎng)護(hù)士的敏銳觀察力和恰當(dāng)應(yīng)變的能力,在團(tuán)隊作業(yè)中成員之間相互監(jiān)督,彼此關(guān)注工作質(zhì)量,評估是否有新事件發(fā)生;通過團(tuán)隊合作在特定的情境下對可能的事故風(fēng)險進(jìn)行預(yù)警,鼓勵不良事件的上報,降低護(hù)理不良事件的發(fā)生。④協(xié)助。鼓勵學(xué)員在熟悉并了解團(tuán)隊成員工作內(nèi)容和進(jìn)度的基礎(chǔ)上,依照標(biāo)準(zhǔn)制度流程進(jìn)行判斷,發(fā)現(xiàn)超過標(biāo)準(zhǔn)范圍外的情景時,中肯地提出團(tuán)隊成員的缺陷,幫助團(tuán)隊成員及時改正錯誤。當(dāng)團(tuán)隊成員之間意見有分歧時,則采用DESC模式進(jìn)行沖突解決[12],即:事件雙方對問題進(jìn)行詳細(xì)描述(describe the specific situation,D),并依據(jù)這些問題明確表達(dá)自己的擔(dān)憂(express your concerns about the action,E),在此基礎(chǔ)上提出不同的建議(suggest other alternatives,S),預(yù)計可能會出現(xiàn)的結(jié)果(consequences should be stated,C),以病人安全為基礎(chǔ),進(jìn)行恰當(dāng)?shù)慕ㄗh,開誠布公地討論,如果協(xié)商無果則報請領(lǐng)導(dǎo)進(jìn)行裁定。
1.3 評價指標(biāo)
1.3.1 采用自制團(tuán)隊協(xié)作能力評價量表進(jìn)行效果評價 該量表包括團(tuán)隊凝聚力、團(tuán)隊學(xué)習(xí)力、團(tuán)隊協(xié)調(diào)性、團(tuán)隊職業(yè)素養(yǎng)、團(tuán)隊績效、溝通能力、團(tuán)隊氛圍7個維度,共26個條目,采用Likert 5級評分法,每個條目得分為1~5分,分?jǐn)?shù)越高表明團(tuán)隊協(xié)作能力越突出,該量表的Cronbach′s α系數(shù)為0.85,各維度內(nèi)部一致性為0.62~0.89。
1.3.2 中文版臨床護(hù)理不良事件上報態(tài)度量表 護(hù)理不良事件上報態(tài)度量表(the Reporting of Clinical Adverse Events Scale,RoCAES)包括上報的標(biāo)準(zhǔn)、上報環(huán)境、上報影響、上報目的4個維度、25個條目,是2015年由周越等[13]漢化,采用Likert 4級評分法,非常同意、同意、不同意、非常不同意依次計1分、2分、3分、4分。得分越高表明不良事件上報意愿越低。該量表的Cronbach′s α系數(shù)為0.966。

2 結(jié)果
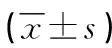
表2 基于TeamSTEPPS理論的團(tuán)隊培訓(xùn)模式培訓(xùn)前后規(guī)培護(hù)士團(tuán)隊協(xié)作能力得分比較 單位:分
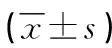
表3 基于TeamSTEPPS理論的團(tuán)隊培訓(xùn)模式培訓(xùn)前后規(guī)培護(hù)士不良事件上報態(tài)度得分比較 單位:分
3 討論
3.1 基于TeamSTEPPS理論的團(tuán)隊培訓(xùn)模式提高了規(guī)培護(hù)士團(tuán)隊協(xié)作能力 TeamSTEPPS理論模型認(rèn)為,知識、表現(xiàn)、態(tài)度是優(yōu)秀團(tuán)隊合作的三大支柱,而領(lǐng)導(dǎo)力、有效溝通、監(jiān)督、互助協(xié)作是建立在三大支柱之上,有效增強(qiáng)團(tuán)隊合作力的4項重要技能[6,14]。本研究對規(guī)培護(hù)士進(jìn)行該4項技能的培訓(xùn)后發(fā)現(xiàn):規(guī)培護(hù)士的團(tuán)隊協(xié)作能力得分明顯高于培訓(xùn)前,主要表現(xiàn)在團(tuán)隊凝聚力、團(tuán)隊學(xué)習(xí)能力、團(tuán)隊協(xié)調(diào)性、團(tuán)隊績效及團(tuán)隊氛圍5個維度上,表明基于TeamSTEPPS理論的團(tuán)隊培訓(xùn)模式可有效提高規(guī)培護(hù)士團(tuán)隊協(xié)作能力。
3.2 基于TeamSTEPPS理論的團(tuán)隊培訓(xùn)模式可以改善規(guī)培護(hù)士的不良事件上報態(tài)度 在醫(yī)學(xué)快速發(fā)展,醫(yī)學(xué)專業(yè)之間的協(xié)作需求增多的背景下,傳統(tǒng)醫(yī)學(xué)教育與培訓(xùn)更強(qiáng)調(diào)個人知識水平與應(yīng)用能力[15],導(dǎo)致不同專業(yè)背景間很難進(jìn)行有效溝通與協(xié)同合作,而規(guī)培護(hù)士作為臨床的新進(jìn)人員,在溝通協(xié)調(diào)能力上更是不足[16],在實際工作中存在溝通不暢、協(xié)同低效等困境,在突發(fā)事件的應(yīng)急處理中面臨著巨大風(fēng)險,醫(yī)療安全隱患較為突出,急需進(jìn)行團(tuán)隊協(xié)調(diào)培訓(xùn),以提升醫(yī)療安全管理效力。TeamSTEPPS理論模型目前已經(jīng)廣泛應(yīng)用于以最小風(fēng)險系數(shù)前瞻性地識別系統(tǒng)性問題中有關(guān)病人安全和質(zhì)量問題方面,如高風(fēng)險的緊急情況處置、手術(shù)室、危急重癥等快速反應(yīng)小組的培訓(xùn)上[17-18]。該理論模型可以提高團(tuán)隊的溝通能力、增加成員信心、進(jìn)而影響團(tuán)隊合作的效果,目前已發(fā)展成為醫(yī)療團(tuán)隊合作培訓(xùn)的國家標(biāo)準(zhǔn)[19],在對規(guī)培護(hù)士團(tuán)隊協(xié)作能力培養(yǎng)中,該理論有較強(qiáng)的適應(yīng)性。
3.3 本研究可能存在的問題 TeamSTEPPS雖然是經(jīng)過實踐檢驗的適應(yīng)醫(yī)療團(tuán)隊培訓(xùn)的理論模型[20],但團(tuán)隊協(xié)作是一個長期磨合、熟練與改進(jìn)的過程,本研究雖已經(jīng)過周密的實驗設(shè)計,符合醫(yī)學(xué)研究標(biāo)準(zhǔn),但歷時較短,可能無法反映長期效果。TeamSTEPPS理論模型中的監(jiān)督環(huán)節(jié)需要明確指出團(tuán)隊成員可能的錯誤或過失,在實施監(jiān)督機(jī)制、鼓勵建言的同時,應(yīng)采用靈活的溝通技巧,避免出現(xiàn)沖突情況,影響團(tuán)隊和諧。本研究在實踐過程中,缺少客觀協(xié)同能力評價指標(biāo)的納入,暫時無法客觀、具體地反映實際團(tuán)隊能力提升的效果。

