QFS/FO/CCD值與股骨頭壞死患者ARCO分期關系及診斷效能*
張 洋,楊 瑩,唐 文
(江蘇省無錫市第九人民醫院放射科 214000)
股骨頭壞死是目前最為常見的難以治愈的髖關節疾病,中青年是主要發病人群[1]。一般情況下該病主要指受多種因素影響而誘發的股骨頭血供障礙,導致股骨頭壞死變性,若不及時進行干預治療則可能導致患者病情惡化,誘發股骨頭負重區塌陷、功能障礙和髖關節疼痛等多種疾病[2]。目前,主流觀點認為股骨頭壞死最終階段是股骨頭塌陷,且該病屬于不可逆性疾病[3]。一般情況下股骨頭塌陷后會導致股骨向上、向內移位,改變髖部生物力學,縮短股骨與坐骨間距離,擠壓股方肌,導致坐骨股骨間隙變窄,誘發坐骨股骨撞擊綜合征等并發癥的發生[4]。目前,主要通過組織病理學檢查、X線片、選擇性血管造影、放射性核素掃描等對患者進行檢查,磁共振成像(MRI)掃描檢查由于在應用過程中可有效記錄大量有效數據逐漸受到臨床醫師的重視[5]。但MRI測定的股骨偏心距(femoral Offset,FO)、股方肌間隙(quadratus femoris space,QFS)、股骨頸干角(collo-diaphyseal angle of the femur,CCD)值與股骨頭壞死患者病情的關系尚有待于進一步研究,因此,本研究分析了股骨頭壞死患者MRI測定QFS、FO、CCD值與國際骨循環研究協會(ARCO)分期的關系及對股骨頭壞死塌陷的診斷效能,現報道如下。
1 資料與方法
1.1一般資料
選取2020年1月至2021年12月本院收治的100例單側股骨頭缺血壞死患者作為研究對象,其中男64例,女36例;平均年齡(53.19±10.39)歲;ARCO分期:Ⅰ期19例,Ⅱ期31例,Ⅲ期37例,Ⅳ期例13例。選取同期100例健康體檢者作為對照組,其中男61例,女39例;平均年齡(54.19±11.02)歲。兩組研究對象性別、年齡等一般資料比較,差異均無統計學意義(P>0.05),具有可比性。本研究經本院倫理委員會審批。納入標準:(1)單側股骨頭缺血壞死;(2)符合《成人股骨頭壞死診療標準專家共識(2012年版)》[6]診斷標準;(3)年齡大于或等于18周歲;(4)無髖部感染性疾病或髖部及股骨骨折及手術史;(5)無先天骨盆畸形、先天髖關節脫位、髖部腫瘤等;(6)Lennox 和Hungerford 分期為Ⅲ、Ⅳ期;(7)對本研究知情并簽署知情同意書。排除標準:(1)曾接受股骨頭植骨術、減壓術、截骨術等;(2)患病時間少于半年;(3)髖關節脫位或股骨頸骨折等造成的創傷性股骨頭壞死;(4)影像學資料或臨床資料不完整;(5)失訪或退出本研究。
1.2方法
1.2.1MRI檢查
采用西門子AVANTO 1.5 T超導MRI設備進行髖關節平掃,檢查時取仰臥中立位,頭先進,自髖臼頂至股骨小轉子進行掃描,使用6通道體部表面線圈,行橫斷位T1WI掃描,視野(FOV)260 mm×380 mm,回波時間(TE)11 ms,重復時間(TR)900 ms,層厚 3.5 mm,激勵次數(NEX)2~4次,矩陣256×256,層間距0.7 mm,橫斷位行PDWI掃描檢查,FOV 270 mm× 380 mm,TE 78 ms,TR 7000 ms,層間距0.7 mm,層厚3.5 mm,NEX 2~4次,矩陣256×256,冠狀位行T1WI掃描檢查,FOV 380 mm×380 mm,TE 22 ms,TR 700 ms,層厚 3.5 mm,NEX 2~4次,矩陣 256×256,層間距 0.7 mm。
1.2.2測量方法
將掃描數據傳輸至配套工作站進行數據分析和處理。采用雙弦法將股骨頭理想化為球形確定股骨頭中心,股骨頭塌陷患者以剩余關節面確定中心。橫斷位PDWI序列圖像上測量QFS,FOV 270 mm × 380 mm,TE 78 ms,TR 7 000 ms,層間距0.7 mm,層厚3.5 mm,NEX 2~4次,矩陣256×256,股骨小轉子內側骨皮質至腘繩肌肌腱止點外表面最小距離;冠狀位T1WI序列圖像上對CCD和FO進行測量,FOV 380 mm×380 mm,TE 22 ms,TR 700 ms,層厚 3.5 mm,NEX 2~4次,矩陣 256×256,層間距 0.7 mm。CCD通過測量股骨干中軸線與股骨頭中心股骨頸中軸線夾角,FO為股骨干長軸間與股骨頭中心的垂直距離。數據處理均由2名高年資主治醫師采用盲法進行判讀,取二者平均值,當2名醫師測量值差異大于10%時則重新進行測量和分析。1例股骨頭壞死患者MRI表現及QFS、FO、CCD值見圖1。

A:橫斷位T1WI圖像,右側股骨頭信號不均,見斑片狀T1WI低信號區;B:橫斷位PDWI圖像,右側股骨頭見斑片狀高信號區,QFS值低于對照組數值; C:冠狀位PDWI圖像,FO值低于對照組數值,CCD值高于對照組數值。
1.3統計學處理
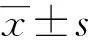
2 結 果
2.1QFS、FO、CCD值
觀察組患者QFS、FO水平均明顯低于對照組,CCD水平明顯高于對照組,差異均有統計學意義(P<0.05),見表1。
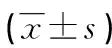
表1 兩組研究對象QFS、FO、CCD值比較
2.2不同ARCO分期患者QFS、FO、CCD值
觀察組患者隨ARCO分期升高,QFS、FO水平明顯降低,CCD水平明顯升高,差異均有統計學意義(P<0.05),見表2。
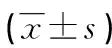
表2 不同ARCO分期患者QFS、FO、CCD值比較
2.3股骨頭壞死塌陷患者QFS、FO、CCD值
股骨頭壞死塌陷組患者QFS、FO水平均明顯低于股骨頭壞死未塌陷組,CCD水平明顯高于股骨頭壞死未塌陷組,差異均有統計學意義(P<0.05),見表3。
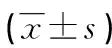
表3 股骨頭壞死塌陷患者QFS、FO、CCD值比較
2.4QFS、FO、CCD與ARCO分期的關系
男、女性患者QFS、FO與ARCO分期均呈明顯正相關,CCD與ARCO分期呈明顯負相關,差異均有統計學意義(P<0.05),見表4。

表4 QFS、FO、CCD與ARCO分期關系
2.5診斷效能
QFS、FO、CCD預測患者股骨頭壞死塌陷的靈敏度和特異度均大于90%,且曲線下面積(AUC)均高于0.9,見表5、圖2。

圖2 ROC曲線圖

表5 診斷效能
3 討 論
股骨頭壞死又稱為股骨頭缺血性壞死,是較為常見的由不同原因誘發的血液循環障礙或長期供血不足造成的股骨頭病變,其臨床發病機制尚未完全揭示,目前多數學者認為,脂肪代謝紊亂、骨內壓升高、激素、血管炎等是導致該病發生和發展的重要獨立性威脅因素[7]。依照其病因分為兩種類型,分別為非創傷性與創傷性。一般情況下股骨頭壞死臨床表現主要為臀部、髖關節周圍、腹股溝區疼痛,且患者可能伴隨出現髖關節活動受限,若未及時進行干預會導致患者病情進一步惡化,出現髖關節退行性改變、股骨頭塌陷等[8]。MRI掃描軟組織對比度較高,因此,該方法已成為目前診斷股骨頭壞死的首選方法,且患者在進行掃描檢查時多伴隨出現線樣征,應用價值較高[9]。
本研究結果顯示,采用MRI掃描檢查發現,觀察組患者QFS寬度低于對照組,深入分析發現,隨著患者ARCO分級加重患者QFS水平呈現明顯降低趨勢,且股骨頭塌陷組患者QFS水平明顯低于股骨頭未塌陷組。分析認為,其可能與患者患側股骨頭伴隨出現不同程度塌陷,導致患者出現生物力學改變,導致股骨頭出現向內側以及向上方移位現象,導致患者股骨小轉子與坐骨結節生物力學改變,縮短其之間距離。此外,進一步分析認為,觀察組患者QFS間隙變窄,導致其內走行的股方肌受到長期摩擦擠壓,引發變形或水腫,且病情嚴重者會出現股方肌萎縮[10]。因此,檢測QFS指標可有效分析并評估股骨頭患者病情及股骨頭壞死塌陷。
CCD及FO是目前公認的評估股骨近端應力傳遞結構之一[11]。一般情況下FO決定人體重量通過特殊結構作用與髖關節,后向下肢傳遞,影響髖關節運動效能和外展肌力量,在髖關節穩定性的維持過程中扮演重要角色[12-13]。而CCD則存增加股骨遠端活動范圍,使軀干力量有效傳達至較寬基底部[14-15]。本研究結果顯示,觀察組患者FO明顯低于對照組,CCD明顯高于對照組,深入分析發現,隨著患者ARCO分級加重患者FO水平呈明顯降低趨勢,CCD水平呈明顯升高趨勢,且股骨頭塌陷組患者FO水平明顯低于股骨頭未塌陷組,CCD水平明顯高于股骨頭未塌陷組。分析認為,股骨頭壞死患者由于FO水平降低和CCD水平升高,導致髖關節生物力學變化,導致患者病情向近端移位,并可呈內收改變,增大CCD并降低FO。此外,本研究采用QFS、FO、CCD預測患者股骨頭塌陷情況顯示,各指標預測股骨頭壞死塌陷的靈敏度、特異度均大于90%,且AUC均不低于0.9,表明QFS、FO、CCD值可提高股骨頭壞死塌陷的診斷效能,具有較高的應用價值。
綜上所述,MRI測定QFS、FO、CCD值與股骨頭壞死患者ARCO分期明顯相關,且各指標股骨頭壞死塌陷的預測價值均較高。但本研究臨床樣本數較少,且并對患者隨訪周期較短,尚有待于后續深入研究和分析。

