棘突終板角在腰椎融合術(shù)椎弓根置釘中的應(yīng)用
王斌 高威 曾晗冰 安忠誠
后路切開腰椎椎體間融合術(shù)經(jīng)過多年的臨床應(yīng)用,已經(jīng)成為治療腰椎退行性疾病的經(jīng)典術(shù)式。其中椎弓根螺釘?shù)臏蚀_植入可以為脊柱減壓提供堅強的內(nèi)固定,保證脊柱穩(wěn)定,為椎體間融合創(chuàng)造條件。其中矢狀面上以平行上終板方向進釘能為椎弓根螺釘提供更強的把持力,但由于置釘時無法顯露上終板作為參照,術(shù)中常無法獲得準確的矢狀位進釘方向。而棘突由于位置表淺,在腰椎融合術(shù)中經(jīng)常需要暴露,因此較多學者將其作為常用的解剖參照物[1]。本文探討棘突終板角在腰椎融合術(shù)椎弓根置釘中的應(yīng)用效果。
1 資料與方法
1.1 臨床資料 選擇2018年8月至2020年8月本院行開放式腰椎減壓椎體間融合手術(shù)(PLIF或TLIF)治療的腰椎退行性疾病患者102例。納入標準:①采用開放式腰椎減壓椎體間融合手術(shù)治療的腰椎退行性疾病患者,癥狀典型,嚴重影響患者生活質(zhì)量,符合影像學資料表現(xiàn);②經(jīng)影像學檢查證實椎管狹窄,黃韌帶增厚,關(guān)節(jié)突增生;③經(jīng)過3個月保守治療無法緩解,甚至出現(xiàn)加重;④自愿接受治療、隨訪,術(shù)后隨訪資料完整。排除標準:①棘突畸形、融合者;②脊柱退行性側(cè)彎畸形及旋轉(zhuǎn)畸形;③有腫瘤、結(jié)核及腰椎手術(shù)病史;④凝血功能障礙,以及合并心腦血管疾病、肺及肝腎功能不全而不能耐受手術(shù)者。隨機分為2組,對照組48例,男22例,女26例;年齡43~83(65.7±8.5)歲。其中單節(jié)段18例,兩節(jié)段22例,三節(jié)段8例。觀察組54例,男26例,女28例;年齡47~83(66.8±7.1)歲,其中單節(jié)段22例,兩節(jié)段28例,三節(jié)段4例。兩組患者一般資料比較差異無統(tǒng)計學意義(P>0.05),具有可比性。
1.2 方法 (1)觀察組患者術(shù)前于PACS系統(tǒng)中選取腰椎側(cè)位X片,過椎弓根中點做上終板平行線a,之后做對應(yīng)椎體棘突上緣切線b,測量椎體上終板與棘突上緣的切線角度θ(棘突終板角)(見圖1A)。手術(shù)行經(jīng)典后路開放手術(shù),在目標節(jié)段部位進行后路正中切口,剝離棘突旁及椎板上的肌肉,確定棘突上緣線;然后通過椎板拉鉤暴露關(guān)節(jié)突及橫突根部;克氏針進針點根據(jù)AO技術(shù)中的解剖標志進行確定,根據(jù)術(shù)前測量椎體上終板與棘突上緣切線的矢狀面角度θ置入克氏針(見圖1 B);術(shù)中C型臂X線機透視后置入椎弓根螺釘(美國史賽克公司)。對照組采用常規(guī)AO技術(shù)置入克氏針,根據(jù)術(shù)中透視及術(shù)者經(jīng)驗置入并調(diào)整椎弓根螺釘進釘角度。之后兩組均進行全椎板(PLIF)或經(jīng)椎間孔減壓(TLIF),去除肥厚黃韌帶及下關(guān)節(jié)突,椎管擴大并行神經(jīng)根減壓,去除突出的椎間盤,清理上下終板,椎間隙植入cage,植骨融合,雙側(cè)鈦棒連接固定,留置引流,逐層縫合皮膚。手術(shù)由同一術(shù)者完成。

圖1 A. 術(shù)前腰椎X線片測量θ角;B. 術(shù)中根據(jù)θ角,參考棘突上緣線(黑線標記)確定克氏針矢狀位進針角度
1.3 觀察指標 比較兩組患者術(shù)中每節(jié)椎體置釘時間,術(shù)中置釘C臂機透視次數(shù),首次置釘后螺釘與上終板成角(釘板角)(見圖2),置釘準確率以及術(shù)后1個月腰痛VAS評分。置釘準確率評估根據(jù)術(shù)后腰椎CT橫斷面掃描,判斷椎弓根螺釘與周圍皮質(zhì)關(guān)系:優(yōu):螺釘未穿出椎弓根;良:螺釘穿破椎弓根皮質(zhì)≤2 mm;差:螺釘穿破椎弓根皮質(zhì)>2 mm或螺釘頭部穿出椎體側(cè)方皮質(zhì)。
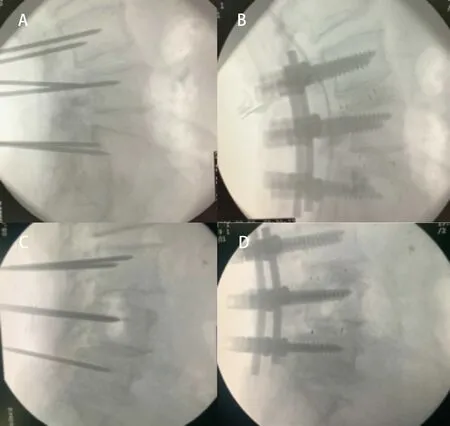
圖2 A. 術(shù)前腰椎X線片測量θ角;B. 術(shù)中根據(jù)θ角,參考棘突上緣線(黑線標記)確定克氏針矢狀位進針角度
1.4 統(tǒng)計學方法 采用SPSS 26.0軟件。計量資料以(±s)表示,組間比較采用t檢驗;等級資料比較采用 Kruskal-Wallis秩和檢驗,P<0.05為差異有統(tǒng)計學意義。
2 結(jié)果
2.1 兩組患者置釘時間及透視次數(shù)比較 見表1。
表1 兩組患者置釘時間及透視次數(shù)比較(±s)
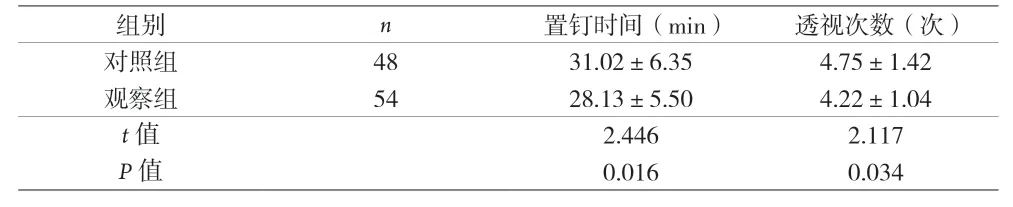
表1 兩組患者置釘時間及透視次數(shù)比較(±s)
組別 n 置釘時間(min) 透視次數(shù)(次)對照組 48 31.02±6.35 4.75±1.42觀察組 54 28.13±5.50 4.22±1.04 t值 2.446 2.117 P值 0.016 0.034
2.2 椎弓根螺釘與周圍皮質(zhì)關(guān)系 見表2。

表2 椎弓根螺釘與周圍皮質(zhì)關(guān)系(n)
2.3 兩組患者首次置釘釘板角及術(shù)后1個月腰痛VAS評分比較 見表3。
表3 兩組患者首釘板角及VAS評分比較(±s)

表3 兩組患者首釘板角及VAS評分比較(±s)
組別 n 釘板角(°) VAS評分(分)對照組 48 7.20±2.61 2.52±1.05觀察組 54 5.63±2.45 2.41±1.09 t值 2.390 0.533 P值 0.020 0.595
3 討論
椎弓根螺釘置釘技術(shù)目前是作為脊柱外科手術(shù)中最常見的內(nèi)固定方式,其不同進釘角度對脊柱的穩(wěn)定性產(chǎn)生重要的影響。為提高椎弓根置釘準確性,較多醫(yī)院相繼開展實時三維導(dǎo)航、手術(shù)機器人等方法進行輔助術(shù)中置釘[2],但臨床醫(yī)師主要還是依靠經(jīng)驗徒手置釘,國外有學者報道徒手置釘單節(jié)段螺釘穿出率達到21.43%[3]。國內(nèi)學者提出可以通過術(shù)前X線片測量定位椎弓根進釘點,從而增加螺釘置入準確性[4]。然而較多醫(yī)師徒手置釘時僅關(guān)注外展角,避免突破椎弓根內(nèi)壁損傷脊髓及神經(jīng),卻忽視矢狀面進釘?shù)念^尾傾角度。脊柱內(nèi)固定矢狀面的失衡易造成腰椎鄰近節(jié)段退變[5]。經(jīng)典的椎弓根置釘技術(shù)[6],要求椎弓根螺釘置釘在矢狀面上應(yīng)與終板平行置入,這樣才能得到合適的釘桿角,達到最大力學承載。有學者通過CT三維數(shù)據(jù)重建和逆向工程技術(shù)處理,得到椎體70%和90%深度的椎弓根釘?shù)琅c脊柱矢狀面夾角分別為7°~22°和16°~33°[7]。然而,因為缺少參照物,臨床要想達到合適的矢狀面進釘角度,常需要反復(fù)多次透視,且多次調(diào)整進釘方向,對于骨質(zhì)疏松的老年腰椎退行性疾病患者,增加手術(shù)時間及螺釘松動的風險。且螺釘進釘方向不準確,可能造成椎體終板損傷,使cage移位、沉降的風險增加[8]。
棘突靠近皮膚,且遠離椎管和神經(jīng)根等脆弱部分,易于體表投影定位能減少神經(jīng)損傷的幾率。崔新剛等[9]等發(fā)現(xiàn)棘突根部能作為椎弓根定位的參照,并在尸體解剖發(fā)現(xiàn),從T10~L5,棘突根部上緣到椎弓根上緣距離逐漸減小。有學者將其作為椎弓根螺釘置釘時傾斜角度的參考[10]。陳衛(wèi)東等[11]和馬健等[12]在胸腰椎內(nèi)固定術(shù)中以棘突連線確定矢狀面進釘角度。王鐵鑄等[13]研究顯示,在側(cè)位X線片上,棘突中點連線做一條中垂線剛好位于椎弓根的中上1/3,此線是最佳進釘位點,并將其應(yīng)用在腰椎融合術(shù)中。但由于術(shù)前測量棘突連線為仰臥位,而術(shù)中手術(shù)為俯臥位,相鄰兩棘突連線可因患者體位變化而產(chǎn)生誤差,因此該方法有局限性。
綜上,術(shù)前X線片測量棘突終板角,可以為椎弓根置釘提供個體化置釘方案,提高徒手置釘準確率,縮短術(shù)中置釘及調(diào)釘時間。作者還發(fā)現(xiàn)觀察組較多置釘均可以一次完成,明顯減少透視時間,且X線片證實有著更加優(yōu)異的釘板角。且研究測量棘突與其相應(yīng)椎體的上終板角度相對固定,并不會隨體位變化而變化,因此參照誤差更小。另外對于經(jīng)驗不足的術(shù)者,術(shù)中準確判定棘突上緣切線存在一定難度,作者認為在術(shù)中剝離兩側(cè)肌肉時,嚴格遵循對棘突側(cè)緣及椎板行骨膜下剝離,完整暴露椎板后確認椎板與棘突根部的延伸處,必要時可用18G針頭橫向刺探棘突上緣線。

