支氣管肺泡灌洗用于小兒重癥肺炎的療效及對患兒血清炎癥因子水平的影響
呂朝治,趙苗苗,王小苗
陜西省漢中市中心醫院兒科,陜西漢中 723000
重癥肺炎是兒科常見的一種急性肺部感染性疾病,臨床發病率為7%~13%[1],由支原體、細菌、病毒等感染引起,主要表現為發熱、咳嗽等癥狀,查體可聞及肺部濕啰音,同時重癥肺炎還易引發循環、消化系統等相關癥狀,對患兒健康和生命安全造成極大威脅。目前,小兒重癥肺炎的治療主要以對癥治療為主,包括抗感染,退熱,糾正水、電解質紊亂及營養支持等,上述治療方法能較好地緩解癥狀,減輕炎癥反應,但患兒呼吸道分泌物較多且黏稠,不易排出而造成堵塞,會在一定程度上影響療效[2]。近年來,支氣管鏡下行支氣管肺泡灌洗在呼吸系統疾病的診療中顯示出良好的效果和優勢,該方法可直接清除氣道內黏稠的分泌物,并可行反復灌洗與注入藥物等操作。在支氣管鏡下收集病變部位的肺泡灌洗液及病變組織進行檢查,根據檢查結果可制訂合理、高效、安全的治療方案。目前,關于支氣管肺泡灌洗在小兒重癥肺炎治療中的應用研究較少。基于此,本研究對支氣管肺泡灌洗用于小兒重癥肺炎的療效及對患兒血清炎癥因子水平的影響進行了探討,以期為臨床診療提供參考,現將結果報道如下。
1 資料與方法
1.1一般資料 采用回顧性分析的方法,選取2019年1月至2021年1月本院收治的95例重癥肺炎患兒為研究對象。納入標準:(1)符合《諸福棠實用兒科學》第8版中重癥肺炎的相關診斷標準[3];(2)年齡≤6歲。排除標準:(1)不耐受支氣管肺泡灌洗;(2)合并心、肝、腎等重要器官器質性病變;(3)合并其他呼吸系統疾病,如支氣管哮喘、肺動脈高壓等;(4)合并其他感染性疾病。將行支氣管肺泡灌洗的50例患兒納入研究組,其中男29例,女21例;年齡5個月至6歲,平均(4.2±0.5)歲;病程4~10 d,平均(6.3±1.2)d。將未行支氣管肺泡灌洗的45例患兒納入對照組,其中男26例,女19例;年齡1~6歲,平均(4.6±0.7)歲;病程3~12 d,平均(6.9±1.4)d。兩組患兒性別、年齡、病程等一般資料比較,差異無統計學意義(P>0.05),具有可比性。患兒家屬對臨床治療方案知情同意并簽署知情同意書。本研究經醫院醫學倫理委員會批準。
1.2方法 對照組患兒給予對癥治療,包括抗感染、退熱、解痙、霧化吸入布地奈德、化痰止咳、營養支持,以及糾正水、電解質紊亂等。研究組患兒在對癥治療基礎上接受支氣管肺泡灌洗。應用OLYMPUS CV-290電子支氣管鏡,<1歲患兒用XP260鏡,內鏡運行通道為1.2 mm,外徑為2.8 mm;≥1歲患兒用P260F鏡,內鏡運行通道為2.0 mm,外徑為4.2 mm。具體操作:患兒在支氣管肺泡灌洗前禁食4~6 h,為避免患兒出現低血糖、脫水等癥狀,必要時在禁食2 h后靜脈滴注5%葡萄糖注射液。術前半小時霧化吸入支氣管舒張劑,隨后再霧化吸入2%利多卡因進行氣道局部麻醉,持續2 L/min吸氧,密切監測患兒生命體征,在生命體征平穩后行支氣管肺泡灌洗,將支氣管鏡經鼻腔緩慢置入氣管,在此過程中需要密切觀察患兒生命體征(如有異常,立即停止操作,待生命體征平穩后再操作)。支氣管鏡置入后密切觀察氣管等部位病變情況,如伴局部膿性分泌物,用無菌管留取標本進行藥敏試驗,然后將分泌物吸凈,對有較多分泌物的支氣管或氣管黏膜局部發生炎癥反應的部位,于150~200 mm Hg下用37 ℃的0.9%氯化鈉溶液灌洗,每次灌洗10~20 mL,每個部位重復4~5次,灌洗完成后通過負壓回收灌洗液送檢,待回收的灌洗液清澈后通過支氣管鏡注入2 mg布地奈德混懸液,拔鏡。術后囑患兒臥床休息,禁食、禁水2 h,鼻導管低流量吸氧。
1.3觀察指標 (1)臨床治療情況:觀察并記錄治療后患兒臨床癥狀(包括發熱、咳嗽、肺部濕啰音)消失時間及住院時間。(2)血氣分析指標:在治療前、治療7 d后采集患兒動脈血5 mL,采用全自動血氣分析儀檢測動脈血氧分壓(PaO2)、血氧飽和度(SaO2)、二氧化碳分壓(PaCO2)及氧合指數(PaO2/FiO2)。(3)炎癥因子:在治療前、治療7 d后分別抽取外周靜脈血5 mL,離心,取上清液檢測腫瘤壞死因子-α(TNF-α)、白細胞介素-6(IL-6)、C反應蛋白(CRP)水平。(4)療效評價:根據治療前后癥狀改善情況進行療效評價[4],顯效為體溫正常,咳嗽、肺部濕啰音等癥狀體征消失,胸部X線片顯示肺部炎癥吸收>50%;有效為體溫正常,咳嗽、肺部濕啰音等癥狀體征較治療前明顯改善,胸部X線片顯示肺部炎癥吸收20%~50%;無效為癥狀體征并未改善,甚至加重,胸部X線片顯示肺部炎癥吸收<20%。總有效率=(顯效例數+有效例數)/總例數×100%。(5)不良反應:在治療期間觀察并記錄患兒是否出現低氧血癥、惡心嘔吐、心率增快等不良反應。
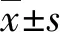
2 結 果
2.1兩組臨床治療情況比較 與對照組比較,研究組治療后發熱、咳嗽、肺部濕啰音消失時間更短,住院時間更短,差異有統計學意義(P<0.05),見表1。
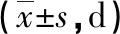
表1 兩組臨床癥狀消失時間及住院時間比較
2.2兩組血氣分析指標水平比較 治療7 d后,兩組PaO2、SaO2、PaO2/FiO2較治療前升高,PaCO2較治療前降低,且研究組PaO2、SaO2、PaO2/FiO2高于對照組,PaCO2低于對照組,差異有統計學意義(P<0.05),見表2。
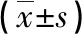
表2 兩組血氣分析指標水平比較
2.3兩組血清炎癥因子水平比較 治療7 d后,兩組血清TNF-α、IL-6、CRP水平均較治療前下降,且治療7 d后研究組血清TNF-α、IL-6、CRP水平均低于對照組,差異有統計學意義(P<0.05),見表3。
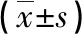
表3 兩組血清炎癥因子水平比較
2.4兩組療效比較 研究組治療總有效率高于對照組,差異有統計學意義(P<0.05),見表4。
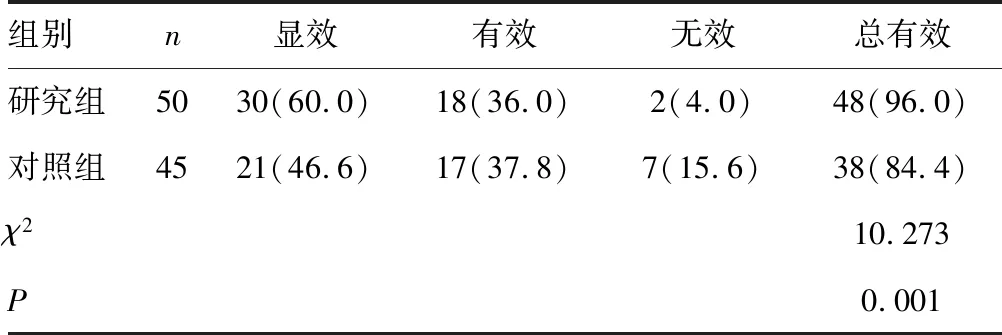
表4 兩組療效比較[n(%)]
2.5兩組不良反應比較 研究組、對照組的不良反應發生率分別為8.0%、6.7%,差異無統計學意義(P>0.05),見表5。

表5 兩組不良反應比較[n(%)]
3 討 論
肺炎是小兒常見的一種呼吸系統疾病,由于小兒呼吸、免疫、內分泌等系統生理功能尚未發育完全,肺部感染后會出現明顯的炎癥反應,加速病情進展,如未能及時診治,較易發展成重癥肺炎[5-6]。重癥肺炎患兒的痰液會堆積在氣管、支氣管等部位,但是患兒多有咳嗽無力或不會咳痰,以至于不能有效排痰,進而引起氣管、支氣管堵塞[7]。此外,重癥肺炎患兒肺泡毛細血管會聚積大量的炎癥細胞,使肺泡順應性降低,伴炎性滲出、水腫,加劇炎癥反應及氣道堵塞,導致肺功能下降,主要表現為通氣、換氣功能障礙,嚴重時可引發肺不張,甚至會引起多器官損傷,導致死亡[8-9]。病變部位存在大量炎癥介質,單純對癥抗感染治療,人體內血藥濃度很難達到最低抑菌濃度,使臨床療效較差,影響預后[10]。
近年來,在支氣管鏡下行支氣管肺泡灌洗逐步成為臨床治療重癥肺炎的重要方法[11-12]。支氣管鏡可經鼻、口腔進入氣管及支氣管,用于肺葉、肺段等部位病變的檢查,在直視下可進行清除異物、清理分泌物、支氣管肺泡灌洗等操作[13-14]。隨著支氣管鏡技術的不斷改進和發展,支氣管肺泡灌洗無絕對禁忌證,有較高的安全性,在呼吸衰竭、支氣管擴張、支氣管哮喘等呼吸系統疾病的診療中被廣泛使用[15-16]。本研究中,研究組治療后發熱、咳嗽、肺部濕啰音消失時間明顯短于對照組,住院時間也短于對照組,差異有統計學意義(P<0.05),說明在常規對癥治療的基礎上聯合支氣管肺泡灌洗能有效促進患兒癥狀的改善,加快康復進程。治療7 d后,研究組PaO2、SaO2、PaO2/FiO2高于對照組,PaCO2低于對照組,差異有統計學意義(P<0.05),提示在常規對癥治療基礎上采用支氣管肺泡灌洗能明顯改善患兒肺通氣、換氣功能,與相關研究結果基本一致[13]。在調節炎癥反應的過程中,細胞因子發揮著重要作用,其中IL-6、TNF-α是起關鍵作用的一組細胞因子;CRP為最常見且主要的炎癥因子,IL-6可刺激肝細胞分泌CRP;TNF-α的表達可加重肺部感染癥狀[17-18]。治療7 d后,兩組血清TNF-α、IL-6、CRP水平均較治療前下降,且研究組血清TNF-α、IL-6、CRP水平均低于對照組,差異有統計學意義(P<0.05),提示研究組治療后炎癥反應被明顯抑制,炎癥因子水平低于對照組。此外,研究組治療總有效率高于對照組,差異有統計學意義(P<0.05),而兩組不良反應發生率比較,差異無統計學意義(P>0.05),提示支氣管肺泡灌洗有助于提升小兒重癥肺炎的治療效果,且不會增加不良反應。相關研究顯示,支氣管肺泡灌洗通過高效清除肺段及以下部位的分泌物,使肺部感染得到有效控制,在保障藥效的同時減少藥物使用劑量,減少了不良反應,具有縮短療程、促進轉歸的作用[19-20]。
綜上所述,在常規對癥治療的基礎上聯合支氣管肺泡灌洗治療小兒重癥肺炎的效果較好,可有效改善患兒癥狀,降低炎癥因子水平,促進肺功能恢復,且不會增加不良反應,安全性高。

