6月齡以下川崎病患兒發生冠狀動脈病變的特點及危險因素分析*
李雪琴,王江濤,王曉玲,趙愛玲,谷惠茹,張華麗,劉 榕,劉君麗
鄭州大學附屬兒童醫院/河南省兒童醫院/鄭州兒童醫院小嬰兒病區,河南鄭州 450018
川崎病(KD)是發生于兒童的一種急性全身非特異性血管炎,未經治療的KD患兒約有25%發生冠狀動脈瘤或冠狀動脈擴張,可導致缺血性心臟病或猝死,其已成為發達地區兒童獲得性心臟病最常見的病因[1]。KD主要發生于5歲以下兒童,是病因不明的急性自限性血管炎[2],其發病率有逐年上升趨勢[3]。大劑量靜注人免疫球蛋白(IVIG)與阿司匹林聯合應用是目前治療KD的標準方案。目前,有關KD患兒冠狀動脈病變(CAL)的相關危險因素報道較多,但關于6月齡以下KD患兒發生CAL的相關危險因素報道非常少。本研究對2017年12月至2021年6月在本院小嬰兒病區住院的6月齡以下KD患兒的臨床資料進行回顧性分析,旨在探討其發生CAL的特點及危險因素。
1 資料與方法
1.1一般資料 利用本院的醫院信息系統(HIS)醫生工作站,進入病歷借閱界面,出院診斷欄輸入“黏膜皮膚淋巴結綜合征”,科室選擇“小嬰兒病區”進行搜索,最終選擇2017年12月至2021年6月在本院小嬰兒病區住院的112例6月齡以下病歷資料完整的KD患兒為研究對象。根據應用IVIG治療前的超聲心動圖檢查結果將患兒分為CAL組(合并CAL)及NCAL組(無CAL)。112例患兒入院前未使用過IVIG治療,無其他全身性疾病。
1.2診斷標準
1.2.1完全性川崎病(CKD)診斷標準 熱程在5 d以上,伴有下列5項臨床表現中的4項者,排除其他疾病后即可診斷為CKD[4],(1)四肢變化:急性期掌跖紅斑,手足硬性水腫,恢復期指(趾)端膜狀脫皮;(2)多形性皮疹;(3)眼結合膜充血,非化膿性;(4)唇充血皸裂,口腔黏膜彌漫充血,舌乳頭凸起、充血,呈“草莓舌”;(5)頸部淋巴結腫大。如5項臨床表現中未滿足4項,但超聲心動圖顯示CAL,亦可確診。對于有超過4項主要臨床特征,尤其是出現手足潮紅、硬性水腫時,熱程4 d即可診斷;對于癥狀典型者,有經驗的醫生可以在熱程3 d時作出診斷[5]。
1.2.2不完全川崎病(IKD)診斷標準 當熱程≥5 d并且滿足CKD診斷標準5項臨床表現中的2項或3項時,除外滲出性結膜炎、滲出性咽炎、潰瘍性口腔炎、大皰性或水皰性皮疹、全身淋巴結腫大或脾大,可診斷IKD。此外,嬰兒熱程≥7 d無其他原因可以解釋者,需要考慮IKD的可能。如果相關實驗室檢查或超聲心動圖檢查達到下述標準,也可確診IKD:(1)C反應蛋白(CRP)≥30.0 mg/L和(或)紅細胞沉降率(ESR)≥40 mm/h,同時具備以下6條中的3條及以上實驗室表現,①貧血;②病程7 d后血小板計數(PLT)≥450×109/L;③清蛋白(ALB)≤30.0 g/L;④丙氨酸氨基轉移酶(ALT)水平升高;⑤白細胞計數(WBC)≥15×109/L;⑥尿白細胞≥10個/高倍鏡視野。(2)超聲心動圖檢查結果滿足以下任意1條,①冠狀動脈左前降支(LAD)或右冠狀動脈(RCA)Z值≥2.5;②冠狀動脈瘤;③≥3個具有診斷意義的特征,包括左心室功能降低、二尖瓣反流、心包積液、LAD或RCA Z值為2.0~<2.5[5]。

1.3方法 (1)收集研究對象的臨床資料,包括性別、入院時日齡、KD分型(CKD/IKD)、IVIG治療前熱程,IVIG治療前1 d WBC、血紅蛋白(Hb)、PLT、中性粒細胞計數(NEU)、淋巴細胞計數(LYM)、CRP、ESR、降鈣素原(PCT)、N末端腦鈉肽前體(NT-proBNP)、白細胞介素6(IL-6)、ALB、ALT、天門冬氨酸氨基轉移酶(AST)、鈉離子(Na+)、中性粒細胞與淋巴細胞比值(NLR)、血小板與淋巴細胞比值(PLR),并分別計數ALT>40 U/L及AST>40 U/L的患兒例數,計數Na+<130 mmol/L的患兒例數,以及ALB<30 g/L的患兒例數。(2)分析6月齡以下KD患兒發生CAL的獨立危險因素。
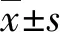
2 結 果
2.16月齡以下KD患兒發生CAL的特點 6月齡以下KD患兒112例中男57例,女55例,男女比例為1.06∶1.00。發生CAL者54例,發生率為48.2% (54/112),其中男29例,女25例,男女比例為1.16∶1.00。CAL的部位:雙側CAL占55.6%(30/54),僅左側CAL占29.6%(16/54),僅右側CAL占14.8%(8/54)。CAL的類型:僅擴張及小型冠狀動脈瘤占88.9%(48/54),中型冠狀動脈瘤占9.3%(5/54),巨大冠狀動脈瘤占1.9%(1/54),無冠狀動脈血栓及閉塞發生。應用IVIG治療前不同熱程患兒CAL的發生情況:熱程<5 d的患兒共32例,發生CAL者11例,發生率為33.4%(11/32),占所有發生CAL患兒的23.4%(11/54);熱程5~10 d的患兒共56例,發生CAL者27例,發生率為48.2%(27/56),占所有發生CAL患兒的50.0%(27/54);熱程≤10 d的患兒共88例,發生CAL者38例,發生率為43.2%(38/88),占所有發生CAL患兒的70.4%(38/54);熱程>10 d的患兒共24例,發生CAL者16例,發生率為66.7%(16/24),占所有發生CAL患兒的29.6%(16/54)。
2.26月齡以下KD患兒發生CAL的單因素分析 兩組IVIG治療前熱程比較,差異有統計學意義(P<0.05),其余各指標在兩組間比較,差異無統計學意義,見表1。
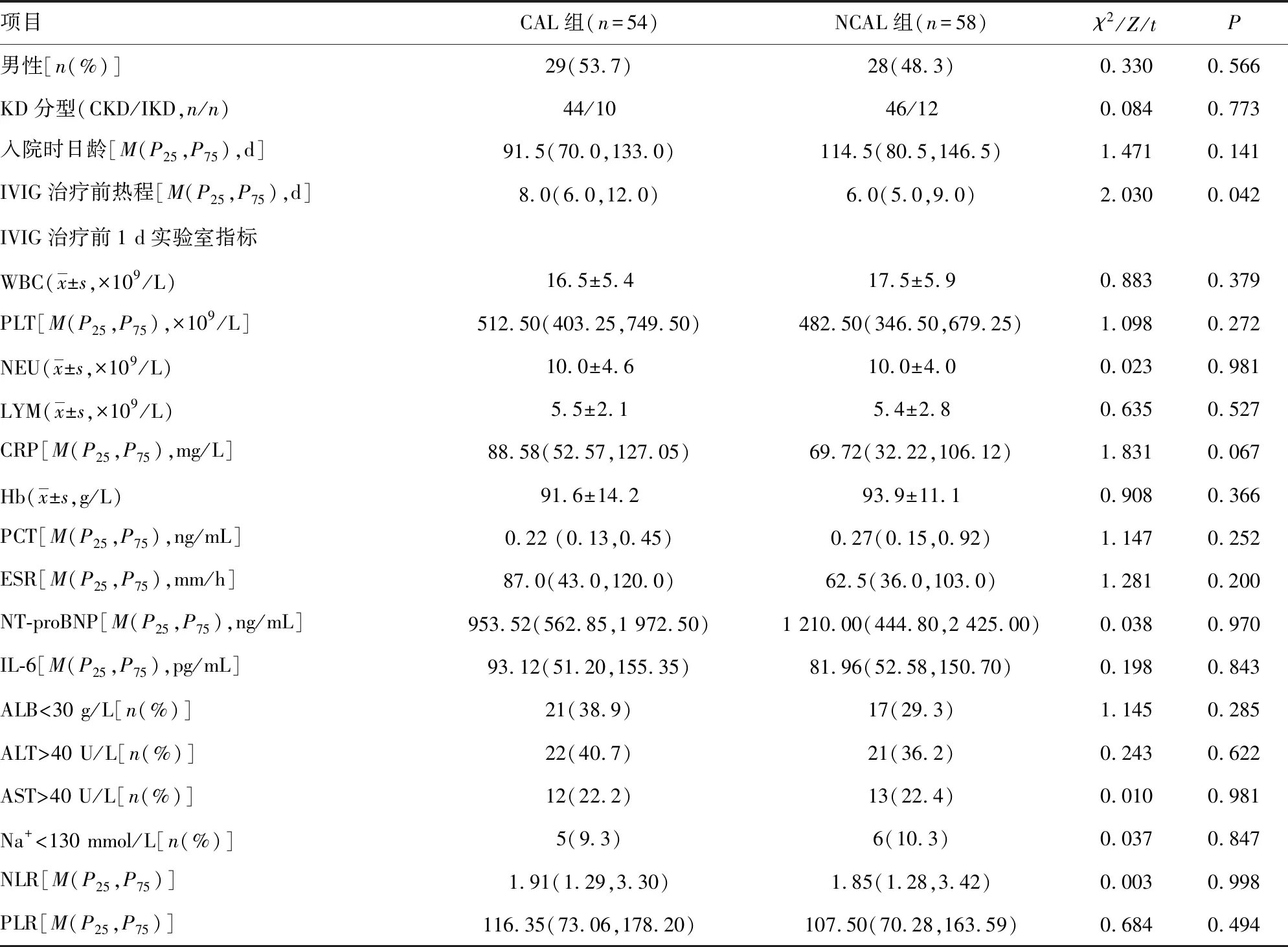
表1 6月齡以下KD患兒發生CAL的單因素分析
2.36月齡以下KD患兒發生CAL的多因素Logistic回歸分析 將單因素分析中差異有統計學意義的指標納入多因素Logistic回歸分析模型,結果顯示, IVIG治療前熱程長是6月齡以下KD患兒發生CAL的獨立危險因素(OR=1.113,P=0.033,95%CI:1.009~1.228,β=0.107)。
3 討 論
KD可以造成多系統功能受累,CAL是其最主要的心血管并發癥。80%以上的CAL始于KD病程10 d內,Z值<2.5的冠狀動脈擴張最常見,其發生率高達32%~50%[2]。本研究中有70.4%的CAL發生于應用IVIG治療前熱程≤10 d的患兒,本研究僅擴張及小型冠狀動脈瘤占88.9%。CAL是影響KD患兒遠期預后的主要因素。KD缺乏特異性的診斷指標,2017年美國心臟協會(AHA)關于KD診斷、治療及遠期管理的相關標準中提出主要依據熱程和臨床表現進行KD診斷[5]。2020年,日本《川崎病診斷指南第6次修訂版》[6]對KD的診斷標準進行了更新,該版指南中刪除了對特定熱程的診斷要求。本研究112例KD患兒發生CAL者占48.2%,遠高于日本《川崎病診斷指南第6次修訂版》[6]中提出的25%的發生率。許亦鋒等[7]研究發現,≤6月齡患兒KD臨床表現不典型,IKD發病率高,并發CAL的患兒較多,與本研究結果相符。
關于KD患兒發生CAL的危險因素不同研究結果不同,如王茜等[8]研究顯示,年齡較小、PLR升高及Hb水平降低是KD患兒發生CAL的危險因素;張小平等[9]研究顯示,CRP、PCT水平升高是KD患兒發生CAL的危險因素,有皮疹癥狀是KD患兒發生CAL的保護因素;王策等[10]研究顯示,男性及CRP水平明顯升高是KD患兒發生CAL的危險因素。NLR和PLR可作為系統性炎癥的標志物。CHANG等[11]、袁迎第等[12]報道NLR可作為預測KD患兒發生CAL的參考指標之一;KANAI等[13]研究顯示,PLR和NLR聯合檢測可作為KD患兒IVIG治療抵抗的預測因子。本研究所得結果與上述研究存在一定差異,考慮可能與納入研究的患兒年齡、地區差異等有關。本研究中,IVIG治療前熱程長是6月齡以下KD患兒發生CAL的獨立危險因素,與王亞洲等[14]報道的KD患兒發生CAL與其熱程密切相關的結果相符。研究發現,IVIG的延遲使用是KD患兒發生CAL的危險因素之一[15]。早期應用IVIG治療可降低KD患兒CAL的發生風險[16]。也有研究發現,發熱4 d內早期給予IVIG治療可能不會增加CAL的發生風險及IVIG的耐藥性[17]。此外,本研究中IVIG治療前熱程≤10 d的患兒共88例,發生CAL者38例,發生率為43.2%(38/88);熱程>10 d的患兒共24例,發生CAL者16例,發生率為66.7%(16/24),也提示熱程越長,患兒發生CAL的風險越高,因此,早期診斷、早期治療對降低CAL的發生風險尤為重要。目前,隨著基因與疾病發生、發展的研究不斷深入,有研究報道ITGA2rs1126643基因與KD患兒CAL的易患性及嚴重程度有關[18]。基因與CAL的關系有待進一步研究。
綜上所述,IVIG治療前熱程長是6月齡以下KD患兒發生CAL的獨立危險因素,因此,臨床醫師應對KD進行早期診斷,并早期應用IVIG進行治療,減少CAL的發生,從而改善KD患兒的預后。本研究的不足之處為樣本量少,納入觀察指標少,今后將通過多中心、大樣本的臨床研究對結果進行進一步驗證。

