肺炎支原體肺炎患兒外周血miR-29c、miR-146a與炎癥因子的相關性研究
孫玉軍,馬敬斌,馬海鳳
(聊城市第二人民醫院兒科,山東 聊城 252600)
肺炎支原體肺炎(mycoplasma pneumoniae pneumonia,MPP)是兒童肺炎常見類型,在兒童社區獲得性肺炎中占比約10%~30%。MPP可進一步發展為重癥MPP,出現肺膿腫、肺不張等肺內并發癥,或累及神經、心血管、消化等肺外系統,危及患兒健康與生命[1]。然而,MPP前期癥狀缺乏特異性,臨床常規病情評估體系可能存在一定的滯后性,從而影響患兒的及時治療[2]。因此,探尋MPP的早期客觀指標以輔助臨床評估,對及時干預治療、改善預后至關重要。近年來,微小RNA(microRNA,miRNA)逐漸被證實參與許多生物學過程[3]。相關研究表明微小RNA-29c(microRNA-29c,miR-29c)、微小RNA-146a(microRNA-146a,miR-146a)與哮喘、病毒性肺炎等兒童呼吸系統疾病的發生發展有關[4-5];動物實驗研究也表明miR-146a可調節炎癥因子參與MPP發展[6]。鑒于炎癥反應是目前公認的MPP重要發病機制,既往研究也證實炎癥因子與MPP兒童密切相關但受到多因素影響[7],故本研究結合miR-29c、miR-146a與炎癥因子相關性的分析,探討二者與MPP的關系,旨在為臨床防治提供依據。
1資料與方法
1.1研究對象
本研究為前瞻性研究,選取2018年5月至2020年10月于本院診治的96例MPP患兒為MPP組對象,納入標準:①MPP診斷符合《諸福棠實用兒科學(第8版)》中標準[8];②患兒年齡3~12歲;③MPP急性期入院;④患兒家屬知情同意。排除標準:①入院7d內出現其他細菌或病毒感染;②伴其他呼吸系統疾病(哮喘、肺結核等);③免疫、血液系統疾病及皮膚病、全身過敏性疾病患兒;④近3個月有免疫抑制劑、糖皮質激素、抗凝藥物應用史;⑤心、肝、腎、肺等器質性疾病及結締組織病患兒。另選取同期住院且明確診斷為細菌性肺炎的69例患兒為細菌性肺炎組;同期于本院體檢健康的87例兒童作為健康對照組(年齡3~12歲,排除近6個月有感染疾病史者及血液、免疫相關疾病兒童)。本研究符合《赫爾辛基宣言》要求,獲得院醫學倫理委員會批準,研究對象的家屬均知情同意。
1.2研究方法
1.2.1外周血miR-29c、miR-146a水平檢測
急性期MPP、細菌性肺炎患兒入院后12h內采集靜脈血3mL(采血前均未使用抗生素、免疫抑制劑、糖皮質激素治療),健康兒童于體檢當天采血3mL,EDTA-K2抗凝,淋巴細胞分離液分離后加入TRIZOL-80℃存留備測。采用實時定量聚合酶鏈式反應(polymerase chain reaction,PCR)法測定外周血miR-29c、miR-146a相對表達量水平:①提取總RNA,測定RNA含量,反轉錄合成miR-29c cDNA、miR-146a cDNA,試劑供自日本TAKARA公司。②采用7500 FAST型實時熒光定量PCR儀(美國ABI公司)對miR-146a、miR-29c、U6(內參)實施擴增。反應體系:SYBR Green Mix=10μL,上游引物=0.5μL,下游引物=0.5μL,cDNA=1μL,Distillation-Distillation H2O=8μL,總體積=20μL。擴增引物序列:miR-29c上游引物序列為GGGTAGCACCATTTGAAA,下游序列為GGGCAATTGCACTGGATAC;miR-146a上游引物序列為CTGGACTGCAAGGAGGGGTC,下游序列為GCAGACTGAAAAAGTTCTT;U6上游引物序列為ATTGGAACGATACAGAGAAGATT,下游序列為GGA ACGCTTCACGAATTTG。擴增反應條件:95℃預變性1min,95℃變性30s,64℃退火30s,72℃延伸15s,共40個循環。各反應重復3次,以U6為內參,通過2-△△Ct計算外周血miR-29c、miR-146a相對表達量。
1.2.2炎癥因子水平檢測
采集研究對象入院后12h內(急性期MPP、細菌性肺炎兒童為入院治療前,健康對照組兒童采血時間為體檢當日)靜脈血3mL,采血1次,離心10 min(3 000 r/min)取上清液,通過酶聯免疫吸附試驗測定血清白介素-17(interleukin-17,IL-17)、腫瘤壞死因子α(tumor necrosis factor-α,TNF-α)、白介素-1β(interleukin-1beta,IL-1β)水平,試劑供自武漢博士德生物工程有限公司,所有操作嚴格按步驟遵循試劑盒說明完成。
1.2.3 MPP病情判定
依據《諸福棠實用兒科學(第8版)》中標準[8],確診MPP患兒如出現以下“①、②、③”中任2條和(或)“④、⑤”中任1條則判定為重癥MPP:①接受規范大環內酯類藥治療>7d仍無效,或發熱持續>10d;②心動過速或氣促明顯(1~5歲和>5歲患兒心率分別為≥140次/min、≥120次/min;呼吸頻率分別為≥40次/min、≥30次/min),可伴發紺、鼻扇、血壓降低(收縮壓≤75 mmHg)等;③胸部影像提示大片狀致密影,占據≥1個肺葉/肺段,可累及單葉/多葉病變;④存在肺膿腫、肺不張等肺內合并癥;⑤發生嚴重的低氧血癥(氧分壓<60 mmHg),或出現心力衰竭、微循環紊亂、中樞神經系統感染等肺外并發癥。根據是否發生重癥MPP將96例MPP患兒分為重癥組(n=45)和輕癥組(n=51)。
1.3觀察指標
觀察各組兒童外周血miR-29c、miR-146a水平及IL-17、TNF-α、IL-1β水平;分析miR-29c、miR-146a與炎癥因子相關性;比較MPP不同病情組患兒的miR-29c、miR-146a水平。
1.4統計學分析
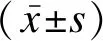
2結果
2.1三組兒童基線資料的比較
三組兒童性別、年齡、年齡組、體質指數等基線資料間的差異無統計學意義(P>0.05),具有可比性,見表1。
表1 三組兒童基線資料的比較
2.2三組兒童外周血miR-29c、miR-146a及炎癥因子水平比較
三組兒童外周血miR-29c、miR-146a水平的差異均有統計學意義(F值分別是117.929、87.687,P<0.05),MPP組<細菌性肺炎組<健康對照組。三組兒童炎癥因子IL-17、TNF-α、IL-1β水平的差異均有統計學意義(F值分別是129.282、107.023、386.649,P<0.05),MPP組>細菌性肺炎組>健康對照組,見表2。
表2 三組兒童外周血miR-29c、miR-146a及炎癥因子水平比較
2.3 MPP患兒外周血miR-29c、miR-146a與炎癥因子的相關性
Pearson相關分析顯示,MPP患兒外周血miR-29c、miR-146a與炎癥因子IL-17、TNF-α、IL-1β均呈負相關(rmiR-29c分別是-0.512、-0.550、-0.494,rmiR-146a分別是-0.329、-0.282、-0.340,P<0.05),見表3及圖1。
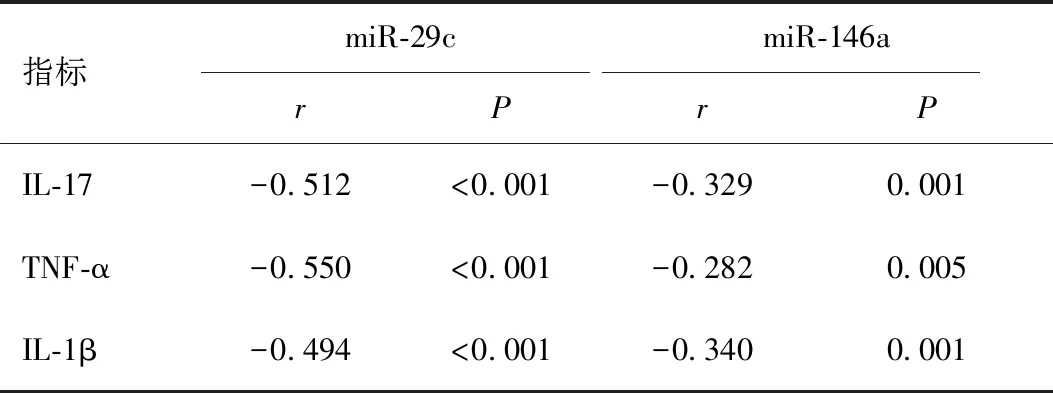
表3 MPP患兒外周血miR-29c、miR-146a與炎癥因子的相關性
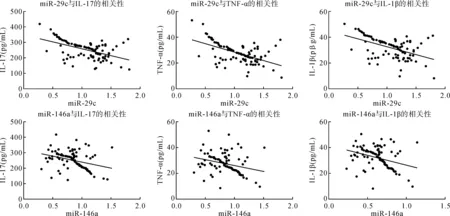
圖1 MPP患兒外周血miR-29c、miR-146a與炎癥因子的相關性
2.4 MPP不同病情組外周血miR-29c、miR-146a水平比較
MPP重癥組患兒miR-29c和miR-146a水平均低于輕癥組患兒,差異有統計學意義(t值分別是3.477、3.453,P<0.05),見表4。
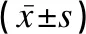
表4 MPP不同病情組外周血miR-29c、miR-146a水平比較
3討論
3.1MPP與炎癥因子的關系
本研究發現,MPP組患兒的IL-17、TNF-α、IL-1β水平均明顯高于細菌性肺炎組和健康對照組兒童。IL-17分泌自Th17促炎細胞,可經中性粒細胞招募性刺激多類炎癥介質釋放,在MPP中水平增高。既往研究也表明急性期MPP的IL-17水平相比正常者升高,且在合并肺外并發癥組中升高顯著[9]。MPP可刺激巨噬細胞釋放TNF-α,過量TNF-α可誘發免疫損害、內皮細胞損傷,繼而參與肺外系統受損,因此TNF-α與MPP病情有關。既往臨床研究及動物實驗均表明TNF-α有助于MPP評估[10-11]。IL-1β是主要分泌自巨噬細胞的促炎因子,可影響免疫應答、細胞增殖、感染過程等。蔡辰等人研究表明重癥MPP組血清IL-1β相比非重癥MPP組高[12],說明IL-1β可反映MPP病情。
3.2研究MPP客觀標志物的必要性及意義
MPP發生過程可激活免疫細胞,促使大量炎癥因子釋放,參與MPP發展。但炎癥因子受到多因素調節和影響,對MPP兒童病情的反映可能存在滯后性,加之MPP病因機制復雜,目前臨床對客觀指標的探尋尚不全面。蔡辰等[12]研究也指出,細胞因子水平對重癥MPP缺乏診斷效能,在臨床應用中難以預測重癥MPP。因此,探尋更多潛在標志物輔助臨床MPP的客觀評估,從而為MPP的防治提供導向,具有重要研究意義。
3.3 MPP患兒miR-29c表達及與炎癥因子的相關性
miR-29c在機體免疫應答、感染疾病中有重要意義。Zhang等人研究發現與對照組相比,哮喘加重患兒的miR-29c水平明顯降低[13];另有資料顯示miR-29c在呼吸系統疾病的病理生理過程中參與作用[14]。然而miR-29c與MPP的相關研究尚少。本研究顯示MPP患兒外周血miR-29c水平低于細菌性肺炎組和健康對照組,且MPP重癥組低于輕癥組,說明miR-29c在MPP患兒中呈相對低水平,且與MPP病情有關。這可能與miR-29c調控T細胞分化,調節抗感染免疫反應等有關[15]。既往研究表明,MPP感染患兒免疫功能紊亂,Th1細胞受抑制,Th1/Th2喪失平衡[16];此外,Li等人[17]的研究顯示與對照組相比,MPP患兒的miR-29c水平明顯降低,而可溶性B7-H3、IL-17水平明顯升高;B7-H3是miR-29c的直接靶標,miR-29c沉默會上調B7-H3的表達,因此miR-29c可能是防治MPP的新靶標。這可能是miR-29c水平可反映MPP患兒病情的重要原因。本研究相關性分析顯示miR-29c與IL-17負相關,與上述發現較為一致。
3.4 MPP患兒miR-146a表達及與炎癥因子的相關性
miR-146a是核因子-κB(nuclear factor kappa-B,NF-κB)通道依賴型的具有抗炎特性的miRNA。既往研究表明miR-146a與呼吸窘迫綜合征、急性肺炎等呼吸系統疾病具有關聯性[18-19]。本研究顯示MPP患兒的miR-146a水平低于細菌性肺炎組和健康對照組,且MPP重癥組低于輕癥組,說明MPP患兒miR-146a呈相對低水平,且與MPP病情有關。究其原因,miR-146a可抑制Toll樣受體4調節的誘導型一氧化氮合酶,提高M2基因表達,減少巨噬細胞促炎因子的釋放[20];而低miR-146a水平預示機體抵抗能力和抗炎作用減弱,宿主反應失調,炎癥及免疫損害增加,進而參與病情進展。Li等人[21]研究表明難治性MPP中miR146a5p的表達降低,可誘導ATP結合盒亞家族G成員1和白介素1受體相關激酶1的蛋白質表達,與MPP發展有關。另一方面,研究顯示miR-146a可負性調控IL-1β等介導的白介素-6、環氧化酶-2的負性影響及炎癥反應[22]。這可能是miR-146a與MPP相關聯的機制之一,同時提示miR-146a與IL-1β等炎癥因子存在關聯性。國內報道顯示miR-146a與TNF-α、IL-1β呈負相關[23];本研究也發現miR-146a與IL-17、TNF-α、IL-1β均呈負相關,間接提示了miR-146a監測的可行性及價值。國外一項研究也表明社區獲得性肺炎入院時高水平的miR-146a與較低的30天死亡率相關,可作為預后生物標志物[24],但具體方案有待進一步實驗明確。
綜上所述,MPP兒童外周血miR-29c、miR-146a呈相對低水平,且與IL-17、TNF-α、IL-1β呈負相關關系;miR-29c、miR-146a可能參與MPP發病過程,其水平隨病情加重而降低。但本研究屬于單中心研究,樣本量不大,后續尚待大樣本量研究進一步予以驗證。

