全憑靜脈麻醉與靜脈-吸入復合麻醉在腹腔鏡胃癌根治術老年患者中的應用效果對比分析
王 麗
(淄博市周村區人民醫院麻醉科 山東 淄博 255300)
胃癌在高齡老年人中的發病率較高,嚴重威脅老年患者的生命健康。胃癌根治術是對于老年胃癌患者的主要治療手段,隨著腔鏡技術的迅速發展及不斷成熟,腹腔鏡胃癌根治術在胃癌患者的治療中應用十分廣泛,該手術具有微創特征,能夠徹底清除病灶,療效確切。術中高質量的麻醉方案是提升手術質量、加快術后康復的重要環節,然而老年患者情況特殊,其年齡偏高,基礎疾病較多,麻醉耐受度低于其他患者。靜脈-吸入復合麻醉以及全憑靜脈麻醉是近年來在胃腸外科手術中比較常用的麻醉方案,其中靜脈-吸入復合麻醉的操作簡單、刺激性較輕;全憑靜脈麻醉有利于維持患者的氧合狀態,可取得良好的麻醉效果。本研究旨在探討全憑靜脈麻醉與靜脈-吸入復合麻醉在老年腹腔鏡胃癌根治術患者中的應用效果,現報道如下。
1.資料與方法
1.1 一般資料
選取2020 年1 月—2021 年10 月淄博市周村區人民醫院收治的74 例老年腹腔鏡胃癌根治術患者,采用隨機數字表法分為觀察組與對照組各37 例。
納入標準:①符合胃癌的診斷標準;②年齡60 ~90 歲,性別不限;③具有胃癌根治術治療指征;④患者麻醉ASA 分級為Ⅰ~Ⅲ級;⑤術前精神狀態良好,具有正常的語言溝通能力和認知能力。排除標準:①合并重要臟器功能障礙者;②具有酒精濫用史、藥物依賴史;③合并精神疾病者。觀察組男20 例,女17 例;年齡60 ~87 歲,平均年齡(69.6±1.5)歲;BMI 17.3 ~30.6 kg/m,平均(23.6±1.5)kg/m;ASA 麻醉分級:Ⅰ級15 例,Ⅱ級16 例,Ⅲ級6 例。對照組男19 例,女18 例;年齡60 ~86 歲,平均年齡(69.7±1.3)歲;BMI 17.5 ~30.3 kg/m,平均(23.7±1.4)kg/m;ASA麻醉分級:Ⅰ級17 例,Ⅱ級15 例,Ⅲ級5 例。兩組患者的一般資料比較,差異無統計學意義(>0.05),具有可比性。本研究符合《赫爾辛基宣言》要求。
1.2 方法
觀察組患者術中給予全憑靜脈麻醉:(1)術前為患者創建靜脈通道,給予乳酸鈉林格氏液(10 mL/kg·h)進行輸入,密切監測患者的血壓、腦電雙頻指數、心率等進行。依次靜脈注入咪達唑侖(0.3 mg/kg)+舒芬太尼(0.3 μg/kg)+丙泊酚(2 mg/kg)+順苯磺酸阿曲庫銨(0.2 mg/kg)完成麻醉誘導,繼續實施氣管插管,選擇橈動脈進行穿刺置管。(2)術中給予丙泊酚(4 ~8 mg/kg·h)+雷米芬太尼(0.2 ~0.3 μg/kg·min)實施持續靜脈滴注,同時間斷給予順苯磺酸阿曲庫銨進行靜脈滴注,從而維持麻醉。(3)縫皮完成后可停止應用丙泊酚以及雷米芬太尼。對照組患者為靜脈-吸入復合麻醉,患者的術前準備以及麻醉誘導方式同觀察組,術中麻醉維持如下:(1)給予1%~2%七氟醚進行持續吸入,控制氧流量為2 L/min,同時給予丙泊酚(2 ~4 mg/kg·h)+雷米芬太尼(0.1 ~0.2 μg/kg·min)實施持續靜脈滴注,進而維持麻醉。(2)間斷給予患者順苯磺酸阿曲庫銨進行靜脈滴注,在患者縫皮完成后即可停止應用雷米芬太尼、七氟醚以及丙泊酚,并將患者的氧流量調整為6 L/min。兩組患者術后觀察自主呼吸恢復,同時意識狀態恢復良好后可將氣管插管進行拔出。
1.3 觀察標準
(1)比較兩組患者術后自主呼吸恢復時間、氣管拔除時間以及定向力的恢復時間。(2)對于兩組患者術中的血流動力學指標進行監測和對比,即心率(heart rate, HR)、收縮壓(systolic blood pressure, SBP)以及舒張壓(diastolic blood pressure, DBP),監測時間點為麻醉誘導前(T)、麻醉誘導后(T)、氣管插管時(T)以及術畢即刻(T)。(3)于麻醉誘導前以及術后不同時間點采用簡易精神狀況量表(Mini-mental State Examination, MMSE)對兩組患者認知功能進行評估,MMSE 總分0 ~30 分,<24 分為認知功能障礙,統計兩組患者術后恢復階段認知功能障礙的發生率。(4)統計兩組麻醉蘇醒期出現的不良反應,如躁動、惡心嘔吐、低血壓、頭痛等。
1.4 統計學方法
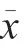
2.結果
2.1 兩組麻醉恢復情況對比
術后,觀察組自主呼吸恢復、氣管拔除以及定向力恢復等時間短于對照組,差異有統計學意義(<0.05),見表1。
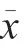
表1 兩組麻醉恢復情況對比(± s, min)
2.2 兩組術中血流動力學指標對比
T時,兩組HR、SBP、DBP 比較,差異無統計學意義(>0.05);T、T、T時,觀察組HR 低于對照組,SBP、DBP 高于對照組,差異有統計學意義(<0.05),見表2。
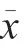
表2 兩組術中血流動力學指標對比(± s)
2.3 兩組手術前后MMSE 認評分對比
術前、術后12 h、24 h,兩組MMSE 評分比較,差異無統計學意義(>0.05);術后6 h,觀察組MMSE 評分高于對照組,差異有統計學意義(<0.05),見表3。
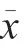
表3 兩組手術前后MMSE 認知功能評分對比(± s,分)
2.4 術后認知障礙發生率對比
術后6 h、12 h、24 h 兩組認知障礙發生率比較,差異無統計學意義(>0.05),見表4。

表4 兩組術后認知障礙發生率對比[n(%)]
2.5 兩組蘇醒期麻醉不良反應率對比
觀察組蘇醒期麻醉不良反應總發生率(5.41%)低于對照組(18.92%),但差異無統計學意義(>0.05),見表5。

表5 兩組蘇醒期麻醉不良反應率對比[n(%)]
3.討論
腹腔鏡微創手術近年來在胃腸道腫瘤疾病患者的治療中應用廣泛,能夠有效降低外科手術操作的創傷性,減少對患者機體造成的負面影響,為患者術后的盡早恢復奠定了重要基礎。認知障礙是老年手術患者發病率較高的術后并發癥,可出現精神焦慮及人格改變,該并發癥的發生主要與老年患者的年齡偏高、手術操作創傷、術中麻醉藥物應用以及合并心血管疾病等有關,對該類患者科學選擇術中麻醉方案、預防術后認知功能障礙等并發癥至關重要。此外,高質量的麻醉方案也是確保術中血流動力學平穩,維持優良機體狀態和促進手術安全平穩順利進行的重要措施。
本文結果顯示,觀察組術后自主呼吸恢復、氣管拔除以及定向力恢復等時間短于對照組;T、T、T時,觀察組HR 低于對照組,SBP、DBP 高于對照組;術后6 h,觀察組MMSE 評分高于對照組,差異均有統計學意義(<0.05)。提示與靜脈-吸入復合麻醉相比,應用全憑靜脈麻醉更有利于提升老年腹腔鏡胃癌根治術患者的術中麻醉質量,全憑靜脈麻醉對維持術中良好的血流動力學平穩狀態和、加快患者的術后康復、預防麻醉不良反應率等具有重要價值。靜脈-吸入復合麻醉近年來臨床應用廣泛,在術中給予患者吸入七氟烷能夠降低對呼吸系統產生的影響和刺激,且患者血氣分配系數相對較低,有利于術后的快速蘇醒,避免對循環系統產生抑制。然而該麻醉方案的應用部分患者可出現躁動以及認知障礙等并發癥,影響患者的術后康復。全憑靜脈麻醉給予患者瑞芬太尼,能夠發揮優良的鎮痛作用,避免對呼吸系統產生抑制,具有較高的安全性。此外,全憑靜脈麻醉對患者循環系統以及呼吸系統產生的影響較小,有利于降低患者的應激反應,可維持患者術中血流動力學穩定。與靜脈-吸入復合麻醉相比,全憑靜脈麻醉的應用有利于縮短患者的氣管拔除時間,促進患者自主呼吸及定向力的恢復,降低術后短期內患者認知障礙的發病率,提升患者的麻醉應用安全性。
綜上所述,給予老年腹腔鏡胃癌根治術患者全憑靜脈麻醉效果優于靜脈-吸入復合麻醉,有利于維持患者術中血流動力學平穩,加快術后康復并促進其認知功能恢復,且該麻醉方案的安全性良好,值得臨床應用。

