TESSYS技術對腰椎間盤突出合并神經根管狹窄癥患者的下肢神經功能及腰椎功能的影響
曾昭峰 孫若賓 張偉濤
鄭州市骨科醫院(河南 鄭州 450000)
腰椎間盤突出(lumbar disc heniation,LDH)是由于椎間盤退變、損傷等引起的腰部疾病。LDH患者多發于20~50歲,部分患者伴有神經根管狹窄癥(Lumbar dischernia with lateral recess stenosis,LDHLRS)。現臨床上針對LDH伴LDHLRS患者多以經椎間孔腰椎椎體間融合術(Transforaminal lumbar interbody fusion,TLIF)治療為主,可改善腰腿痛,但可能引起切口感染[1]。經椎間孔內窺鏡脊柱系統(Transforaminal Endoscopic Spine System,TESSYS)技術可改善LDH伴LDHLRS患者的下肢神經傳導速度,改善腰椎功能[2]。本研究旨在探究TESSYS技術對LDH合并LDHLRS患者的下肢神經功能、腰椎功能的影響,現報道如下。
1 資料與方法
1.1一般資料 選取我院2017年7月至2019年7月126例LDH合并LDHLRS患者為研究對象,依據手術方法不同分為常規組和干預組。常規組63例,男/女=39/24;年齡41~54(47.53±5.31)歲;病程16~35(25.54±6.21)個月;病變部位分為中央型23例,旁中央型25例,外側型15例。干預組63例,男/女=37/26;年齡42~56(49.53±3.21)歲;病程16~35(25.56±6.43)個月;病變部位分為中央型22例,旁中央型27例,外側型14例。兩組一般資料經比較差異無統計學意義(P>0.05)。納入符合《實用骨科學(第4版)》[3]中LDH的診斷標準,年齡在41~56歲。排除嚴重血液病,精神障礙等。本研究經我院醫學倫理會審核批準。
1.2方法
1.2.1 常規組予TLIF術治療。行硬膜外麻醉,囑患者俯臥位,常規消毒鋪巾。逐層切開皮膚、筋膜等,剝離雙側椎旁肌,充分顯露椎板,C型臂透視下,置入椎弓根螺釘。清理上下端關節突及部分下位椎板的上緣,減壓神經根管。顯露硬膜及行走神經根,分離神經周圍組織,探查神經壓迫情況,清理椎間盤及上下終板的軟骨部分,將切除的碎骨填充至椎體間隙及Cage,植入Cage。置入引流管,逐層關閉傷口。
1.2.2 干預組予TESSYS技術治療。行局部浸潤麻醉,囑患者俯臥位。C臂機引導下定位病變間隙,在病變下位椎體上關節及椎間隙椎間孔的突尖部刺入穿刺針,擴張軟組織,行病變椎間孔成型操作,置入工作通道,將椎間孔置入鏡,取出突起的椎間盤及側隱窩增厚的黃韌帶,磨除上關節突尖部,松解硬膜囊腹側及受壓神經根腹側、外側、后側,直到[T1]顯露對側神經根,當鏡下清晰可見硬膜囊搏動時,置入組織保護器,拔出工作通道管,行皮膚縫合,術畢。待術后24h,囑其下地活動。
1.3觀察指標 (1)下肢神經功能:比較兩組術前、術后1年末的下肢神經功能。KEYPOINT肌電誘發電位儀(丹迪動態公司)測脛神經、腓總神經的運動神經傳導速度(motor nerve conduction velocity,MCV)及隱神經、腓腸神經的感覺神經傳導速度(sensory nerve conduction velocity,SCV)。
(2)腰椎功能:比較兩組術前、術后1年末的腰椎功能。①JOA量表[4]評估腰椎功能,分數0~30分,分數越高代表腰椎功能越好。②ODI量表[5]評估腰椎功能,分數0~50分,分數越高表示腰椎功能越差。③VAS量表[6]評估腰腿痛,分數0~10分,分數越高表示腰腿痛越重。
(3)手術并發癥:比較兩組術后1年的手術并發癥。包括肢體無力、切口感染、下肢感覺功能障礙、術后感覺過敏等。
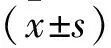
2 結果
2.1下肢神經功能 兩組術后1年末脛神經、腓總神經的MCV及腓腸神經、隱神經的SCV水平較術前升高,干預組高于常規組,差異有統計學意義(P<0.05),見表1。

表1 兩組在術前、術后1年末的下肢神經功能比較
2.2腰椎功能 兩組術后1年末ODI、腰痛、腿痛VAS評分水平較術前降低,干預組低于常規組;JOA評分水平較術前升高,干預組高于常規組,差異有統計學意義(P<0.05),見表2。

表2 兩組在術前、術后1年末的腰椎功能比較
2.3手術并發癥 常規組肢體無力1例,切口感染2例,術后感覺過敏1例;干預組下肢感覺功能障礙1例。干預組并發癥率1.59%低于常規組6.35%,差異無統計學意義(χ2=0.8331,P=0.3614,P>0.05)。
3 討論
LDH患者早期在站立或步行狀態下出現腰痛或坐骨神經痛,隨著疾病進展出現下肢麻木,伴有LDHLRS時可出現間歇性跛行。LDH多發于腰4-腰5及腰5-骶1間隙,其中男性患病率要遠高于女性[7]。現臨床多采用TLIF術可改善LDH患者的下肢神經功能,但腰椎水平改善效果不佳[8]。研究[9]表明,TESSYS技術可緩解LDH患者的下肢麻木乏力,調控下肢神經功能。
LDH患者由于突出的椎間盤頂壓纖維環外層、韌帶,刺激椎管內神經,引起腰腿疼痛。TLIF術對節段性不穩有效,但該手術需剝離椎旁肌肉,手術時間較長,在放置椎體間融合器時,需牽拉硬脊膜及神經根,破壞腰椎椎旁肌肉及后方穩定結構,不利于脊柱穩定,致使腰椎功能的改善效果不明顯。相比之下,TESSYS技術對于后路結構組織進行較好地保護,促使術后能盡快恢復;該術式創傷相對較小,術野清晰,極大提高手術進程,避免因視野局限造成的術中出血;靈活使用咬骨鉗、磨鉆等以便打磨增生骨贅及切除增生肥厚的黃韌帶,促使受壓的神經根管得到充分解壓,緩解因椎管壓迫引起的腰腿疼癥狀,促進腰椎功能恢復[10]。研究發現干預組ODI及腰腿痛VAS評分低于常規組;JOA評分高于常規組,表明TESSYS技術治療LDH合并LDHLRS患者可調控腰椎功能。
椎管狹窄及LDH引起患者的下肢神經受壓,導致其下肢運動及感覺神經的傳導速度減慢。研究顯示干預組脛神經、腓總神經的MCV及腓腸神經、隱神經的SCV水平高于常規組,表明TESSYS技術可改善LDH合并LDHLRS患者的下肢神經傳導速度。TLIF術由于完全暴露硬膜及行走神經根,可能致使下肢相關神經牽拉。而TESSYS技術通過將病變組織進行清除,對椎間盤組織結構的影響較小,對椎間孔給予減壓,對LDHLRS進行擴大成形,促使椎管及神經根管處于相對平穩的狀態,改善筋膜代償能力,促進腰椎周圍肌肉的恢復,提高脊柱穩定性;而筋膜中的大量感受器接收體內外的刺激,將信號傳至神經中樞,神經中樞將控制信號發送至筋膜的自主神經;筋膜代償水平的改善利于下肢神經傳導,改善下肢神經傳導速度[11]。說明TESSYS技術治療LDH合并LDHLRS患者可明顯調控下肢神經功能。
TLIF術由于手術需剝離雙側椎旁肌及暴露神經根,致使手術創傷相對較大,可能引起手術切口感染,且易破壞正常腰椎結構,引起術后感覺過敏,不利于下肢功能恢復,可能致使肢體無力。而TESSYS技術所采用的穿刺方式將病變椎間的神經出行根以及穿行根的行進途徑進行完美的規避,且手術采取的局部麻醉對于因穿刺、擴張及工作通道置入期間所致使的神經損傷均可有效規避,加之該術式的可視化操作促使得到較為清晰的手術視野,較大程度地減少手術對神經的損傷,降低下肢感覺功能障礙[12]。研究顯示干預組并發癥率低于常規組,差異無統計學意義,表明兩種手術治療LDH合并LDHLRS患者的安全性均較高,且TESSYS技術不增加術后并發癥風險。
綜上所述,TESSYS技術治療LDH合并LDHLRS患者通過有效規避對神經的損傷以調節下肢神經功能,可充分解壓受壓的神經根管,并能完美規避病變椎間的神經根的行進途徑,其手術創傷較小,安全性較高,較之TLIF術,在改善腰椎功能、下肢神經功能方面存在明顯優勢,值得臨床推廣應用。

