THS患者早期不同液體復蘇效果及對血氣指標和凝血功能的影響
唐海峰,關玉東,衛 娜,趙 磊△
1.西安市紅會醫院急診醫學科,陜西西安 710054;2.空軍軍醫大學第一附屬醫院急診科,陜西西安 710032
創傷失血性休克(THS)在臨床非常多見,其多由交通事故和高空墜落等原因導致,該病病情變化迅速,一旦發生則會導致患者機體的血容量快速下降,進而出現重要臟器灌注不足,導致患者缺血、缺氧而對患者的生命造成嚴重的威脅[1-2]。對THS患者在發生休克后的1 h內進行搶救是治療的關鍵,通過實施有效的搶救治療可以挽救患者的生命[3-4]。臨床對THS患者的搶救原則為積極補液、恢復循環血容量,但是不同的液體復蘇方式所產生的效果不一,據相關研究顯示,限制性液體復蘇可以促進缺血器官的血流恢復,還有利于內環境的穩定,進而減少缺血再灌注的損傷[5-6]。本文對2019年10月至2020年10月于西安市紅會醫院(以下簡稱“本院”)搶救治療的110例THS患者進行回顧性分析,探討不同液體復蘇在THS患者搶救治療中的效果,現報道如下。
1 資料與方法
1.1一般資料 回顧性分析2019年10月至2020年10月間在本院搶救治療的110例THS患者,研究前經本院倫理委員會的批準,運用隨機抽樣法把110例患者分成傳統組和限制組,每組55例。傳統組男33例,女22例;年齡18~65歲,平均(38.55±8.64)歲;受傷類型:24例交通傷、16例暴力致傷、12例墜落傷、3例其他;損傷嚴重程度(ISS)評分為(32.04±6.57)分;從受傷到入院的時間為(55.27±9.38)min。限制組男34例,女21例;年齡18~66歲,平均(39.24±9.20)歲;受傷類型:25例交通傷、15例暴力致傷、11例墜落傷、4例其他;ISS評分為(31.95±7.06)分;從受傷到入院的時間為(54.88±10.05)min。兩組患者的一般資料比較,差異均無統計學意義(P>0.05),具有可比性。納入標準:(1)所有患者符合《現代創傷學》[7]關于THS的診斷標準;(2)所有患者家屬知曉研究并同意;(3)所有患者人院時的ISS評分高于16分。排除標準:(1)排除其他類型失血休克的患者;(2)伴有心、肝、腎等嚴重疾病的患者;(3)搶救后生存時間小于24 h的患者;(4)排除妊娠和哺乳期的女性患者。
1.2方法 當患者急診入院即開始生命體征監測和吸氧,對受傷的肢體進行固定和止血,開放建立靜脈通路,然后進行各項常規檢查[8-9]。在患者置入靜脈導管后即開始監測血流動力學,再給予止血藥物,同時為患者補充晶體液和膠體液,再給予成分輸血。傳統組運用常規的液體復蘇,根據早期、足量、快速補液的治療原則快速進行搶救,復蘇目標為收縮壓在90~120 mm Hg。限制組患者運用限制性液體復蘇治療,需要注意輸注時應當先快后慢,并在手術前保持平均動脈壓處于50~60 mm Hg,中心靜脈壓高于2 mm Hg,收縮壓保持在70~80 mm Hg,然后逐步降低補液的速度,以及控制補液量。
1.3觀察指標 詳細記錄兩組患者在復蘇前和復蘇2 h的血氣和凝血功能各項指標,以及并發癥和搶救效果。血氣指標主要包括血乳酸(BL)、動脈氧分壓(PaO2)、動脈二氧化碳分壓(PaCO2);凝血功能指標主要包括凝血酶時間(TT)、凝血酶原時間(PT)、活化部分凝血活酶時間(APTT);并發癥主要包括肺部感染、彌散性血管內凝血(DIC)、多器官功能障礙綜合征(MODS)、急性呼吸窘迫綜合征(ARDS)。
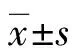
2 結 果
2.1兩組患者血氣指標比較 兩組患者在復蘇前的BL、PaO2、PaCO2水平比較,差異均無統計學意義(P>0.05);而復蘇2 h后,限制組患者PaO2水平高于傳統組患者,而BL和PaCO2則低于傳統組患者,差異均有統計學意義(P<0.05);和復蘇前比較,兩組患者的PaO2、PaCO2水平均降低,而BL水平則升高,差異均有統計學意義(P<0.05)。見表1。
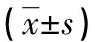
表1 兩組患者血氣指標比較
2.2兩組患者凝血功能比較 兩組患者在復蘇前的TT、PT、APTT水平比較,差異均無統計學意義(P>0.05);而復蘇2 h后,限制組患者TT、PT、APTT水平低于傳統組患者,差異均有統計學意義(P<0.05);和復蘇前比較,兩組患者的TT、PT、APTT水平均升高,差異均有統計學意義(P<0.05)。見表2。

表2 兩組患者凝血功能比較
2.3兩組患者并發癥比較 兩組患者在肺部感染方面差異均無統計學意義(P>0.05);而在DIC、MODS、ARDS方面,限制組發生率低于傳統組,差異均有統計學意義(P<0.05)。見表3。

表3 兩組患者并發癥比較[n(%)]
2.4兩組患者搶救效果比較 限制組中有49(89.09%)例患者康復出院,6例患者出現死亡;而傳統組中則有41(74.55%)例患者康復出院,14例患者出現死亡,限制組搶救成功率高于傳統組,差異有統計學意義(χ2=3.911,P=0.048)。
3 討 論
在以往的THS搶救治療中,多使用積極復蘇的方式,即重視早期、足量、快速補液的基本原則,在必要時則進行成分輸血,以此來達到改善患者機體臟器血流灌注的目的[10-11]。還有一些學者認為,在對THS患者進行搶救時,運用血管活性藥物和糖皮質激素等進行治療有利于促進血壓的恢復,進而增加血流的灌注量,避免休克癥狀的加重[12-13]。傳統的常壓液體復蘇在臨床被廣泛應用,其能夠提升患者的搶救成功率,并進一步改善患者的預后[14-15]。然而,相關臨床實踐證實,大約有30%的THS患者在搶救治療后出現不同程度的內環境紊亂,多表現為凝血功能異常和代謝性酸中毒等[16-17]。還有部分研究表明,在保障機體重要器官得到基本的血流灌注基礎時,可以不用積極盲目地對患者進行補液,限制性液體復蘇方案對改善患者內環境的紊亂具有非常重要的作用,但當前的研究較少[18-19]。
本研究結果顯示,在復蘇2 h后,限制組患者PaO2水平高于傳統組患者,而BL和PaCO2則低于傳統組患者(P<0.05);和復蘇前比較,兩組患者的PaO2、PaCO2水平均降低,而BL水平則升高(P<0.05)。提示限制性液體復蘇可以有效改善患者血氣指標。在復蘇2 h后,限制組患者TT、PT、APTT水平低于傳統組患者(P<0.05);和復蘇前比較,兩組患者的TT、PT、APTT水平均升高(P<0.05)。進而提示限制性液體復蘇治療可以有效改善患者的凝血功能,對于降低出血具有非常重要的意義。兩組患者在肺部感染方面,差異無統計學意義(P>0.05);而在DIC、MODS、ARDS方面,限制組發生率低于傳統組(P<0.05),并發癥發生率更低可能主要與限制性液體復蘇時的輸血量、補液量及出血量少有關,其降低了對凝血和血管收縮功能的影響。限制組的搶救成功率(89.09%)高于傳統組(74.55%),差異有統計學意義(P<0.05)。
綜上所述,在 THS患者的搶救治療中,運用限制性液體復蘇可以有效地改善患者血氣指標和凝血功能,并降低患者并發癥發生率,提升搶救治療的效果,改善患者預后。

