“逆轉”腸癌的黑科技
受訪專家
姚宏偉

主任醫師、副教授,首都醫科大學附屬北京友誼醫院普外分中心胃腸外科主任。兼任中華醫學會外科學分會結直腸外科學組委員、中華外科青年醫師學術研究社結直腸外科研究組副組長、中華消化外科“菁英薈”結直腸外科學組組長、中國醫師協會外科醫師分會MDT專業委員會青年委員會副主任委員、中國醫師協會肛腸醫師分會轉移腫瘤專業委員會常務委員等。
擅長胃癌、結腸癌、直腸癌的腹腔鏡微創外科手術,直腸癌的影像/病理診斷、個體化手術治療及綜合治療,結直腸肝轉移的手術及綜合治療,低位及超低位直腸癌的保肛手術,腸梗阻的導管治療以及微創手術治療。
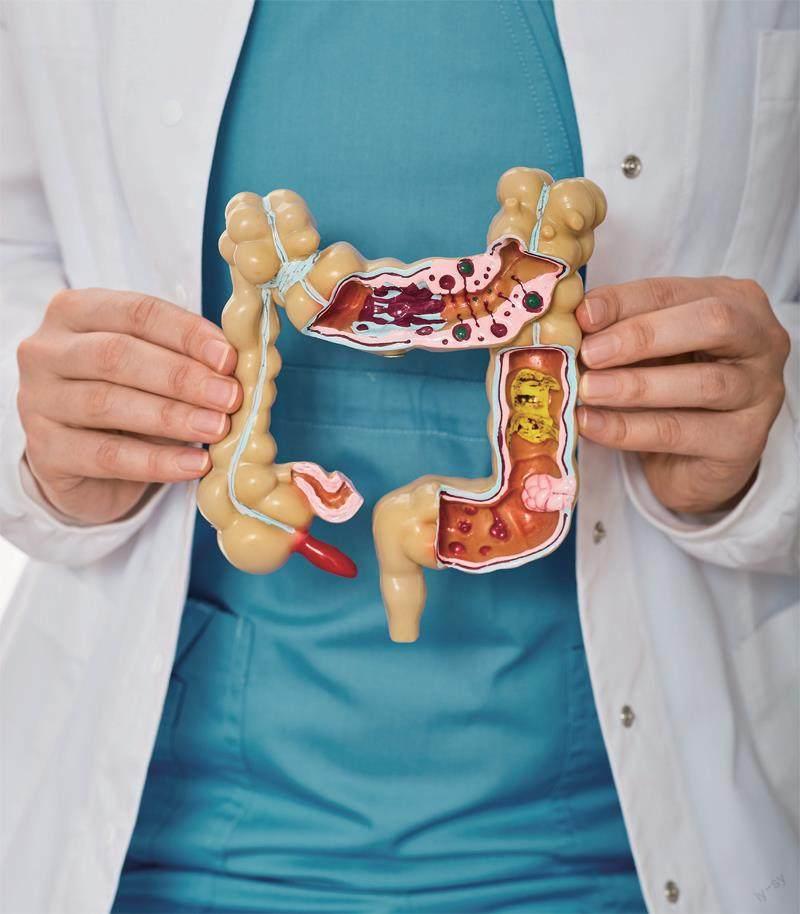
讓人難以抉擇的腸道手術
相信大家都知道,如果腸道的中間段發生了癌變,可以通過手術切除癌變的腸段,然后將剩下的兩端腸道縫合起來。而如果是腸道的尾部,即直腸發生了癌變,為了徹底去除癌細胞,防止復發,手術中需要將直腸下面連著的肛門一起切掉。術后,醫生再給失去了肛門的患者造瘺,讓患者從造瘺口將糞便排在糞袋中。可想而知,這樣一來,患者的生活質量將大大下降。在臨床中,面對后面這類患者,醫生既想保住患者的生命,又不想對患者的生活質量造成太大的影響,時常陷入兩難。
來自首都醫科大學附屬北京友誼醫院的姚主任向我們介紹,直腸有著“短、窄、擠、多”的特點,是腸道中最危險的15厘米。“短”指的是腸道的總長度有5米左右,而直腸的長度僅10~15厘米,如果長了腫瘤,可能需要全部切除。關于“窄”,姚主任解釋,骨盆像一個漏斗一樣,肛門就位于這個漏斗的漏嘴,直腸也就在這個漏斗的最窄部分,限制了手術中的操作空間,增加了手術的難度。“擠”則是因為直腸位于骨盆的最下方,周圍有負責排尿的膀胱、女性的子宮和卵巢、男性的前列腺和精囊腺等,此外由于脂肪的存在,肥胖的患者的這一部分會更加擁擠,做手術很容易傷及其他器官的功能。而“多”指的是發病率高,直腸癌的發病率在大腸癌中占50%以上。

68歲的張叔叔向我們講述了他的親身經歷。張叔叔在2004年因為尿血去醫院就診,發現自己患上了輸尿管癌,切除了左側的輸尿管和腎臟,術后工作生活恢復如常。可是好景不長,在2006年8月,張叔叔又發現自己患上了結腸癌,累及降結腸,因此他接受了手術,切除了病變的腸管并予以吻合。而張叔叔第三次患癌就發生在2022年2月,腸鏡檢查中查出張叔叔患上了直腸癌。由于病變位置十分接近肛門,張叔叔也面臨著“保肛還是保命”這一選擇。
哪種便便是腸癌的表現
其實在確診第三次患癌之前,張叔叔也發現了一些征兆。例如在今年2月,張叔叔基本上每天要上10多次廁所,有時有便意卻排不出。可他一直將這些癥狀誤以為是腸炎的表現,也因為怕疼而一直沒有進行腸鏡檢查,才遲遲沒有發現自己已經患上了直腸癌。

姚主任介紹,其實通過觀察糞便的性狀也能發現直腸癌的蛛絲馬跡。日常生活中,很多人都認為便后出現鮮血就不用太擔心,一般是痔瘡產生的,而深色的黑便才可能是腸癌的信號,其實不然。姚主任介紹道,痔瘡的確是流鮮血便的重要原因之一,因為它就是一種血管發生病變、增生彎曲的疾病。但是有血管發生病變的疾病遠不止痔瘡一種,腫瘤就是其中之一。血的顏色越鮮紅,往往提示著腫瘤越靠近肛門。因此,姚主任總結,直腸癌導致的糞便帶血偏鮮紅或稍暗的暗紅色,而大腸部位的出血由于在腸道內時間較長,發生氧化,則最終成為黑便。關于痔瘡和直腸癌的辨別,姚主任解釋道,由于痔瘡就位于肛門口處,因此其導致的便血的顏色會更加鮮紅。此外,雖然二者的出血都可能是噴射狀的,但如果是直腸癌導致的噴射狀便血,則提示腫瘤可能離肛門更近。姚主任還補充,請專業的醫生進行指診檢查也能有效地分辨是痔瘡還是直腸癌。
除此之外,姚主任還介紹了其他性狀的糞便提示的問題。較細的便便往往提示排便的部位有先天性因素或創傷、腫瘤等原因導致的狹窄,從而將糞便塑形成較細的形狀。而糞便帶上了黏液或排出了膿液往往提示有炎癥反應,有些腫瘤患者如果發生了腫瘤壞死組織的脫落,也可能有黏液便的表現。
直腸癌便秘竟然也分真假
除了通過糞便的性狀發現直腸癌的蛛絲馬跡,姚主任還介紹了其他發現直腸癌信號的方法。姚主任講述,當直腸的某一段出現了腫瘤,導致了腸道局部的狹窄,因此導致大便排出困難,在腸道內停留較長時間,水分被吸干,也表現為排便干硬,這其實是“假便秘”。這種情況下,患者往往感到腹脹、常有便意卻排不出,這是因為身體誤把腫瘤當作便便,才發出了錯誤的信號。而當直腸癌的腫瘤增大至一定程度,導致局部出現了不全性腸梗阻時,就出現了真正的便秘。
姚主任還介紹了一些分辨老年人的常見便秘和直腸癌便秘的方法。直腸癌導致的便秘多數會有直腸、排便相關的癥狀,例如去衛生間的次數多卻排不出。而真正的便秘一般不便血,直腸癌便血則非常普遍。
三個“逆轉”腸癌的黑科技
姚醫生介紹,腫瘤在早期都不易被察覺,一旦被發現往往已經到了中晚期。腸鏡是廣為人知的一種發現直腸癌的手段,但是,很多人都因為聽說做腸鏡檢查很痛苦而不敢去做,這也讓不少患者錯失了盡早發現腸道病變的時機。姚主任帶來了一個“腸癌篩查黑科技”,它甚至可以比腸鏡更早發現腸癌風險,此外還有兩個“逆轉”結直腸癌的醫學黑科技。關于“腸癌篩查黑科技”,姚主任介紹道,篩查即是在患者沒有任何癥狀時、可以用于正常人的檢查方法,而這項黑科技無創、非侵入性,簡單易行,十分方便。
1.糞便基因檢測
姚主任的同事高醫生帶來了一個小管子,正是這個腸癌黑科技。這個管子是用來收集糞便的,之后再去檢測糞便中的遺傳物質,更早期地檢測腸癌,即“糞便基因檢測”。我們可以在家中用管子留好糞便,再帶到醫院進行檢測,十分方便。

相信不少人都知道抽血可以做基因檢測,可為什么糞便也能用來做基因檢測呢?高醫生解釋道,當糞便經過腫瘤區域時,會與腫瘤產生摩擦,腫瘤上的一些細胞就會脫落下來,與糞便混合在一起,這部分細胞的遺傳信息就會被檢測到。如果這些細胞是異常的,則會有一些信號,可以被提前檢測到。這種檢查甚至可以在癌前病變時檢測到異常,可以替代腸鏡作為一種篩檢方法,但因為它畢竟是從基因水平進行檢測,無法代替腸鏡這種直觀的影像。
姚主任建議,對于有癌癥家族史的人群,可以進行糞便基因檢測,如果檢測結果發現異常,則應當進行腸鏡檢查。對于以前在腸鏡檢查中發現息肉的患者,糞便基因檢測可以作為腸鏡前的篩查,如果篩查結果為陽性,往往提示著息肉有復發,或者已經到了早期癌或者癌癥階段。此外,糞便基因檢測還可以作為腸癌患者術后檢測的工具。姚主任還補充,糞便基因檢測的綜合費用與腸鏡相當,而且在醫保范圍內。
2.腫瘤免疫治療
第二個黑科技可以“逆轉”腸癌。高醫生介紹,這種黑科技就是“腫瘤免疫治療”。正常人體內的免疫系統可以識別腫瘤細胞并殺滅它,而在一些老年人或免疫系統有問題的患者體內,腫瘤細胞會分泌特殊的物質,逃避人體的免疫識別,不停地復制繁殖,形成腫瘤。而免疫治療的主要原理就是通過藥物激活已經被抑制的免疫功能,增強人體抗腫瘤的免疫功能,這樣免疫系統就能殺死腫瘤,而且免疫治療給身體帶來的副作用遠小于放療和化療。
下面這張圖就來自姚主任的患者,她在經過腫瘤免疫治療后,腫瘤一點點消失了。
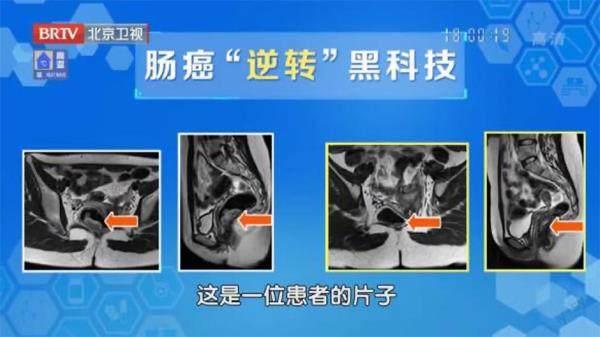
但是具體的治療方案還須謹遵醫囑,也不是所有患者都適用這種治療方式。姚醫生說,只有患遺傳性的大腸癌并且具有免疫缺陷的患者才可能從腫瘤免疫治療中獲益,而這類患者在大腸癌中約占5%。前文提到的張叔叔就屬于這5%,他已經進行了一次免疫治療,據他所說,免疫治療基本沒有不適,也感覺排便狀態在變好,便血便秘的問題都消失了。

3.自然孔道手術
但是對于不適用于免疫治療的人群就沒有辦法了嗎?其實不然。姚主任還帶來了第三個黑科技,它就是被稱為“自然孔道”的手術黑科技。人體有許多孔道,比如鼻孔、耳朵孔、口腔、肛門、尿道等,如果從這些地方進入體內進行手術,創傷將會比微創手術還要小。根據這個思路,醫生會通過肛門將內窺鏡伸入患者體內再進行手術,不僅創傷小,而且更加精準,給患者盡可能保留更多的直腸,更可能保住肛門,保證患者的生活質量。
(編輯? ? 姚宇澄)

