高危型HPV DNA 檢測在宮頸病變篩查和宮頸癌預防中的價值
朱韶英
張家港市中醫院檢驗科,江蘇張家港 215600
宮頸癌是一種比較常見的婦科惡性腫瘤, 早期癥狀并不明顯, 發展至晚期就會出現陰道出血等表現[1]。 現今,宮頸癌尚無治愈方法,但盡早確診病情,及時給予有效治療,就可以取得顯著的療效,延長患者生存年限。基于此種情況,建議女性每年接受宮頸病變篩查,以此提高宮頸癌檢出率,做好宮頸癌預防工作。經相關調查表明,宮頸癌是因高危型人乳頭狀瘤病毒(HPV)感染引起,通過對高危型HPV 的篩查,能夠有效對宮頸癌前病變進行判斷,以此制定合理、科學的防治措施[2]。 在臨床中,尚無法對高危型HPV DNA 予以細胞培養,加之生殖道感染患者血清中高危型HPV DNA 顯示不明顯,所以,應積極探索有效的直接檢測高危型HPV DNA 的方法[3]。基于此,該文以2019 年1 月—2021 年9 月在該院進行HPV DNA 檢測的疑似宮頸病變患者61 例為研究對象,對高危型HPV DNA 檢測價值進行探討。 現報道如下。
1 對象與方法
1.1 研究對象
選取在該院進行HPV DNA 檢測的疑似宮頸病變患者61 例為研究對象,納入標準:①均為已婚女性;②溝通能力良好,無意識障礙;③因陰道不規則出血、陰道分泌物異常、常規體檢到醫院檢查。 排除標準:①伴有其他生殖系統病變者;②伴有精神疾病或者智力障礙者;③妊娠期或者哺乳期女性;④臨床資料缺失者。
患者年齡30~62 歲,平均(49.57±3.58)歲。
1.2 方法
采用第二代雜交捕獲 (HCⅡ) 技術予以HPV DNA 檢測,在檢查前,叮囑患者禁止性生活24 h,3 d 內無陰道沖洗,且不使用陰道內藥物,于非經期進行檢查。在進行檢查時,由專業醫師按照操作流程執行,用窺陰器暴露宮頸,向宮頸管中置入宮頸刷,深度約2 cm,保持宮頸刷盡可能與宮頸外口靠近,順時針旋轉3 圈,取出后保存在試管中。利用全長探針和DNA 分子雜交,通過捕獲抗體,放大信號,分析高危型HPV DNA。
陰道鏡檢查:采用電子陰道鏡對患者進行檢查,取患者膀胱截石位,應用擴陰器進行擴陰,用醋酸棉球濕敷宮頸30 s, 陰道鏡下醋白上皮區碘染宮頸不著色或者著色比較淺,判定為碘試驗陽性或者可疑。
1.3 觀察指標
統計分析篩查HPV 陽性率以及宮頸病變篩查約登指數、陽性預測值、陰性預測值。 ①陽性診斷標準[4]:HPV DNA≥1.0 pg/mL,以病理診斷結果為準。②疾病診斷種類:宮頸低度病變(CINⅠ)、宮頸中度病變(CINⅡ)、宮頸高度病變(CINⅢ)、宮頸浸潤癌。③約登指數[5]:也稱正確指數,是評價篩查試驗真實性的方法,就是敏感度與特異度之和減去1。 約登指數越大,篩查結果真實性越好。
1.4 統計方法
采用SPSS 24.0 統計學軟件進行數據分析,計數資料采用[n(%)]表示,組間比較采用χ2檢驗,P<0.05 為差異有統計學意義。
2 結果
2.1 一般情況
61 例患者中,疑似CINⅠ者16 例,占有比率為26.23%;疑似CINⅡ者10 例,占有比率為16.39%;疑似CINⅢ者20 例,占有比率為32.79%;疑似宮頸浸潤癌者15 例,占有比率為24.59%。 病理診斷確診CINⅠ者12 例, 占有比率為19.67%;CINⅡ者5 例,占有比率為8.20%;CINⅢ者15 例, 占有比率為24.59%;宮頸浸潤癌者11 例,占有比率為18.03%。其余患者無病變。
2.2 HPV DNA 檢測與陰道鏡檢查結果對比
HPV DNA 檢測HPV 陽性率為80.33%(49/61),陰道鏡檢查病變率為54.10%(33/61),差異有統計學意義(χ2=10.872,P<0.05)。
2.3 HPV DNA 檢測結果
CINⅠ、CINⅡ、CINⅢ、 宮頸浸潤癌篩查約登指數分別為50.00%、60.00%、53.33%、65.90%,Kappa值分別為0.408、0.539、0.551、0.704, 陽性預測值分別為90.00%、80.00%、91.67%、90.90%, 陰性預測值分別為50.00%、80.00%、50.00%、75.00%,見表1。
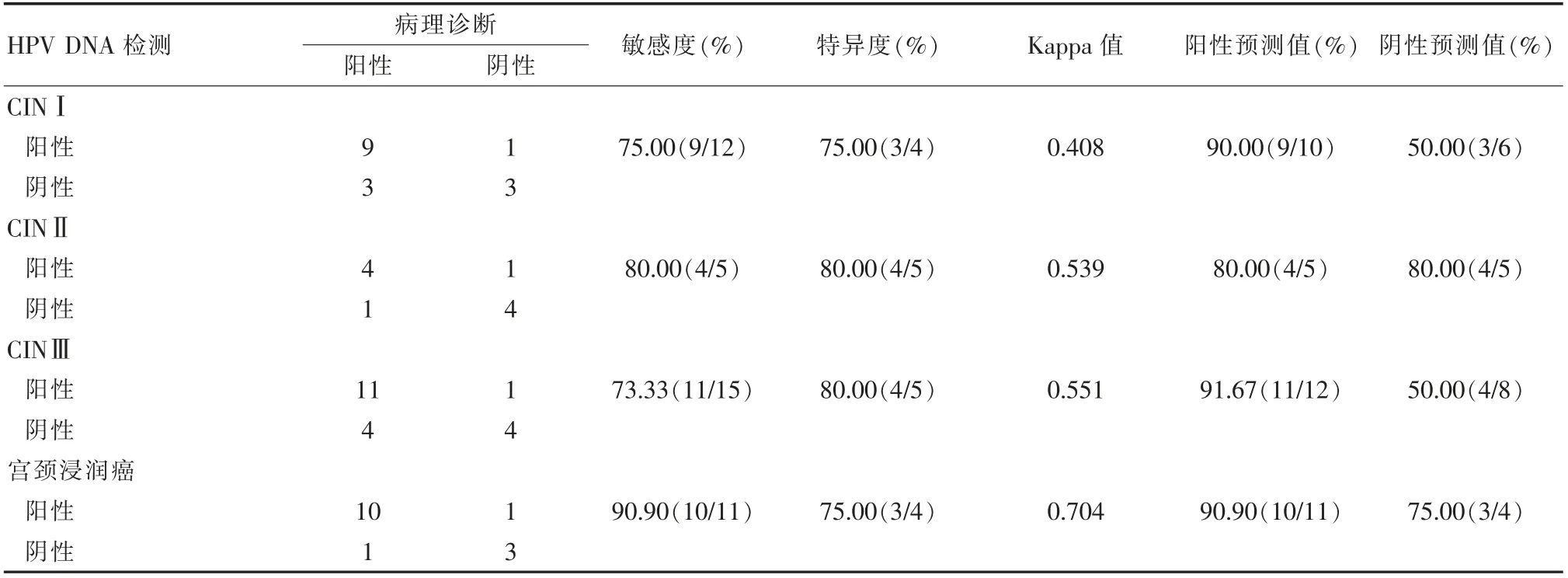
表1 HPV DNA 檢測結果
3 討論
宮頸癌的發病原因主要為HPV 感染,盡早發現高危型HPV 感染是診斷宮頸癌前病變的重要方法,對預防宮頸癌的發生有著十分積極的作用[6-7]。經臨床調查表明,宮頸癌的發生是一個比較緩慢的過程,多數患者均存在高危型HPV 持續感染。 對于癌前病變患者來說,一般需要8~12 年才可以進展為浸潤癌[8-9]。由此可以看出,盡早診斷CIN,可及時預防宮頸癌,最大限度地確保患者生命健康。
經臨床調查表明,HPV 分型非常多, 屬于嗜上皮性病毒群,現知生殖道高危型HPV 感染類型共有35 種,而我國易感染類型有19 種,與宮頸癌前病變與宮頸癌關系十分密切[10-11]。 高危型HPV DNA 檢測作為一種初篩方法, 在宮頸病變特別是宮頸癌診斷中應用價值非常高[12-13]。 對于此種檢測方法來說,可單獨用于宮頸病變篩查, 也可以聯合細胞學檢查使用,從而進一步提高檢出率與準確率。 與此同時,應用高危型HPV DNA 檢測, 能夠有效預測患者宮頸病變風險,以此確定下一次篩查時間[14-15]。 針對宮頸高度病變風險患者來說,還能夠進行持續檢查,以此及時確診患者病情[16]。 與陰道鏡病理檢查、細胞學檢查相比,高危型HPV DNA 檢測的診斷準確性更高,其作用機制就是利用化學發光法增強捕獲的抗體信號,分解雙鏈DNA,轉變為可參與雜交反應的核苷酸單鏈DNA,之后由單鏈DNA 與RNA 探針合成RNA DNA 雜合體, 在捕獲靶向DNA 與特異高危型HPV RNA 探針,與堿性磷酸酶交聯,使酶底物發光,確定堿性磷酸酶水平, 以此測定高危型HPV DNA 負荷量,作為相應診斷[17-18]。 該文研究顯示,HPV DNA 檢測HPV 陽性率為80.33%, 陰道鏡檢查病變率為54.10%,差異有統計學意義(P<0.05);CINⅠ、CINⅡ、CINⅢ、 宮頸浸潤癌篩查約登指數分別為50.00%、60.00%、53.33%、65.90%,Kappa 值分別為0.408、0.539、0.551、0.704, 陽性預測值分別為90.00%、80.00%、91.67%、90.90%,陰性預測值分別為50.00%、80.00%、50.00%、75.00%。 此結果與有關文獻[19-20]的研究報道非常相似, 具體數據如下:HPVDNA 檢測HPV 陽性率為86.74%,陰道鏡檢查病變率為51.97%,差異有統計學意義(P<0.05);CINⅠ、CINⅡ、CINⅢ、宮頸浸潤癌篩查約登指數分別為43.29%、53.70%、57.02%、72.17%,Kappa 值分別為0.419、0.550、0.562、0.715,陽性預測值分別為80.42%、83.49%、84.09%、80.70%,陰性預測值分別為60.87%、71.43%、72.22%、90.91%。
綜上所述, 在宮頸病變篩查中,HPV DNA 檢測的真實性、預測性、可靠性比較高,可聯合其他技術診斷宮頸病變,從而對宮頸癌予以及時、有效的診斷與防治,具有極高的臨床應用價值。 當然,在實際檢測中,如果濫用HPV DNA 檢測,不僅會因為錯誤診斷導致患者情緒不佳,出現焦慮、恐慌等負面情緒,增大患者心理壓力,還會增加額外開支,產生過度治療,增大患者經濟壓力。 除此之外,錯誤的診斷結果會導致忽視不計或者僅有輕微病變的患者被診斷為高危期,使得患者非常容易出現心理障礙。 所以,為了避免不必要的不良影響,建議聯合細胞學檢查、陰道鏡檢查等方式使用,以此有效診斷宮頸病變情況,為宮頸癌的預防提供參考依據。

