常規實驗室檢查對兒童社區獲得性肺炎程度評估的價值
刁 敏,史瑞明,張 敏
(1.西安交通大學第一附屬醫院兒科,陜西 西安 710061;2.咸陽市第一人民醫院兒科,陜西 咸陽 712000)
兒童社區獲得性肺炎(community acquired pneumonia,CAP)發病率及死亡率均較高,且重癥肺炎可造成如支氣管擴張、肺纖維化及閉塞性支氣管炎等后遺癥,其可對患兒生活質量造成嚴重的危害。本研究擬通過常規實驗室檢查,包括血常規、血清炎癥因子及乳酸脫氫酶等指標,探討其對判斷和評估患兒病情嚴重程度的臨床價值,從而為CAP的早期診斷及合理治療提供參考。
1 資料與方法
1.1 數據來源
選取2018年10月1日至2019年3月31日于西安交通大學第一附屬醫院住院治療的590例CAP患兒為研究對象。納入標準:①符合有關CAP的診斷標準[1];②年齡為28天~14歲;③性別不限。排除標準:①有免疫缺陷病、長期使用免疫抑制劑;②有營養不良、先天性心臟病等基礎病;③病程中院前使用過糖皮質激素;④支氣管發育畸形。
根據中華醫學會2013版《兒童社區獲得性肺炎管理指南》中的標準,將患兒分為輕癥肺炎組399例和重癥肺炎組191例。本研究已由我院醫院倫理委員會審核通過,所有患兒家屬均簽署知情同意書。
1.2 方法
所有患兒分別于住院后24小時內一次性采集空腹靜脈血6mL,送本院臨床檢驗科進行血常規、血清炎癥因子C-反應蛋白(CRP)、血清降鈣素原(PCT)、血沉(ESR)及乳酸脫氫酶(LDH)指標檢測。檢測方法:對CRP采用免疫透射比濁法,對降鈣素原采用定量固相免疫測定法,對ESR采用魏氏法,對LDH采用速率法。
1.3 統計學方法
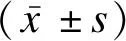
2 結果
2.1 兩組基本特征的比較
在590例CAP患兒中,輕癥肺炎組有399例(67.63%),男性245例(61.40%),女性154例(38.60%);重癥肺炎組191例(32.37%),男性103例(53.93%),女性88例(46.07%),兩組性別分布比較差異無統計學意義(t=2.985,P=0.090)。
在輕癥肺炎組中,28天~1歲67例(16.79%),>1~3歲140例(35.09%),>3~7歲169例(42.36%),>7~14歲23例(8.27%);在重癥肺炎組中,28天~1歲58例(30.37%),>1~3歲68例(35.60%),>3~7歲57例(29.84%),>7~14歲8例(4.19%),兩組年齡分布差異有統計學意義(χ2=17.134,P=0.001)。
2.2 兩組血常規常用指標的比較
兩組患兒的嗜酸性粒細胞百分比(E%)、中性粒細胞百分比(N%)、淋巴細胞百分比(L%)、平均紅細胞體積(MCV)、平均血紅蛋白濃度(MCHC)、平均血紅蛋白量(MCH)水平比較,差異均無統計學意義(P>0.05);輕癥肺炎組的WBC和PLT均顯著低于重癥肺炎組,差異均有統計學意義(P<0.05),見表1。
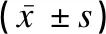
表1 輕癥肺炎組與重癥肺炎組血常規常用指標的比較Table 1 Comparison of common routine blood indexes of the children between the mild CAP group and the severe CAP
2.3 兩組CRP、PCT、ESR及LDH的比較
輕癥肺炎組患兒的CRP、PCT、ESR及LDH均顯著低于重癥肺炎組,差異均有統計學意義(P<0.05),見表2。
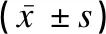
表2 輕癥肺炎組與重癥肺炎組CRP、PCT、ESR及LDH的比較Table 2 Comparison of serum levels of CRP,PCT and LDH of the children between the mild CAP group and the severe CAP
2.4 各有關指標對CAP嚴重程度的預測價值
經ROC曲線分析顯示,CRP和PCT對CAP嚴重程度的預測價值明顯優于PLT、ESR及LDH,差異均有統計學意義(P<0.05),見圖1、表3。

表3 各有關指標ROC的曲線下參數Table 3 Parameters under ROC curve of all relevant indexes
3 討論
CAP是感染性疾病中主要的致死原因。我國每年約有600萬肺炎患者[2],其中重癥肺炎占10%,且其病死率為5.7%。在7歲以下兒童中,肺炎為常見的死亡原因。本研究中,患兒的年齡以7歲以下居多,可能是這些患兒正處于快速生長發育中,其機體免疫功能尚未完善,病原體入侵呼吸道后,未得到及時治療而影響預后。
3.1 WBC和PLT與CAP嚴重程度的關系
本研究顯示,重癥肺炎組的WBC和PLT均顯著高于輕癥肺炎組(P<0.05);WBC的靈敏度為80.10%,特異度為20.60%,AUC僅為0.523,這些說明WBC的靈敏度和特異度均不高,WBC在CAP嚴重程度的評估中具有一定的參考作用,但不能作為唯一的早期診斷鑒別重癥肺炎的指標。有研究表明,WBC易受各類因素的反應性影響,當機體疲勞、發生嘔吐、應激狀態、圍生期窒息、顱內出血時,其可出現改變[3]。另有研究指出,重癥肺炎患者多存在凝血障礙[4]。患兒因低氧、炎癥介質及各類病原微生物等損傷血管內皮細胞,從而啟動凝血系統,促進血小板聚集,使血液處于高凝狀態,明顯增加了血小板的消耗量,導致骨髓代償性生成血小板數量增加[5]。還有研究表明,重癥肺炎時,由于支氣管、肺泡炎癥引起通氣換氣功能障礙,導致缺氧和二氧化碳潴留,引起低氧血癥和高碳酸血癥,Ca2+內流增加,紅細胞和血小板更易凝集[6]。
3.2 CRP和PCT及ESR與CAP嚴重程度的關系
本研究顯示,重癥肺炎組的CRP、PCT及ESR均顯著高于輕癥肺炎組(P<0.05)。CRP可反映機體的感染狀態及組織損傷程度。Pasternak等[7]的研究發現,在嬰兒的感染性疾病中,CRP濃度>30mg/L與嬰兒病死率密切相關,提示CRP在一定程度上可以預測嬰兒感染性疾病的預后,且動態監測CRP變化可對早期治療效果有很好的預測價值。有研究表明,PCT可較為準確地判斷肺炎的病情嚴重程度[8]。也有研究認為,重癥肺炎患兒的血清PCT水平升高,且與病情嚴重程度呈正相關,表明血清PCT可作為評估肺炎嚴重程度的指標[9]。當機體合并感染時,ESR會加快[10]。ESR是用來判斷感染嚴重程度的炎性指標之一。張慧等[11]研究表明,肺炎支原體感染患兒組的ESR明顯高于健康對照組,且ESR與臨床肺部感染評分正相關,提示ESR不僅能反映患兒的疾病嚴重程度,且可用于評估預后。本研究的ROC曲線分析顯示,CRP的AUC為0.738,取最佳截斷值時預測兒童CAP嚴重程度的特異度為68.20%,靈敏度為93.70%,約登指數為0.619;PCT的AUC為0.744,取最佳截斷值時預測兒童CAP嚴重程度的特異度為46.10%,靈敏度為90.10%,約登指數為0.362。CRP和PCT對兒童CAP嚴重程度的預測價值優于PLT、LDH及ESR,差異均有統計學意義(P<0.05),提示CRP和PCT的檢測有助于早期識別兒童CAP的嚴重程度,及時采取合理的治療方案,對改善患兒的預后、降低重癥肺炎的死亡率具有重要意義。
3.3 LDH與CAP嚴重程度的關系
有研究認為,LDH水平與肺炎的嚴重程度相關,其原因可能為:當炎癥刺激組織細胞后,在糖酵解過程中,由于缺乏LDH,致乳酸蓄積,進一步加重組織細胞的損害,嚴重者甚至出現器官功能障礙[12]。因此,可通過檢測LDH水平來預測機體的炎癥損傷程度[13]。本研究顯示,重癥肺炎組的LDH水平顯著高于輕癥肺炎組(P<0.05),提示重癥肺炎組患兒肺組織損傷程度較重。因此認為LDH可用于判斷兒童CAP的嚴重程度。
綜上,WBC、PLT、CRP、PCT、ESR及LDH均可作為兒童CAP的早期預警指標,為患兒得到及時診治提供參考。

