兩種術式治療老年股骨轉子間骨折的療效比較
李榮西,劉明遠,劉延群,龐昀琦,張秀杰
股骨轉子間骨折對老年患者危害性極大,傷后病死率較高,目前主流觀點為早期積極手術以快速恢復髖關節功能,從而降低病死率和并發癥發生率[1]。2017年12月~2020年3月,我科采用股骨近端鈦絲固定、人工股骨頭置換術和亞洲型股骨近端防旋髓內釘(APFNA)固定術治療62例老年股骨轉子間骨折患者,本研究比較兩種術式的療效,報道如下。
1 材料與方法
1.1 病例資料納入標準:① 年齡≥70歲;② 新鮮閉合骨折(骨折時間2周內)。排除標準:① 骨折前患髖關節有功能障礙或患肢畸形;② 病理性骨折;③ 有嚴重基礎疾病,無法耐受手術或有明確手術禁忌證。本研究納入62例,按照術式不同將患者分為置換組(采用股骨近端鈦絲固定、人工股骨頭置換術治療,26例)和APFNA組(采用APFNA固定術治療,36例)。① 置換組:男5例,女21例,年齡71~102歲。左側10例,右側16例。改良Evans-Jensen分型:Ⅲ型13例,Ⅳ型10例,Ⅴ型3例。合并癥(高血壓病、冠心病、糖尿病、骨質疏松癥、陳舊性腦梗死、慢性肺部疾病、腦萎縮)情況:無合并癥3例,1種合并癥6例,2種合并癥7例,3種及以上合并癥10例。傷后至手術時間:≤3 d者9例,4~7 d者11例,8~11 d者6例。② APFNA組:男13例,女23例,年齡70~93歲。左側20例,右側16例。改良Evans-Jensen分型:Ⅲ型18例,Ⅳ型12例,Ⅴ型6例。合并癥(高血壓病、冠心病、糖尿病、骨質疏松癥、陳舊性腦梗死、慢性肺部疾病、腦萎縮)情況:無合并癥5例,1種合并癥12例,2種合并癥6例,3種及以上合并癥13例。傷后至手術時間:≤3 d者16例,4~7 d者14例,8~11 d者6例。兩組術前一般資料比較差異無統計學意義(P>0.05)。
1.2 手術方法腰麻或靜脈復合麻醉。① 置換組:患者健側臥位。髖關節外側做長8~12 cm的切口,切開闊筋膜,并將闊筋膜張肌拉向前側,臀大肌拉向后側,顯露臀中肌和股外側肌,自大轉子切斷臀中肌前方部分止點,注意保留臀中肌腱袖,沿大轉子前部切斷臀小肌止點及髂股韌帶,同時切開關節囊,稍微屈曲、外旋患肢可更好地顯露股骨頸和轉子部,直視下牽引復位成功后,在小轉子上方約1.5 cm處截斷股骨頸,取出股骨頭,清理髖臼內殘留的股骨頭韌帶,將股骨距和小轉子復位后,用雙股鈦絲捆扎牢固后,再用髓腔銼逐步銼磨股骨髓腔,然后打入合適型號的生物型或骨水泥型股骨加長柄假體,并安裝匹配的雙動股骨頭,復位后檢查關節活動良好,無脫位。如骨折粉碎嚴重,尤其是股骨距及小轉子粉碎,可先擴髓后放置合適髓腔銼,再用鈦絲捆扎或配合鈦克氏針行張力帶固定,然后取出髓腔銼,打入合適型號的股骨假體。徹底沖洗后,縫合關節囊、內旋肌群止點和臀中肌,逐層關閉切口。② APFNA組:患者平臥位,患側整體墊高。行手法牽引復位,牽引時患肢稍外展、外旋,在持續牽引下順勢內旋、內收患肢,并牽引固定于中立位或略內旋位。C臂機透視髖關節正、側位證實骨折復位滿意后,在股骨大轉子頂端向上做5 cm切口,切開闊筋膜,用手指鈍性分離,觸及大轉子頂端,大轉子頂點略靠內開口,并置入導絲。C臂機透視確認導絲位于股骨髓腔內,順導絲擴大開口及近端髓腔,置入合適直徑和長度的APFNA主釘,透視下打入股骨頸導針,確定導針正位位于股骨頸中心或略靠下,側位位于股骨頭中心,沿導針打入適配長度的防旋刀片,在防旋刀片頂點距股骨頭軟骨下0.5~1.0 cm處鎖緊,髓內釘遠端安裝鎖釘。徹底沖洗后逐層關閉切口。
1.3 術后處理預防性應用抗生素及抗凝藥物。① 置換組:麻醉復蘇后即開始指導患者患肢踝泵運動及股四頭肌等長收縮功能鍛煉;術后1~2 d進行患肢踝泵運動、股四頭肌等長收縮以及屈髖、屈膝練習,可逐漸坐起,屈髖角度應<45°;術后3~5 d鼓勵患者扶拐或在助行器輔助下進行下床功能鍛煉,屈髖角度應<60°;術后2周手術切口愈合后,屈髖可達90°;術后4~8周患者根據康復情況可逐步棄拐或助行器,但要避免屈髖角度>90°,避免髖關節極度外旋及極度內旋,避免髖關節脫位。② APFNA組:術后1~2 d開始指導患者在床上行患肢足部運動、踝泵運動、股四頭肌等長收縮及臀肌收縮功能鍛煉;術后3~4 d指導患者行屈髖、屈膝練習;術后5~7 d鼓勵患者扶拐行患肢不負重功能鍛煉;術后6~8周攝X線片復查骨折愈合情況,有骨痂形成及內側骨折線模糊者開始患肢部分負重行走,若骨痂量較少可適當延遲部分負重時間;術后12周后根據骨折愈合情況患者棄拐完全負重行走或適當延期棄拐時間。
1.4 觀察指標及療效評價① 手術時間,術中出血量,術后下床時間,骨折復位及愈合情況。② 采用疼痛VAS評分評價疼痛情況。③ 采用Harris評分評價髖關節功能恢復情況。
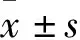
2 結果
患者均順利完成手術。置換組1例發生股骨頭假體脫位,APFNA組1例出現髓內釘主釘斷裂,剔除此2例后,其余60例均獲得隨訪,時間12~18個月。
2.1 兩組骨折復位及愈合情況比較① 置換組:術后股骨大、小轉子骨折均復位良好,股骨假體前傾角度12°~15°。1例因活動不當于術后第4周發生股骨頭假體脫位,行二次翻修術治療。25例術后3個月X線片均顯示股骨假體無松動及下沉。② APFNA組:20例骨折對位對線良好,達到解剖復位;16例內側壁碎裂,小轉子未能完全復位,但無明顯髖內翻及髖外翻等情況,達到功能復位。1例術后6個月發生髓內釘主釘斷裂,患者拒絕再次手術治療。35例術后3個月X線片顯示:25例有明顯骨痂形成,骨痂密度高,骨折線模糊,骨折間隙較術后明顯縮小,10例有稀疏骨痂形成,骨痂密度低,骨折線仍清晰可見,骨折間隙較術后稍有縮小;術后12個月X線片顯示骨折均愈合良好。末次隨訪時置換組5例、APFNA組7例需扶拐輔助行走,其余48例均能完全負重行走。
2.2 兩組手術情況及臨床療效比較見表1。手術時間、術中出血量APFNA組明顯短(少)于置換組(P<0.05);術后下床時間及術后1、3個月的Harris評分置換組優于APFNA組(P<0.05);術后1周疼痛VAS評分及術后6、12個月的Harris評分兩組比較差異均無統計學意義(P>0.05)。
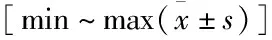
表1 兩組手術情況及臨床療效比較
2.3 兩組典型病例見圖1~6。

圖1 患者,男,77歲,右側股骨轉子間骨折,采用股骨近端鈦絲固定、人工股骨頭置換術治療 A.術前X線片,顯示右側股骨轉子間骨折;B.術后3 d X線片,顯示骨折復位及假體位置良好;C.術后1個月X線片,顯示鈦絲部分斷裂,但股骨假體位置良好,無松動及下沉;D.術后3個月X線片,顯示骨折無移位,股骨假體位置良好,無松動及下沉;E.術后6個月X線片,顯示股骨假體位置良好,無松動及下沉 圖2 患者,女,87歲,左側股骨轉子間骨折,采用股骨近端鈦絲固定、人工股骨頭置換術治療 A.術前X線片,顯示左側股骨轉子間骨折;B.術后3 d X線片,顯示骨折復位及假體位置良好;C.術后1個月X線片,顯示骨折復位及股骨假體位置良好,無松動及下沉;D.術后3個月X線片,顯示假體位置良好,無松動及下沉 圖3 患者,女,82歲,右側股骨轉子間骨折,采用股骨近端鈦絲固定、人工股骨頭置換術治療 A.術前X線片,顯示右側股骨轉子間骨折;B.術后3 d X線片,顯示骨折復位及假體位置良好;C.術后15 d X線片,顯示骨折復位及假體位置良好,無松動及下沉;D.術后6個月X線片,顯示假體位置良好,無松動及下沉

圖4 患者,女,84歲,右側股骨轉子間骨折,采用APFNA固定術治療 A.術前X線片,顯示右側股骨轉子間骨折;B.術后3 d X線片,顯示骨折復位及內固定位置良好;C.術后1個月X線片,顯示骨折復位及內固定位置良好,骨折無移位;D.術后3個月X線片,顯示骨折線模糊,骨折復位及內固定位置良好;E.術后1年X線片,顯示骨折愈合良好 圖5 患者,女,82歲,左側股骨轉子間骨折,采用APFNA固定術治療 A.術前X線片,顯示左側股骨轉子間骨折;B.術后3 d X線片,顯示骨折復位及內固定位置良好;C.術后1個月X線片,顯示骨折復位及內固定位置良好,骨折無移位加重;D.術后3個月X線片,顯示骨折線模糊,內固定位置良好;E.術后6個月X線片,顯示骨折愈合良好 圖6 患者,女,73歲,左側股骨轉子間骨折,采用APFNA固定術治療 A.術前X線片,顯示左側股骨轉子間骨折;B.術后3 d X線片,顯示骨折復位及內固定位置良好;C.術后1個月X線片,顯示骨折復位及內固定位置良好;D.術后3個月X線片,顯示骨折線模糊,內固定位置良好;E.術后6個月X線片,顯示骨折愈合良好;F.術后12個月X線片,顯示骨折已完全愈合,內固定位置良好
3 討論
老年股骨轉子間骨折患者病死率可高達20%,非手術治療因患者臥床時間較長、骨折不能良好復位,在患者身體條件允許的情況下應盡早手術、盡早下地活動,以避免患者長期臥床發生并發癥、提高患者信心及恢復其正常生活狀態[2]。老年股骨轉子間骨折患者常伴有骨質疏松、心肺功能不全及腦血管疾病等,但手術方式一直存在爭議,堅強內固定和早期恢復髖關節功能被認為是其最佳治療方案。股骨近端防旋髓內釘(PFNA)固定治療老年股骨轉子間骨折,可增強骨端抗旋轉、抗壓性能,螺旋刀片對股骨頭有更好的把持力及抗旋性,而且具有創傷小、手術操作簡便、術中出血量少等優點,現已在老年股骨轉子間骨折的治療中得到廣泛應用[3-4]。APFNA是針對亞洲人群骨骼解剖而設計,更適用于我國患者。近年來隨著關節置換技術水平的不斷提高,人工股骨頭置換術用于治療老年股骨轉子間骨折也得到了廣泛應用,其具有術后臥床時間短、術后患者能夠更早下床功能鍛煉及髖關節功能恢復快等優點。有學者們[5]認為,不穩定型和高齡患者不是人工股骨頭置換的適應證,PFNA固定治療老年股骨轉子間骨折更有優勢,因為股骨轉子間骨折很少發生骨折不愈合和股骨頭壞死,經恰當治療能較快愈合,很少會引起髖關節功能障礙,他們認為能用自己的關節盡量不用人工關節,因為人工關節會導致發生較多并發癥,這些并發癥甚至是災難性的,所以適應證的選擇應慎重,原則上人工股骨頭置換不作為治療股骨轉子間骨折的基本方法。但另有學者[6]通過臨床分析比較發現,人工股骨頭置換術治療老年股骨轉子間骨折療效滿意,具有患者術后臥床時間短、早期髖關節功能恢復快等優點。研究[7]顯示,PFNA固定適用于治療大多數股骨轉子間骨折,是一種安全有效、微創的內固定系統,具有操作簡單、創傷小、出血少、手術時間短、感染率低等優點。本研究中,手術時間、術中出血量APFNA組明顯短(少)于置換組(P<0.05);術后下床時間及術后1、3個月的Harris評分置換組優于APFNA組(P<0.05);術后1周疼痛VAS評分及術后6、12個月的Harris評分兩組比較差異均無統計學意義(P>0.05)。
綜上所述,股骨近端鈦絲固定、人工股骨頭置換術治療老年股骨轉子間骨折具有術后下床部分負重時間早、早期髖關節功能良好等優點,但相對手術創傷大、手術時間長、術中出血量多;APFNA固定術治療老年股骨轉子間骨折具有創傷小、手術時間短、術中出血量少等優點,但相對術后下床負重時間延遲及髖關節功能恢復慢。因此,治療老年股骨轉子間骨折應充分考慮患者身體狀況、年齡、骨折類型、骨質疏松程度及患者期望值等多種因素,并嚴格掌握手術適應證以確保手術的效果。
- 臨床骨科雜志的其它文章
- 小議股骨頸骨折分型
- 后路全髖置換術后髖關節保護體位影響脫位率嗎?一項7項研究6 900例薈萃分析/CROMPTON J,OSAGIE-CLOUARD L,PATEL A//Acta Orthop,2020,91(6):687-692.
- 50歲以上膝關節晚期骨性關節炎患者全膝關節置換術比截骨術的臨床效果更好,失敗率更低/MIGLIORINI F,DRIESSEN A,OLIVA F,et al//J Orthop Surg Res,2020,15(1):545.
- 全膝關節置換術后關節鏡治療:不是良好的治療措施/LOVRO L R,KANG H P,BOLIA I K,et al//J Arthroplasty,2020,35(12):3575-3580.
- 在健康狀況最好的患者中,雙側同時行全膝關節置換術可能仍然不安全/WARREN J A,SIDDIQI A,KREBS V E,et al//J Bone Joint Surg Am,2021,103(4):303-311.
- 空心釘聯合克氏針鋼絲治療肱骨小頭伴滑車骨折

