腹腔鏡回盲部固定術與回腸固定術治療多次復發腸套疊的對比研究
陳衛兵,夏順林,劉孟旭,張 巖,李 炳
(淮安市婦幼保健院小兒外科,江蘇 淮安,223002)
腸套疊是幼兒腸梗阻最常見的病因之一,回結型腸套疊在小兒腸套疊中最常見,約占95%。目前小兒腸套疊的主要治療方法包括灌腸、手術干預。灌腸包括空氣、鋇及鹽水灌腸,已廣泛作為腸套疊治療的首選[1]。但灌腸后腸套疊復發率仍較高,據最近的Meta分析顯示,灌腸后總復發率高達12.7%[2]。隨著復發次數的增加,再復發的風險更高[3]。治療多次復發的腸套疊對于兒外科醫生仍具有挑戰性。Soper等[4]認為,復發2次(第3次腸套疊)的患兒應采取外科手術治療。在排除存在病理起源點的情況下,回腸固定術與回盲部固定術是治療復發性腸套疊較常見的手術方法[4-5]。本研究回顧分析自2010年開始我院開展的腹腔鏡回腸固定術與回盲部固定術治療三次或以上復發的回結腸腸套疊患兒的臨床資料,探討兩種術式的安全性與可操作性。
1 資料與方法
1.1 臨床資料 選取2010年1月至2020年3月75例三次或三次以上復發回結腸腸套疊患兒作為研究對象,其中34例行腹腔鏡回腸固定術(A組),41例行腹腔鏡回盲部固定術(B組)。兩組患兒性別、年齡、腸套疊復發次數、臨床表現及隨訪時間差異均無統計學意義,具有可比性。見表1。納入標準:(1)腹腔鏡復位成功并行回腸固定或回盲部固定術;(2)患兒有三次或三次以上復發史;(3)經術中解剖診斷為回結型腸套疊。排除標準:(1)有腹部手術史;(2)術中證實有病理性起源點或發現其他疾病存在;(3)急性腸穿孔,腹膜炎;(4)術中需行腸切除腸吻合術。本研究經醫院倫理委員會批準通過,研究對象均簽署知情同意書。
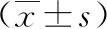
表1 兩組患兒臨床資料的比較
1.2 手術方法 術前常規放置胃管、導尿管;患兒取平臥位,稍抬高右側腹部10°~15°,監視器置于患兒右側,術者及助手均立于患兒左側;縱行切開臍窩,開放式置入5 mm Trocar,建立氣腹,壓力維持在8~10 mmHg,置入腹腔鏡。分別于左中下腹部腹直肌外緣及恥骨聯合上方腹橫紋處穿刺2枚3~5 mm Trocar,置入3~5 mm操作器械進行探查。首先仔細探查回盲部及小腸,排除美克爾憩室等相關疾病,發現腸套疊的起源點時進行相應處理。如果發現正在發生的腸套疊,可用無損傷抓鉗進行鏡下腸套疊復位,若腸套疊不能完全復位,可于腔鏡下空氣灌腸復位。探查結束后如果未發現腸套疊的起源點,B組常規行腹腔鏡闌尾切除術,A組征詢監護人意見后,選擇性行腹腔鏡闌尾切除術[4-5]。A組將回腸末端與升結腸并行用4-0 Prolene不可吸收線縫合3~5針(圖1)。B組:將升結腸起始部、闌尾殘端的基底部及回腸末端用5-0 Prolene不可吸收線縫于右側腹壁進行回盲部固定(圖2)。解除氣腹,用2-0可吸收線縫合臍部切口,其他兩個腹壁切口無需縫合,或用生物膠粘合,結束手術。
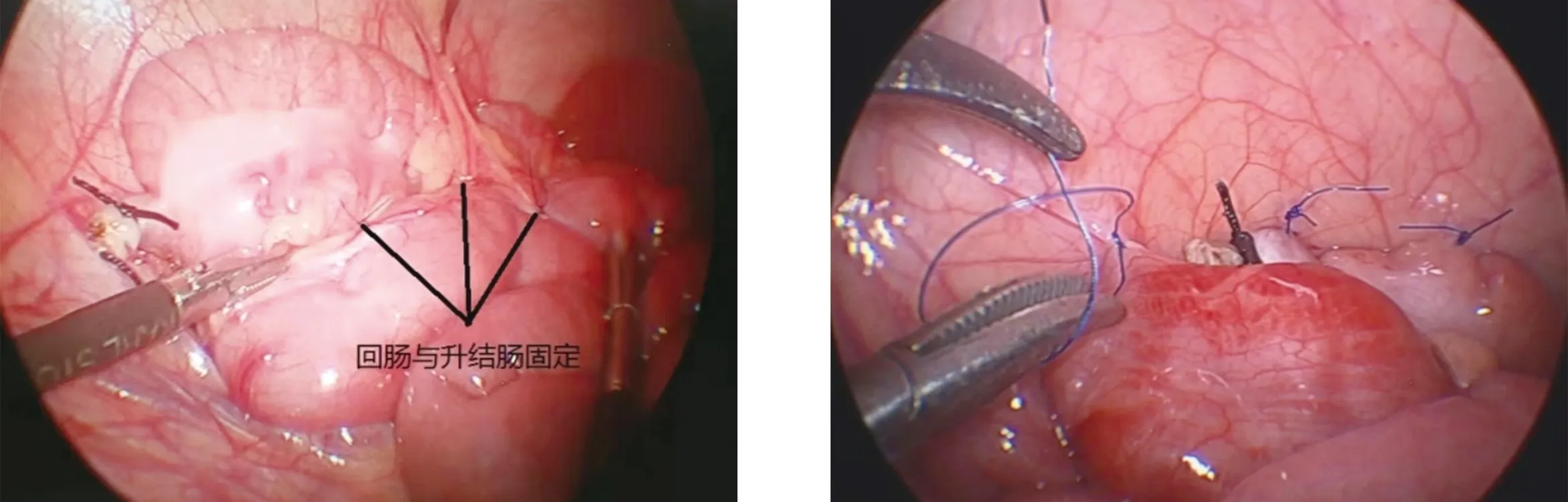
圖1 回腸末端與升結腸用4-0的絲線或Prolene間斷縫合平行固定4~5 cm 圖2 盲腸、闌尾殘端及回腸與側腹壁固定
1.3 觀察指標 觀察手術時間、術中并發癥(出血、腸壞死)、胃腸功能恢復時間(記錄術后患兒肛門開始排氣、排便的時間)、住院時間、術后并發癥(切口感染、腸梗阻)及術后復發率。
1.4 隨訪 出院后通過電話、門診進行隨訪,隨訪內容以腹部超聲等影像學檢查為主,記錄腹部體征及是否復發,隨訪12~36個月。
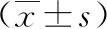
2 結 果
本研究中,A組3例(8.82%)再次復發,B組2例(4.88%)再次復發,兩組再次復發率差異無統計學意義(P=0.707)。兩組手術時間、住院時間差異無統計學意義(P>0.05)。兩組均未出現出血、腸壞死、切口感染及腸梗阻等并發癥。兩組肛門通氣時間、術后排便時間差異均有統計學意義(P<0.05)。見表2。
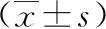
表2 兩組患兒手術指標的比較
3 討 論
腸套疊是小兒最常見的急腹癥,復位后具有較高復發風險。文獻顯示,腸套疊復發4次以上,隨后再次復發的可能性達50%~100%[3,6]。因為早期的開放復位手術存在較多缺點,因此對于多次反復發作的腸套疊是否進行手術干預仍存在較大爭議[7-9]。隨著微創技術的發展,腹腔鏡技術已廣泛應用于腸套疊復位[10-11]。而腹腔鏡回盲部固定術與回腸固定術是兩種不同的固定腸袢的手術方法,目前已被多個中心應用于防止腸套疊復發[5,8]。兩種術式通過對回盲部的固定限制了腸管的異常蠕動,防止腸套疊復發[8]。
回結型腸套疊灌腸復位成功率較高,因此有的專家擔心手術是否為過度治療,但我們選擇腸套疊復發三次或三次以上的兒童,符合復發性腸套疊手術時機的相關觀點[5-6,12]。首先,三次或三次以上復發腸套疊再次復發的可能性超過50%[3,6,13];其次,存在病理起源點概率高,本研究中6例患兒發現病理起源點;此外,多次復發患兒家長依從性好,復發后早期診斷率高,腹腔鏡手術復位成功率高,減少了術中、術后并發癥的發生[12]。有的患兒父母仍堅持灌腸復位,拒絕手術建議,而更多的患兒家長出于對高復發的風險及反復X線可能帶來輻射危害的擔憂,接受了手術建議。
兒童回盲角小、回盲部游離度大,這是回結型腸套疊發病的解剖基礎,因此,臨床上通過固定回腸或回盲部來防止腸套疊的復發[4-5,8]。回盲部固定術采用三點固定法,固定回盲部改變回盲角的同時強調了切除闌尾的重要性[4,13]。切除闌尾可增加區域粘連,防止腸套疊復發所需的活動性。同時,反復發作的腸套疊不排除闌尾病理起源的可能[4]。而回腸固定術是將回腸末端與升結腸固定,改變回腸與盲腸的角度。目前,我院針對腹腔鏡回盲部固定術治療三次或三次以上復發的回結腸型腸套疊已有回顧性研究,結果顯示此術式可有效減少腸套疊的復發,是安全、有效的[12-13]。本研究結果顯示,腹腔鏡回腸固定術后復發率有高于腹腔鏡回盲部固定術的趨勢(8.82% vs. 4.88%),但遠低于本中心同期類似病例進行其他方式治療的復發率。腹腔鏡單純復位治療多次復發的腸套疊術后復發率達43.24%[12],而空氣灌腸治療3次以上復發的腸套疊再次復發達72.0%~82.5%[13]。此外,腹腔鏡回腸固定術后胃腸道功能恢復的時間稍長,這與該手術改變了回盲部的正常解剖結構有一定關系。本研究未發生術中、術后并發癥,證實了兩種術式的安全性。
首次復發腸套疊患兒在具備灌腸指征的情況下,一般不采取手術治療,因此目前尚無這方面對比研究的文獻。本研究僅為單中心研究,結果還需要更多的病例證實。本研究為回顧性研究,可能存在偏倚。由于隨訪時間短,也可能存在復發的疏漏,需要更長時間的隨訪進行驗證。盡管如此,我們的研究為外科醫生治療多次復發腸套疊提供了經驗,有助于多次復發治療術式的選擇。對于多次復發腸套疊的治療,可根據術中探查結果決定手術方式,對于回盲部游離度較大的患兒,可選擇回盲部固定術;對于回盲部固定的患兒,可選擇回腸固定術。總之,腹腔鏡回盲部固定術與回腸固定術操作簡單、安全可行,相較單純的復位,兩種術式均可有效減少腸套疊的復發。兩者相比,腹腔鏡回盲部固定術可能效果更好,具有臨床推廣價值。

