蔡氏內異Ⅰ號方治療子宮內膜異位癥*
謝丹丹,張婷婷,莊夢斐,曹陽,陸黎娟
1.上海中醫藥大學附屬岳陽中西醫結合醫院,上海 200437;2.南京中醫藥大學附屬蘇州市中醫醫院,江蘇 蘇州 215000
子宮內膜異位癥是婦科常見病,發病率為15%~20%,并呈逐漸升高的趨勢。痛經、盆腔粘連、盆腔包塊、慢性盆腔疼痛以及不孕是子宮內膜異位癥主要的臨床表現特點。子宮內膜異位癥病變可以發生在任何部位,患者常常除了忍受經行腹痛、慢性盆腔痛、生育困難的痛苦,還要忍受術后復發,甚至多次手術的折磨。西醫治療子宮內膜異位癥以手術和激素類藥物為主,遠期療效并不理想。中醫藥在治療子宮內膜異位癥方面有獨特的優勢。蔡小蓀教授系滬上蔡氏婦科第七世嫡系傳人,在繼承先人關于子宮內膜異位癥治療經驗的基礎上,進一步創新,系統形成了一套獨樹一幟、效果顯著的治療方案。針對子宮內膜異位癥由瘀滯引起的經前或經期腹痛,經量不暢或過多,有瘀塊下行后腹痛稍減,也有經量愈多愈痛的患者,蔡老運用具有活血化瘀、調經止痛之功的基本類方——蔡氏內異Ⅰ號方進行治療,取得了較好的臨床療效[1]。筆者采用蔡氏內異Ⅰ號方治療氣滯血瘀型子宮內膜異位癥患者30例療效顯著,現報道如下。
1 資料與方法
1.1 一般資料研究病例來源于2019年1月至2021年3月在上海中醫藥大學附屬岳陽中西醫結合醫院就診的患者。根據患者前來診治的順序進行隨機編碼,由專人提供對應隨機分配好編號的藥物,以此隨機化分為治療組和對照組。本研究共納入60例患者,治療組和對照組各30例。治療組年齡(35.03±4.93)歲;病程分布:1~4年25例,5~8年2例,9~12年3例。對照組年齡(34.80±5.99)歲;病程分布:1~4年25例,5~8年4例,9~12年0例,13~16年1例。兩組患者年齡和病程分布比較,差異無統計學意義(P>0.05),具有可比性。
本研究方案已經我院倫理委員會的審查,倫理批號:2019-041,所有患者及患者家屬均表示知情并于同意書簽字。
1.2 診斷標準
1.2.1 西醫診斷標準參照《子宮內膜異位癥中西醫結合指南》[2]以及《子宮內膜異位癥的診療指南》[3]。①經期或經前經后腹痛呈逐步性加重;②經期伴有小腹部不適,逐漸性加劇;③直腸、肛門部刺激癥狀(里急后重感、肛門墜脹、大便次數增多等)逐漸加重,和月經周期相關,經后癥狀消失;④婦科檢查時可以在直腸子宮陷凹、宮骶韌帶或子宮后壁下段、子宮峽部等處捫及觸痛或壓痛結節;⑤超聲提示附件區有囊腫,或婦檢時捫及附件區粘連、緊張感;⑥如果不進行抗炎治療,經前或經后附件區的包塊大小有顯著變化;⑦腹腔鏡檢查發現特有或典型的內異病灶形態,或對可疑病變送組織病理檢查,進行組織學鑒定;⑧術后復發者。只要符合以上①—③中任何1項和④—⑥中任何1項,或⑦或⑧即可確診。
1.2.2 中醫診斷標準①主癥:月經來臨前、經期小腹墜脹疼痛、拒按,逐年加重,經行不暢,色暗,有血塊,塊下則痛減,胞中結塊,固定不移。②次癥:乳房脹痛,肛門墜脹,煩躁。③舌脈:舌色暗或有瘀點、瘀斑,苔薄白,脈弦澀[4]。
1.3 病例納入標準(自擬)①年齡20~45歲;②符合子宮內膜異位癥臨床診斷標準或腹腔鏡診斷標準或病理診斷標準之一;③符合子宮內膜異位癥氣滯血瘀證中醫診斷標準;④無惡性腫瘤、心腦血管疾病、肝、腎功能不足等嚴重原發疾病或精神疾病;⑤同意參加本研究并簽署知情同意書。
1.4 病例排除標準(自擬)①子宮附件炎癥所導致盆腔部位疼痛的患者;②一般的卵巢囊腫或卵巢癌的患者;③生殖器官結核的患者;④患有心腦疾病、肝功能異常、腎功能衰退及血液、代謝、免疫方面等嚴重疾病者。
1.5 治療方法治療組給予蔡氏內異Ⅰ號方顆粒,方藥組成:丹參12 g,炒當歸10 g,川牛膝10 g,延胡索12 g,制香附10 g,制沒藥6 g,川芎6 g,生蒲黃 12 g,赤芍10 g,血竭3 g,五靈脂10 g。對照組給予蔡氏內異Ⅰ號方制作成性味和外觀相似、制作技藝相同的顆粒作為安慰劑。以上顆粒劑均委托四川新綠藥業科技發展有限公司組織生產(符合GMP條件)。服藥方法:開水沖服,每日1劑,早晚飯后 0.5 h 溫服,于月經前1周開始服用,連續服藥至月經來潮第2天為1個療程,共服藥3個月經周期,即3個療程。
1.6 觀察指標
1.6.1 主觀指標比較治療組和對照組患者治療前、第3個療程結束后的痛經癥狀評分,痛經視覺模擬評分(visual analogue scale,VAS)、疼痛分級指數(pain rating index,PRI)、現時疼痛強度(present pain intensity,PPI)評分,中醫證候評分。
1.6.2 客觀指標檢查治療前后患者月經第5天盆腔B超(子宮+附件),檢測治療前后患者月經周期第5天血清CA125、CA199水平。
1.6.3 安全性指標治療前后均檢測患者的血、尿常規,空腹檢測患者的肝、腎功能以及檢查患者的心電圖。
1.7 療效判定標準
1.7.1 綜合療效判定標準①痊愈:包括瘀血癥狀在內的主要臨床癥狀全部消失,盆腔包塊或附件囊腫等局部的體征基本消失;②顯效:包括瘀血癥狀在內的主要臨床癥狀基本消失,盆腔包塊縮小(月經周期同一時間進行對比,B超也于治療前后同一時間進行檢查);③有效:主要臨床癥狀減輕,盆腔包塊或附件囊腫無增大或略縮小(月經周期同一時間進行對比,B超也于治療前后同一時間進行檢查),停藥之后3個月內癥狀不加劇;④無效:主要臨床癥狀無改善或有惡化,局部病變及體征有加重趨向[5]。
1.7.2 痛經療效判定標準①痊愈:治療后痛經癥狀量表總評分降低至0分,腹部疼痛及其余相關臨床癥狀不復存在,停藥之后3個月經周期內痛經癥狀未見復發;②顯效:治療后痛經癥狀量表總評分下降至治療前總評分的1/2以下,腹部疼痛顯著改善,其余相關臨床癥狀好轉,不服用止痛藥也不影響工作;③有效:治療后痛經癥狀量表總評分降低至治療前總評分的1/2~3/4,腹部疼痛改善,其余相關臨床癥狀好轉,服用止痛藥可以繼續工作;④無效:腹痛及其余臨床癥狀沒有變化[5]。
1.7.3 中醫證候療效判定標準痊愈:中醫證候療效指數≥90%;顯效:66.67%≤中醫證候療效指數<90%;有效:33.33%≤中醫證候療效指數<66.67%;無效:中醫證候療效指數<33.33%[5]。
中醫證候療效指數=(治療前積分-治療后積分)/治療前積分×100%
有效率=(痊愈+顯效+有效)/n×100%

2 結果
2.1 兩組患者綜合療效比較治療組顯效4例,有效21例,無效5例,有效率為83.33%;對照組顯效2例,有效11例,無效17例,有效率為43.33%;組間綜合療效比較,差異有統計學意義(P<0.01)。
2.2 兩組患者痛經療效比較治療組有效率為86.67%,對照組有效率為40.00%,兩組痛經療效比較,差異有統計學意義(P<0.01)。治療組和對照組患者治療后痛經癥狀評分均顯著低于治療前(P<0.01),且治療組效果優于對照組(P<0.05),詳見表1。
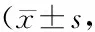
表1 兩組患者治療前后痛經癥狀評分比較 分)
2.3 兩組患者治療前后痛經VAS、PRI、PPI評分比較治療組和對照組患者治療后的VAS、PRI、PPI均顯著下降(P<0.01),且治療組效果均優于對照組,詳見表2、表3、表4。
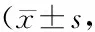
表2 兩組患者治療前后痛經VAS比較 分)
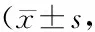
表3 兩組患者治療前后痛經PRI比較 分)

表4 兩組患者治療前后痛經PPI評分比較 (分)
2.4 兩組患者治療前后中醫證候評分比較治療組有效率為83.33%,對照組有效率為46.67%;兩組之間中醫證候療效比較,差異有統計學意義(P<0.01)。治療組和對照組患者治療后中醫證候評分均顯著低于治療前(P<0.01),且治療組優于對照組(P<0.05),見表5。
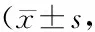
表5 兩組患者治療前后中醫證候評分比較 分)
2.5 兩組患者治療前后卵巢囊腫最大直徑比較治療組患者治療后卵巢囊腫體積顯著小于治療前(P<0.01),見表6。

表6 兩組患者治療前后卵巢囊腫最大直徑比較 (mm)
2.6 兩組患者治療前后血清CA125和CA199 水平比較治療后,治療組血清CA125水平顯著降低(P<0.05);兩組患者治療后CA125水平比較,差異有統計學意義(P<0.05),見表7。治療后,治療組和對照組血清CA199水平均降低,但差異無統計學意義(P>0.05),見表8。

表7 兩組患者治療前后血清CA125水平比較 (U·mL-1)

表8 兩組患者治療前后血清CA199水平比較 (U·mL-1)
3 討論
中醫并無子宮內膜異位癥的記載,依據其臨床表現可歸屬于“痛經”“癥瘕”“經期延長”“不孕”“腸蕈”等范疇。中醫認為,子宮內膜異位癥的基本病理基礎為血瘀[6]。氣滯血瘀是臨床較為常見的氣血同病,是指氣機郁滯而致血行瘀阻或由血瘀而致氣行阻滯。婦女常因肝氣郁結,疏泄不暢而沖任失調,瘀阻胞宮,繼而發病。臨床常表現為月經來潮前、經期小腹墜脹疼痛,經行不暢,色暗黑,夾血塊,血塊行出則疼痛減輕,子宮腔體內有結節,位置固定,經前乳脹,舌質紫暗或有瘀點,脈弦。因此,氣滯血瘀是子宮內膜異位癥發生發展的重要病因病機。王清任立足氣血合脈之說,創膈下逐瘀湯以逐瘀活血、理氣止痛。張景岳對經期腹痛“血瘀全滯無虛者”以及“血癥欲行滯止痛者”,選方用藥常以活血化瘀佐以行氣,創通瘀煎,可活血祛瘀而不傷正,瘀祛去血除而滯全無。
全國名老中醫蔡小蓀教授以既往各個朝代的醫學大家對“血痕”“癥結”的診治經驗為依據,緊緊圍繞瘀血內停的疾病發生機制,把理氣通滯、活血化瘀作為治療總體原則,通過整體辨證的思想,思考病因給予治療,對于無法排出瘀血的癥狀,則遵循“通則不痛”的原則,以化瘀為目的,注重祛除瘀血,然后又依據不同的疾病分型特點針對性調整,最終實現整體通暢的效果。根據女子多氣多郁的特點,強調女子調經皆以血為基礎、以氣為推動,主張“氣以通為順,血以調為補”,通調相結合。將月經不同周期生理結合疾病病理特點,自擬內異系列方,其擬定的蔡氏內異Ⅰ號方,用于經前1周及經期痛經,以調為本,疏肝養血為先,理氣止痛為要。方以四物湯加減,理氣化滯,活血化瘀,配伍溫通類藥:沒藥、血竭、五靈脂、生蒲黃,可化癥瘕,除積血,兼止痛,共奏理氣通滯、活血化瘀止痛之功[7]。
子宮內膜異位癥是盆腔疼痛的病因之一,異位內膜重復的周期性出血會引起炎癥從而導致痛經[8]。子宮內膜異位癥所導致的粘連及異位病灶通過壓迫腹膜下盆腔間隙的神經也會引起疼痛癥狀[9]。痛經大多取決于卵巢激素的周期性變化,而非經期盆腔疼痛的機制更為復雜[10]。本研究通過視覺模擬評分、痛經癥狀量表(包括疼痛時間、是否影響工作學習及伴隨癥狀等)體現患者治療前后疼痛癥狀的改變情況,結果顯示,治療后均較治療前好轉(P<0.05),兩組間差異有統計學意義(P<0.05)。說明蔡氏內異Ⅰ號方能夠改善子宮內膜異位癥患者痛經癥狀,包括疼痛程度、疼痛時間及伴隨癥狀等。
CA125是臨床常見的腫瘤抗原,子宮內膜上皮細胞(子宮內膜、輸卵管、卵巢與腹膜)是其主要來源。刺激體腔上皮細胞可升高血清中CA125水平。因此,CA125也成為當前無創診斷標志物研究的熱點之一,在有癥狀的女性中,CA125≥30 U·mL-1對診斷子宮內膜異位癥有高度特異性[11]。CA125的水平與子宮內膜的生長活性相關,輕度子宮內膜異位癥患者的血清CA125并未顯著升高,但在月經期和黃體期,CA125可能會升高,重度子宮內膜異位癥患者的血清CA125水平明顯升高,且常伴有盆腔疼痛[12]。CA125在診斷女性患有晚期疾病時可能更準確[13]。本研究結果顯示,痛經嚴重的子宮內膜異位癥患者血清中CA125水平較高,與既往研究結論一致,治療后兩組患者血清CA125水平均明顯降低,差異有統計學意義(P<0.05),表明蔡氏內異Ⅰ號方能夠很好地控制子宮內膜異位癥病情程度,降低患者CA125水平。
CA199是一種糖類蛋白,構成了機體眾多的黏膜細胞。消化道部位癌細胞是其主要分泌細胞類型,因此,其也被主要應用于消化道惡性腫瘤臨床診斷和治療效果的評估。謝志賢等[14]研究顯示,血清CA199水平在第Ⅲ、Ⅳ期子宮內膜異位癥、合并卵巢巧克力囊腫、子宮腺肌病和有粘連時較高。吳淑英[15]發現,血清、腹腔液中CA199水平與子宮內膜異位癥密切相關。本研究結果顯示,治療后組內、組間血清CA199水平差異均無統計學意義(P>0.05),可能因治療前多數患者血清CA199水平無明顯升高,治療后也未產生差異;抑或因指標缺乏敏感和特異性所致。
綜上所述,蔡氏內異Ⅰ號方治療氣滯血瘀型子宮內膜異位癥患者療效顯著,可顯著降低患者痛經程度和血清CA125水平,改善中醫證候相關癥狀,縮小卵巢囊腫。

