經皮椎體球囊擴張成形術治療AO-A型胸腰椎骨折的效果
王 勇 張征石 陳 吉 承 彬 湯國慶
江蘇省昆山市中醫(yī)醫(yī)院脊柱外科,江蘇昆山 215300
近年來胸腰椎骨折發(fā)病率呈增加趨勢,嚴重危害患者機體健康及運動功能[1]。AO-A型胸腰椎骨折屬于簡單骨折,對于未合并脊髓神經損傷的患者,治療目的在于快速緩解疼痛及防止慢性疼痛[2]。Wiltse 入路切開復位椎弓根釘內固定術可起到骨折復位作用,但其對椎旁軟組織損傷大[3]。而經皮椎體球囊擴張成形術(percutaneous kyphoplasty,PKP)能有效恢復骨折椎體強度,快速緩解患者腰背部疼痛癥狀[4-6]。本研究收集260例AO-A型胸腰椎骨折患者為研究對象,對比兩種術式的臨床效果。
1 資料與方法
1.1 一般資料
選擇江蘇省昆山市中醫(yī)醫(yī)院脊柱外科2018 年1 月至2020 年12 月收治的260例AO-A型胸腰椎骨折患者為研究對象,采用隨機數(shù)字表法將患者分為觀察組和對照組,均130例。對照組男78例,女52例;年齡(43.62±3.84)歲;受傷至入院時 間2~46 h,平均(10.53±2.62)h;骨折節(jié)段:T1127例,T1238例,L142例,L223例。觀察組男75例,女55例;年齡(43.02±3.94)歲;受傷至入院時間2~49 h,平均(10.42±2.76)h;骨折節(jié)段:T1125例,T1239例,L141例,L225例。兩組一般資料比較,差異無統(tǒng)計學意義(P >0.05),具有可比性。患者均知曉本研究內容及目的,且自愿簽署知情同意書。本研究獲得醫(yī)院醫(yī)學倫理委員會批準。
納入標準:①表現(xiàn)出局部劇烈疼痛,經X 線、斷層攝影、CT 掃描等確診單節(jié)段AO-A型,未發(fā)現(xiàn)椎體骨塊侵犯椎管[7];②年齡≥18 歲。
排除標準:①合并骨質疏松、椎體腫瘤等導致骨折、合并機損或神經根損傷;②嚴重臟器功能障礙;③妊娠哺乳期。
1.2 治療方法
1.2.1 對照組 全麻成功后患者取俯臥位,以手法牽引復位,以C型臂X 線機定位傷椎。采用CAN-HELP 系統(tǒng)行Wiltse 入路,以傷椎為中心作腰部后正中切口(長約12 cm),逐層切開腰背肌筋膜,向后正中向兩側2~3 cm 縱行切開,顯露椎旁豎脊肌群,以手指沿多裂肌與最長肌間的肌間隙鈍性分離進入,即可觸及橫突與小關節(jié)突,顯露關節(jié)突及剝離部分椎板,確定椎弓根進針點,置入4 枚椎弓根釘,連接棒塑形后置于椎弓根釘釘尾內,撐開復位后鎖緊,透視滿意后沖洗切口,放置引流,逐層縫合。
1.2.2 觀察組 全麻后,俯臥于專用架上,腹部懸空置于架上,經皮穿刺后,將球囊沿椎弓根置入,使正位下椎弓根對稱,并保持與棘突相同間距。消毒后在椎弓根影左側10 點和右側2 點位置放置穿刺針,調整C 形臂位置,在針尖至椎弓根1/2 處時,將針尖鉆入椎體后壁下2~3 mm,完成后拔出內芯,并置入導針和套管,沿套管鉆入精細鉆,注意精細鉆與椎體位置關系,在其達到椎體前3/4 處時,將精細鉆取出,放置擴張球囊,穩(wěn)定后連接注射裝置,在C型臂指引下擴張球囊,在椎體復位滿意后停止增壓,取出球囊,將骨水泥注入椎體,不使骨水泥溢出椎體。
1.3 觀察指標
記錄手術時間、術中出血量、下床活動時間及住院時間;測定術前、術后傷椎前緣高度、后凸Cobb 角變化;采用Oswestry 功能障礙指數(shù)問卷表(Oswestry disability index,ODI)[8]評價患者功能障礙程度,ODI包括疼痛、單項功能及個人綜合功能3 個維度,共10 個條目,按0~5 分計分,分數(shù)越高,功能障礙越嚴重。記錄兩組患者術后住院期間并發(fā)癥發(fā)生情況。采用視覺模擬評分法(visual analog scales,VAS)[9]評價兩組術前、術后1 d、術后3 d、術后7 d 疼痛程度,該表滿分10 分,得分越高,疼痛越嚴重。
1.4 統(tǒng)計學方法
采用SPSS 21.0 對所得數(shù)據(jù)進行統(tǒng)計學分析,計量資料采用均數(shù)±標準差()表示,組內比較采用配對t 檢驗,組間比較采用獨立樣本t 檢驗;計數(shù)資料采用例數(shù)和百分比表示,組間比較采用χ2檢驗;不同時間點測量采用重復測量方差分析。以P <0.05 為差異有統(tǒng)計學意義。
2 結果
2.1 兩組手術創(chuàng)傷、出血量及恢復效果比較
觀察組手術時間、下床活動時間及住院時間均短于對照組,術中出血量少于對照組,差異有統(tǒng)計學意義(P <0.05)。見表1。
表1 兩組手術創(chuàng)傷、出血量及恢復效果比較()
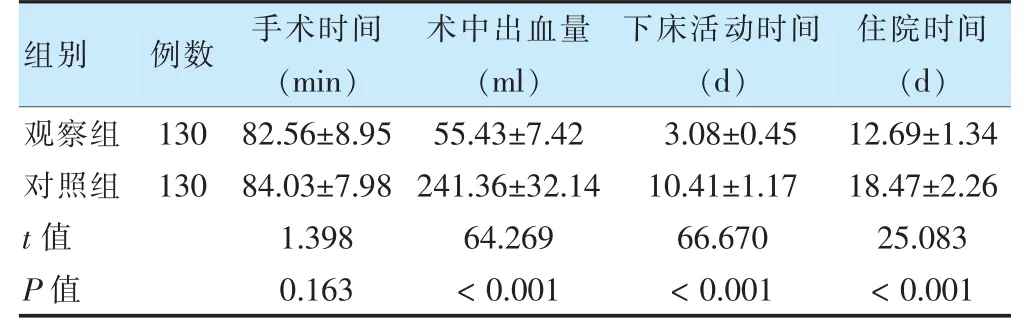
表1 兩組手術創(chuàng)傷、出血量及恢復效果比較()
2.2 兩組手術前后傷椎前緣高度、后凸Cobb 角及ODI比較
兩組術前傷椎前緣高度、后凸Cobb 角及ODI 比較,差異無統(tǒng)計學意義(P >0.05)。兩組術后患者傷椎前緣高度高于術,后凸Cobb 角和ODI 評分均低于術前(P <0.05)。觀察組術后ODI 評分顯著低于對照組,差異有統(tǒng)計學意義(P <0.05)。見表2。
表2 兩組手術前后傷椎前緣高度、后凸Cobb 角及ODI 比較()
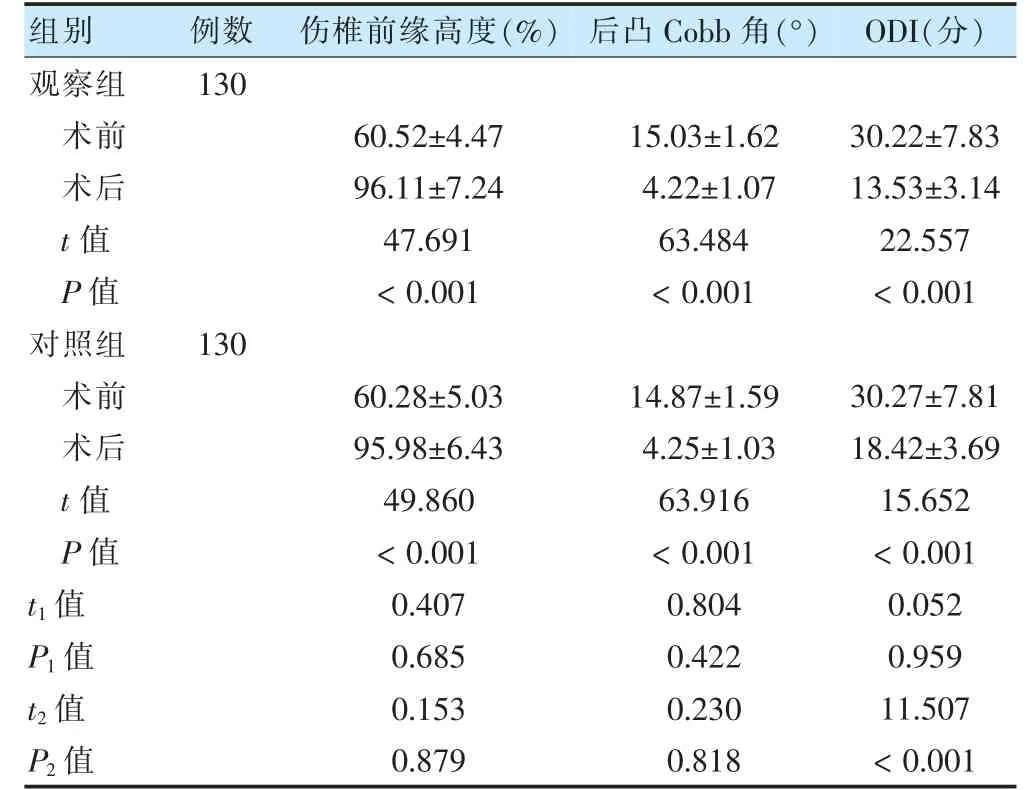
表2 兩組手術前后傷椎前緣高度、后凸Cobb 角及ODI 比較()
注 t1、P1 值表示兩組治療前比較;t2 值、P2 值表示兩組治療后比較。ODI:Oswestry 功能障礙指數(shù)問卷表
2.3 兩組不同時間點VAS 評分比較
整體分析發(fā)現(xiàn),組間、時間點及交互作用比較,差異均有統(tǒng)計學意義(P <0.05)。進一步兩兩比較,組內比較,觀察組術后3、7 d 時VAS 評分低于術前,術后7 d 時VAS 評分低于術后3 d 時(P <0.05),對照組術后1 d 時VAS 評分高于術前,術后7 d 時VAS 評分低于術后3 d 時及術前;組間比較,觀察組術后1 d、3 d及7 d 時VAS 評分低于對照組,差異均有統(tǒng)計學意義(P <0.05)。見表3。
表3 兩組不同時間點VAS 評分比較(分,)
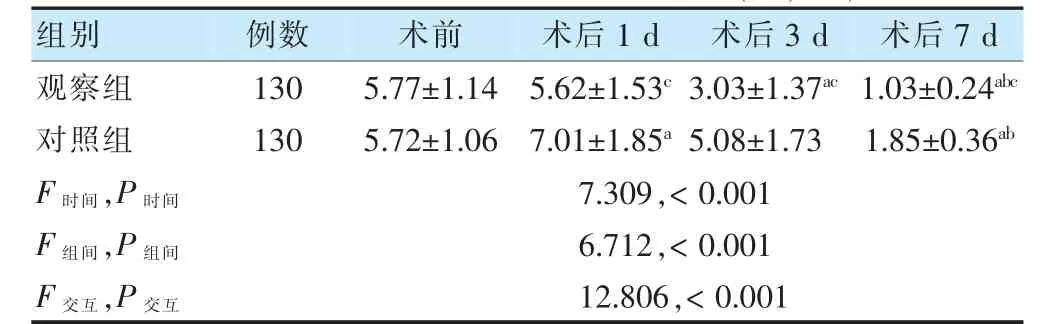
表3 兩組不同時間點VAS 評分比較(分,)
注 與本組術前比較,aP <0.05;與本組術后3 d 比較,bP <0.05;與對照組比較,cP <0.05。VAS:視覺模擬評分法
2.4 兩組術后并發(fā)癥總發(fā)生率比較
觀察組術后并發(fā)癥總發(fā)生率低于對照組,差異有統(tǒng)計學意義(P <0.05)。見表4。
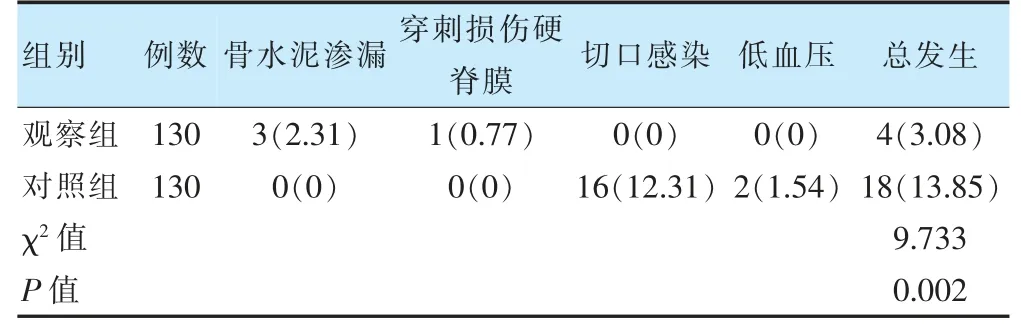
表4 兩組術后并發(fā)癥總發(fā)生率比較[例(%)]
3 討論
AO-A型胸腰椎骨折發(fā)病機制涉及屈曲壓縮損傷、屈曲分離損傷、垂直壓縮損傷、旋轉及側屈損傷等[10-12]。Wiltse 入路切開復位椎弓根釘內固定術需大范圍剝離、牽拉肌肉,存在創(chuàng)傷大、出血量多、恢復慢等弊端,術后并發(fā)癥風險高,預后較差[13-15]。PKP 則是通過放置并擴張球囊,使椎體復位,并向椎體內灌注骨水泥以增加傷椎的強度和穩(wěn)定性,以避免出現(xiàn)繼發(fā)性損傷。此外,通過固定骨折的傷椎,骨水泥固化后,不但能增加傷椎的耐壓強度,還可以防止神經壓迫損傷。另外,骨水泥固化過程中還能產生高熱,可以對傷椎內的細菌感染產生一定的滅菌作用,并破壞周圍神經末梢,降低患者對疼痛的敏感度[16-18]。
本研究結果顯示,觀察組術中出血量、下床活動時間及住院時間與對照組比較均明顯降低,與夏太寶等[19]的報道結果一致。傳統(tǒng)切開復位椎弓根釘內固定術式與開放手術比較,禁忌證更多[20-22]。PKP 則通過擴張球囊和向椎體內灌注骨水泥,增加傷椎的強度和穩(wěn)定性,降低了繼發(fā)性損傷的概率,從而有利于患者術后恢復。
本研究顯示觀察組術后ODI 評分低于對照組,提示PKP 術對促使傷椎恢復效果明顯,且利于盡快促使患者功能障礙消除。PKP 操作則更簡單和便捷,對患者的創(chuàng)傷較小,術后感染并發(fā)癥發(fā)生風險較低[23-24],PKP 對軟組織剝離較少,還可以避免造成意外損傷,繼而維持脊柱軟組織平衡,最大限度減少對脊柱后柱穩(wěn)定性的破壞,減少對胸腰段脊柱活動的影響,因此患者術后功能恢復也更快,能預防置管并發(fā)癥的發(fā)生,提高生活質量[25-26]。
本研究顯示術后觀察組各時點VAS 評分低于對照組,提示采用PKP 治療可促使患者盡快緩解疼痛程度。PKP 治療過程中,因骨水泥在固化過時能產生高熱,對傷椎內的細菌感染產生一定的滅菌作用,并破壞周圍神經末梢,患者對疼痛的敏感度降低,因此患者疼痛輕,術后恢復效果較好,優(yōu)勢明顯[27-30]。
綜上,PKP 治療AO-A型胸腰椎骨折患者效果顯著,有助于縮短住院時間,值得臨床推廣。

