協同式院前急救對腦挫傷患者并發癥及預后的影響分析
馮燕,朱晶
(福州市第二醫院急診科,福建 福州 350007)
腦挫傷患者疾病的誘因主要為高空墜落、車禍等,在患者受創后腦灌注壓呈逐步降低趨勢,隨著病情發展可能形成惡性循環,腦干組織會產生不同程度的壓迫作用,誘發呼吸循環功能衰竭等不良反應,嚴重情況可能導致死亡[1]。病情較輕患者臨床癥狀主要表現為軟膜下片狀出血病灶、腦表面水腫、瘀血、蛛網膜裂口等,病情較嚴重患者腦皮質及白質挫碎、局部呈出血和水腫癥狀,甚至可能出現皮質血管栓塞受損和形成血腫[2-3]。腦挫傷后如未及時給予有效干預措施可能會影響搶救成功率,目前,臨床對于腦挫傷一般采取院前急救模式[4]。基于此,本研究選取2019年10月至2020年12月本院收治的72例腦挫傷患者作為研究對象,旨在探究協同式院前急救措施應用于腦挫傷搶救的臨床效果,現報道如下。
1 資料與方法
1.1 臨床資料 選取2019年10月至2020年12月于本院接受治療的72例腦挫傷患者作為研究對象,按照隨機數字表法分為對照組與觀察組,每組36例。對照組男27例,女9例;年齡24~57歲,平均年齡(41.35±4.17)歲。觀察組男26例,女10例;年齡27~56歲,平均年齡(40.86±4.21)歲。兩組臨床資料比較差異無統計學意義,具有可比性。
納入標準:經入院檢查,患者癥狀及體征符合《急診外科學》中關于腦挫傷相關診斷標準[5];所有患者均對本研究知情同意并自愿簽署知情同意書;本研究已通過本院倫理委員會審核批準。排除標準:惡性腫瘤者;伴血液系統疾病者;合并全身感染性疾病者;治療中途退出研究及放棄治療者。
1.2 方法 對照組選擇傳統院前急救模式。接到急救電話后及時出診,救護車到達現場初步評估患者病情,檢查患者頭部出血情況,了解受傷嚴重輕度。發現患者口鼻耳處存在液體流出時不可使用敷料堵塞,幫助患者將頭部偏向一側,保護頭頸部,避免再度受傷,將患者轉移至救護車,采取糾正酸中毒、降低顱內壓及改善腦細胞代謝等對癥處理措施,盡早將患者運送于醫院進行對癥治療。觀察組采用協同式院前急救護理模式。①院前準備:醫院中所有出車醫護人員均經120規范化培訓及考核,于接到120急救電話后3 min內出診,隨診醫師、護理人員與患者或家屬保持通話,充分掌握患者受創的實際情況,同時,指導家屬采取初步救治措施,確保患者周圍空氣流通[6]。②到達現場后由醫生根據臨床經驗及簡單測試措施確定病情嚴重程度,完善搶救步驟,在獲得轉運指征后將患者快速送至醫院。③患者轉運途中告知患者及家屬下一步救治計劃,引導患者家屬積極配合院內急救方案,避免因質疑急救措施、等待家庭成員到來延誤最佳救治時機,在轉運途中聯絡科室相關醫護人員做好準備工作,確保患者院前、院內轉送期間的急救措施無縫銜接[7]。
1.3 觀察指標 ①預后效果:采用日常生活活動的功能狀態評分(Barthel指數)評估患者日常生活能力,總分100分,分值越高表明患者日常生活能力越好;采用Fugl Meyer運動功能評分法(FMA)評估患者肢體功能恢復情況,分值越高表明患者運動功能越強。②救治時間:比較兩組經急救干預后到達現場時間、急救處理時間、轉運時間及急救總時間。③并發癥發生率:比較兩組電解質紊亂、中樞性高熱、肺部感染、腦疝、應激性潰瘍發生情況。
1.4 統計學方法 采用SPSS 23.0統計學軟件分析數據,計量資料以“±s”表示,采用t檢驗,計數資料以[n(%)]表示,采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 兩組預后效果比較 觀察組Barthel指數、FMA評分均高于對照組(P<0.05),見表1。
表1 兩組預后效果比較(±s,分)
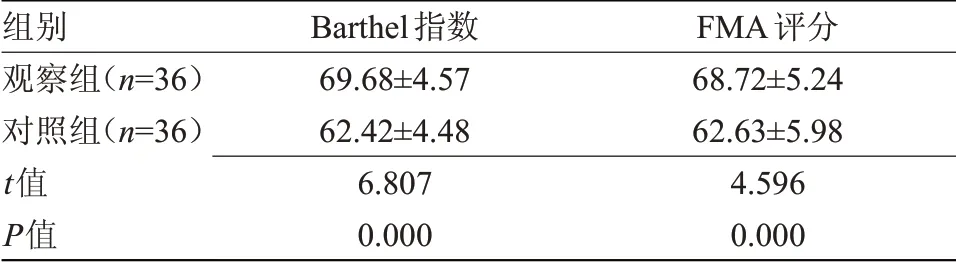
表1 兩組預后效果比較(±s,分)
注:Barthel指數,日常生活活動的功能狀態評分;FMA,Fugl Meyer運動功能評分法
組別觀察組(n=36)對照組(n=36)t值P值Barthel指數69.68±4.57 62.42±4.48 6.807 0.000 FMA評分68.72±5.24 62.63±5.98 4.596 0.000
2.2 兩組并發癥發生率比較 觀察組并發癥發生率低于對照組(P<0.05),見表2。
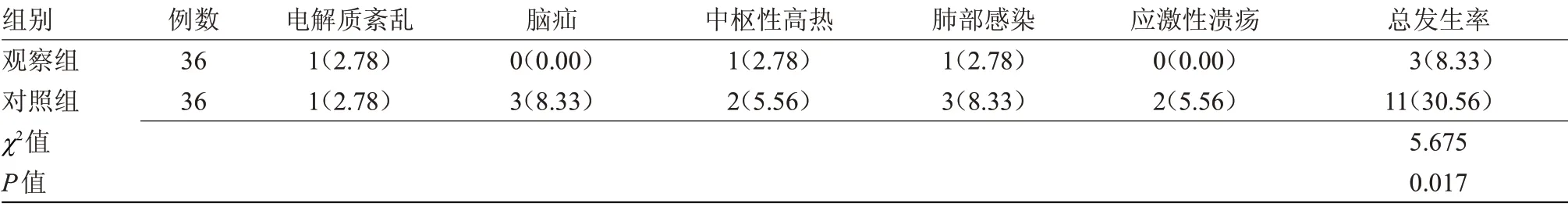
表2 兩組并發癥發生率比較[n(%)]
2.3 兩組初步救治時間比較 觀察組到達現場時間、急救處理時間、轉運時間、急救總時間均短于對照組(P<0.05),見表3。
表3 兩組初步救治時間比較(±s,min)
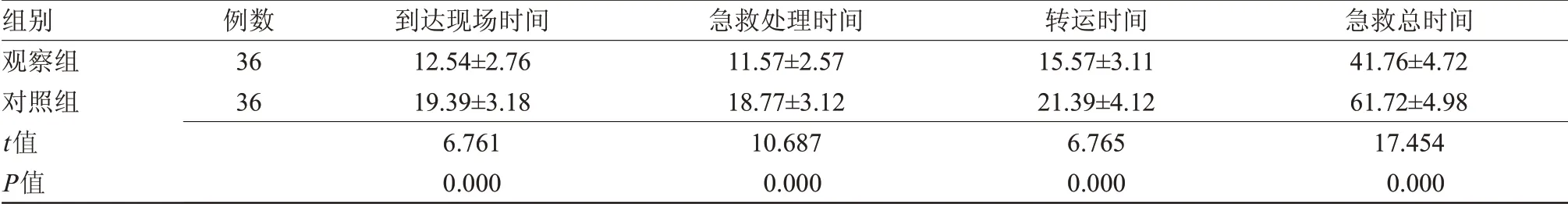
表3 兩組初步救治時間比較(±s,min)
組別觀察組對照組t值P值例數36 36到達現場時間12.54±2.76 19.39±3.18 6.761 0.000急救處理時間11.57±2.57 18.77±3.12 10.687 0.000轉運時間15.57±3.11 21.39±4.12 6.765 0.000急救總時間41.76±4.72 61.72±4.98 17.454 0.000
3 討論
腦挫傷屬于臨床上常見的原發性腦損傷,是因外力及創傷作用造成的挫碎及腦皮質淺層出血,因顱內直線加速、減速及旋轉運動等形式導致顱骨內面及顱骨表面和底部互相摩擦后造成顱腦損傷,最終形成腦水腫[8]。腦挫傷在原發性腦損傷占比較高,如患者未接受及時救治措施會直接威脅患者生命安全。
本研究結果顯示,觀察組Barthel指數、FMA評分均高于對照組(P<0.05),觀察組并發癥發生率低于對照組(P<0.05),觀察組到達現場時間、急救處理時間、轉運時間、急救總時間均短于對照組(P<0.05),與謝麗芬等[9]研究結果一致,分析原因為,傳統院前急救模式應用后效果不佳,易延誤患者最佳搶救時間,在轉運期間常存在監護不嚴密等相關不良事件,達不到預期治療效果,且傳統院前急救不能及時給予患者有效救治,易錯過最佳救治時間[10]。協同式院前急救護理模式和傳統急救護理模式相比具有一定的優勢,在應用期間強調患者及家屬共同參與。研究證實,協同式院前急救護理模式可明顯提高護理質量及救治成功率[11]。在腦挫傷院前急救中應用協同式院前急救護理模式,要求救護車于3 min內出診,縮短醫護人員到達現場時間、急救處理時間和轉運時間[12]。協同式院前急救護理措施在急救過程中首先掌握患者實際情況,依照臨床經驗指導家屬采取初步救治措施,在到達現場后可及時完善搶救步驟,在轉運途中安撫患者及家屬的情緒,盡早聯絡相關科室做好準備工作,可無縫銜接院前、院后急救,保證搶救效果,利于改善預后[13]。
綜上所述,給予腦挫傷患者協同式院前急救護理措施對于控制并發癥風險性效果確切,可提升患者日常生活能力,促進肢體功能恢復,值得臨床推廣應用。

