觀察右美托咪定治療頑固性失眠的效果
張錦
(云南省昭通市第一人民醫院,昭通,657000)
失眠是臨床常見的一類頑固性病癥,屬于重要的公共衛生問題,據不完全統計,此病在成年群體中患病率占5.00%[1],與生活壓力、工作壓力等社會因素有關,患者表現出焦慮、煩躁不安,如果不能及時緩解,將會對患者的生理、心理造成損害。頑固性失眠發病原因較為復雜,多與環境、情緒、生理等因素相關,患者發病率呈現日趨升高的趨勢。有文獻指出[2],睡眠對機體各項功能的調節發揮重要的作用,良好的睡眠質量可以通過大腦內多種神經遞質的釋放,調節大腦生理功能,改善腦內神經遞質活動,促進機體各項功能的恢復[3],本文選取云南省昭通市第一人民醫院收治的頑固性失眠患者80例作為研究對象,觀察右美托咪定治療頑固性失眠的效果,現將結果報道如下。
1 資料與方法
1.1 一般資料 選取2019年5月至2020年7月云南省昭通市第一人民醫院收治的頑固性失眠患者80例作為研究對象,按照隨機數字表法分為觀察組和對照組,每組40例。觀察組中男25例,女15例,年齡34~59歲,平均年齡(46.28±5.39)歲,病程1~3年,平均病程(2.04±0.21)年;體質量54~72 kg,平均體質量(62.38±8.54)kg;文化程度:初中及以下16例,高中14例,大專及以上10例;對照組中男24例,女16例,年齡35~60歲,平均年齡(46.37±5.41)歲,病程1~4年,平均病程(2.19±0.35)年;體質量55~75 kg,平均體質量(62.59±8.62)kg,文化程度:初中及以下17例,高中14例,大專及以上9例。一般資料經統計學分析,差異無統計學意義(P>0.05),具有可比性。本研究經過我院倫理委員會批準并經患者及其家屬知情同意。
1.2 納入標準 1)符合美國精神病學會制定的“精神障礙診斷和統計手冊(DSM-Ⅳ)”標準[4];2)腦電圖無異常者;3)年齡30~60歲;4)臨床資料完整者。
1.3 排除標準 1)排除伴心動過緩、嚴重糖尿病及高血壓者;2)排除伴嚴重心室功能不全、心臟傳導阻滯者;3)排除器質性病癥、惡性腫瘤者;4)排除用藥禁忌者;5)排除睡眠呼吸紊亂指數30以上者;6)排除嚴重認知異常者;7)排除中途退出研究者;8)排除頭部外傷史、癲癇疾病史者;9)排除妊娠期與哺乳期者。
1.4 治療方法

1.4.2 觀察組給予右美托咪定誘導睡眠 治療前保持禁水禁食8 h,搭建靜脈通道,對患者呼吸、脈搏、心率及血氧飽和度等指標進行監測,微量注射泵泵注右美托咪定0.5 μg/(kg·h),10 min/次,每次持續泵注50 min,給予患者低流量氧氣吸入,觀察用藥時的身體情況,每隔15 min喚醒患者1次,詢問主觀感受,若心率≤60次/min、收縮壓≤100 mm Hg(1 mm Hg=0.133 kPa),及時提供對癥治療,如對癥治療后癥狀仍未改善,停止治療,治療1次/d、持續治療3 d。
1.5 觀察指標 采用匹茲堡睡眠指數量表(PSQI)比較2組患者干預前后的睡眠質量改善情況;采用日間覺醒狀態參照過度覺醒量表(HAS)比較2組患者日間覺醒狀態;采用漢密爾頓焦慮量表(HAMA)比較2組患者干預前后焦慮狀態改善情況,采用認知功能簡易精神狀況檢查量表(MMSE)比較2組患者精神狀態的差別,同時檢測2組患者血清皮質醇水平。HAMA評分總分29,得分越低焦慮越小,HAS評分涉及26個項目,總分12分,得分越低越好,MMSE評分總分為30分,分數越高說明患者的認知功能障礙越小[5-6]。
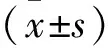
2 結果
2.1 2組患者PSQI評分比較 干預后,觀察組PSQI評分顯著低于對照組,2組比較差異均有統計學意義(P<0.05)。見表1。
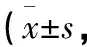
表1 2組患者PSQI評分比較分)
2.2 2組患者HAMA評分、HAS評分、MMSE評分比較 觀察組HAMA評分、HAS評分、MMSE評分顯著低于對照組,2組比較差異均有統計學意義(P<0.05)。見表2。
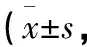
表2 2組患者HAMA評分、HAS評分、MMSE評分比較分)
2.3 2組患者干預前后不良反應發生率比較 干預后,觀察組不良反應發生率低于對照組,2組比較差異有統計學意義(P<0.05)。見表3。

表3 2組患者干預前后不良反應發生率比較[例(%)]
2.4 2組患者干預前后血清皮質醇水平評分比較 干預后,觀察組血清皮質醇水平評分低于對照組,2組比較差異有統計學意義(P<0.05)。見表4。

表4 2組患者干預前后血清皮質醇水平評分比較分)
3 討論

本文研究結果顯示,1)治療后,與對照組比較,觀察組PSQI睡眠質量評分(入睡時間、睡眠效率、睡眠障礙、日間功能、睡眠質量、睡眠時間、睡眠藥物、總分)更低,表示對癥用藥可調整睡眠,促進患者身心放松,提高睡眠質量;右美托咪定可以更好地調節患者的睡眠質量,有利于延長患者的睡眠時間,改善睡眠障礙癥狀;2)治療后,觀察組HAMA評分、HAS評分、MMSE評分低于對照組,分析原因發現,白天患者的神經功能受損導致夜間失眠,誘導患者形成慢性應激、焦慮狀態,右美托咪定能緩解焦慮,避免過度覺醒,改善心理應激反應,穩定患者情緒;右美托咪定可以增加腦源性神經營養因子濃度,保護神經功能,改善MMSE認知功能評分;3)觀察組不良反應率低于對照組,本文結論與楊麗娟[12]的結果一致,右美托咪定能達到遠期療效、安全性高,具有實際治療意義。右美托咪定在誘導睡眠時,患者心血管系統和睡眠時的呼吸與自發性睡眠具有相似性,可全面降低患者腦皮質過度覺醒,安全性較高,不良反應較低;4)觀察組皮質醇水平低于對照組,表示右美托咪定能改善血清皮質醇水平,皮質醇為糖皮質激素,皮質醇會穿過血腦屏障,介導海馬損傷,以此導致認知功能損傷[13-14],右美托咪定可以有效降低失眠患者的腦皮質過度覺醒水平,改善“睡眠—覺醒”通路,人體皮質醇水平較高,會提升認知功能的損傷程度[15]。在頑固性失眠患者的治療中,采用行右美托咪定誘導睡眠治療可以更好地改善患者的整體療效,有利于抑制大腦皮質谷氨酸鹽的釋放,調節蛋白2途徑的激活,降低神經毒性和神經認知損害[16]。
綜上所述,頑固性失眠患者行右美托咪定誘導睡眠治療能改善失眠引起的應激狀態,緩解患者焦慮狀態,值得臨床推廣使用。

