腹腔鏡中線入路右半結腸完整系膜切除術治療右半結腸癌患者的臨床效果觀察
洪偉 王治偉(.安康職業技術學院醫學院,陜西 安康 75000;.安康市中心醫院普通外科,陜西 安康 75000)
結腸癌是指發生于直腸與乙狀結腸交界部位的惡性腫瘤,病理類型主要為腺癌、黏液腺癌、未分化癌,是臨床常見的消化道腫瘤之一[1]。外科手術是結腸癌的唯一根治性治療手段,但傳統的手術方式療效并不理想,外科治療結腸癌僅有48%~56%的5年生存率[2]。手術方式、手術入路及淋巴結清掃數量是影響手術治療效果的重要因素,完整結腸系膜切除(CME)是Hohenberger等[3]于2008年新提出的規范化手術理念,其療效得到了國內外學者認可,在臨床中越來越受到重視。隨著微創手術的發展,腹腔鏡越來越多地用于腹部手術,其能實現精細操作,最大程度保護周圍組織器官,減少手術損傷,具有創傷小、術后恢復快等優點[4],但是結腸癌的治療是否選擇應用腹腔鏡手術及其遠期療效等問題仍存在爭議,本文旨在探討腹腔鏡中線入路右半結腸CME手術治療右半結腸癌患者的臨床效果,現報告如下。
1 資料與方法
1.1一般資料 選取2013年6月至2020年11月我院胃腸外科治療的右半結腸癌患者203例,隨機分為對照組(n=101)和研究組(n=102)。對照組男58例,女43例;年齡46~73歲,平均(57.63±10.74)歲;腫瘤部位:回盲部24例,升結腸48例,結腸肝曲29例;TNM臨床分期:Ⅰ期19例,Ⅱ期51例,Ⅲ期31例。研究組男61例,女41例;年齡48~75歲,平均(57.18±10.59)歲;腫瘤部位:回盲部26例,升結腸46例,結腸肝曲30例;TNM臨床分期:Ⅰ期20例,Ⅱ期50例,Ⅲ期32例。納入標準:符合《NCCN結直腸癌臨床實踐指南》中關于原發性右半結腸癌的診斷標準[5],并經術后病理學檢查確診;TNM臨床分期為Ⅰ~Ⅲ期,且能夠根治性切除;年齡45~75歲;患者或家屬簽訂知情同意書,積極配合此次研究。排除標準:合并腹膜、鎖骨上、縱膈淋巴結轉移以及腹水等的患者;存在手術禁忌癥或無法根治性切除的患者;合并心、腦、肝、腎等重要臟器功能障礙的患者;術前接受過化療、放療等其他治療手段患者;復發或轉移性右半結腸癌;合并其他惡性腫瘤的患者;巨大腫瘤患者。本方案經我院倫理委員會審核通過。兩組一般資料比較差異無統計學意義(P>0.05)。
1.2方法 研究組患者予以腹腔鏡中線入路右半結腸CME手術治療,給予靜脈復合全身麻醉,患者取仰臥位,常規消毒鋪巾,氣孔穿刺,建立CO2氣腹(腹壓為13~15 mmHg);于臍下10 mm、臍上5 cm正中、右下腹分別切口作為觀察孔、主操作孔及輔助操作孔;腹腔鏡經觀察孔進入腹內,在腹腔鏡下進行手術操作,首先暴露回結腸靜脈及腸系膜上靜脈,自下而上解剖分離腸系膜上靜脈表面系膜,根部離斷回結腸動靜脈、右結腸動靜脈及中結腸動靜脈右支,同時清掃血管周圍淋巴脂肪組織;進入系膜與腎前筋膜之間的 Toldt’s間隙,銳性完整分離右半結腸及其系膜;放出腹內氣體,擴大右側套管孔,放置切口保護套,將腫瘤及腸段拉出體外,完成切除與回結腸吻合后重新放入腹腔,結束手術。對照組患者予以傳統開腹中線入路右半結腸CME手術治療,麻醉方式、體位與研究組相同,作左側繞臍切口,遵循CME手術原則和要求,采用中間入路法,自下而上高位結扎腫瘤供血血管,完整游離右半結腸及其系膜,并清掃血管根部淋巴結,具體操作步驟和吻合方法與研究組相同。兩組患者均沖洗腹腔、逐層縫合傷口,放置引流管,術后常規抗感染。
1.3觀察指標 比較兩組患者手術時間、術中出血量、淋巴結清掃個數,初次下床活動時間、陣痛時間、術后排氣時間、引流時間及總住院時間;治療前及治療后1個月,采用癌癥患者生命質量測定量表(EORTC QLQ-C30)[6]評價患者生命質量;術后并發癥的發生情況;進行為期2年的隨訪,若隨訪期間患者死亡即隨訪結束,比較兩組患者腫瘤復發率、遠處轉移率及生存率。

2 結 果
2.1兩組患者術中情況比較 與對照組比較,研究組手術時間較短,術中出血量較少(t=3.481、10.962,P<0.05);兩組患者淋巴結清掃個數無明顯差異(t=1.906,P>0.05)。見表1。
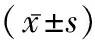
表1 兩組患者術中情況比較
2.2兩組患者術后恢復情況比較 與對照組比較,研究組初次下床活動時間、陣痛時間、引流時間、排氣時間及總住院時間較短(P<0.05)。見表2。
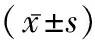
表2 兩組患者術后恢復情況比較
2.3兩組患者治療前后生命質量評分比較 治療后,兩組患者軀體功能、認知功能、角色功能、情緒功能、社會功能評分均升高,且研究組高于對照組(P<0.05)。見表3。
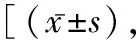
表3 兩組患者治療前后生命質量評分比較分]
2.4兩組患者并發癥發生率比較 對照組出現吻合口瘺3例、出血3例、腹腔積液感染7例、切口感染9例、胃潴留6例,并發癥發生率為26.73%(28/101),研究組出現出血2例、腹腔積液感染3例、切口感染3例,并發癥發生率為7.84%(8/102),研究組并發癥發生率明顯低于對照組(χ2=13.747,P<0.05)。
2.5兩組患者2年復發率、遠處轉移率及生存率比較 術后隨訪2年,對照組復發率為8.91%(9/101)、遠處轉移率為6.93%(7/101)、生存率為91.09%(92/101),研究組復發率為5.88%(6/102)、遠處轉移率為3.92%(4/102)、生存率為95.10%(97/102)。兩組間復發率、遠處轉移率及生存率無明顯差異(χ2=0.680、0.897、1.270,P>0.05)。
3 討 論
CME手術是建立在結腸系膜胚胎學及臨床解剖學基礎上的手術方式,該手術充分暴露腫瘤的營養血管并高位結扎,可以增加淋巴結清掃范圍;腸系膜切除操作界面為臟層筋膜和壁層筋膜間隙,沿此間隙銳性游離腸系膜既能保證腸系膜完整性,又能避免結腸淋巴引流暴露引起的腫瘤散播,能夠最大化的清除淋巴結和腫瘤組織殘留,改善預后[7]。右半結腸癌主要有中間入路及側方入路兩種入路方式,中間入路法首先結扎腫瘤營養血管根部,處理腸系膜,再由內向外游離并切斷含有腫瘤的腸管及腸系膜,更符合“腫瘤非接觸”的原則,可最大程度防止癌細胞進入循環,避免遠處轉移[8]。
本文結果顯示,與對照組比較,研究組手術時間較短、術中出血量較少(P<0.05),兩組患者淋巴結清掃個數無明顯差異(P>0.05),手術時間長、術中出血量多均為影響患者預后的不良因素,表明腹腔鏡中線入路右半結腸CME手術能明顯縮短手術時間,減少對正常組織的損傷,降低術中出血量。結果還顯示,與對照組比較,術后初次下床活動時間、陣痛時間、引流時間、排氣時間及總住院時間較短,治療后軀體功能、認知功能、角色功能、情緒功能、社會功能評分較高(P<0.05),表明腹腔鏡中線入路右半結腸CME手術能明顯縮短患者恢復時間,促進患者恢復,改善生命質量,這與腹腔鏡手術創傷小,對正常生理功能和內環境干擾小的優點有關,也正因如此,研究組并發癥發生率低于對照組(P<0.05)。目前,腹腔鏡手術應用于結腸癌治療仍存在一定爭議,有研究[9]認為人工CO2氣腹是手術后腫瘤原位轉移的重要因素之一。而且關于腹腔鏡手術治療的遠期療效的研究也較少。我們在術后對患者進行了為期2年的隨訪,結果顯示,兩組間2年復發率、遠處轉移率及生存率無明顯差異(P>0.05),表明腹腔鏡中線入路右半結腸CME手術不會增加復發率及遠處轉移率,2年生存率也與開腹手術無明顯差異,不影響患者預后,安全性值得肯定。
綜上所述,腹腔鏡中線入路右半結腸CME手術治療右半結腸癌患者的臨床療效確切,能夠縮短手術時間,減少出血,縮短術后恢復時間及住院時間,提高生命質量,降低并發癥的發生率,且預后較好。

