多灶性PTMC與單灶性PTMC轉移的危險因素對比
李 偉 安樹才 王 磊 王智浩 李 玲
1 山東省青島市黃島區區立醫院普外科 266400; 2 青島大學附屬醫院甲狀腺外科
近年來,隨著人們健康意識的普及、高頻多普勒超聲及細針穿刺技術的進步,甲狀腺乳頭狀癌(PTMC)的發病率逐年上升,盡管大多數甲狀腺乳頭狀癌預后良好,但仍有一部分甲狀腺癌侵襲性強,容易發生轉移和復發。多灶性甲狀腺乳頭狀癌占PTMC的20%~40%[1],侵襲性更強,更容易發生頸部淋巴結的轉移。本文探討多灶性PTMC與單灶性PTMC的臨床病理特點,分析二者之間轉移危險因素的差異性,為多灶性PTMC的規范治療提供臨床資料。
1 資料和方法
1.1 臨床資料 選取2013年2月—2018年7月青島大學附屬醫院及青島市黃島區區立醫院收治366例PTMC患者為觀察對象。其中單灶性PTMC患者251例。多灶性PTMC患者115例,病灶位于左側15例,位于右側27例,峽部1例,雙側72例。本研究嚴格按照“CONSORT聲明”設計,取得醫院倫理委員會審核批準及患者或家屬的知情同意。
1.2 入選標準 納入標準:初治患者,術后病理證實為甲狀腺乳頭狀癌,手術方式為腺葉切除加中央區淋巴結清掃,或腺葉切除加中央區淋巴結清掃、側頸淋巴結清掃術。排除標準:其他類型甲狀腺癌,合并其他惡性腫瘤,甲狀腺轉移癌,手術方式不符合,既往有放射治療史,甲狀腺癌合并遠處轉移,依從性差者。
1.3 方法 所有患者手術均由同組甲狀腺外科醫生團隊完成,采用傳統低領式切口,單灶患者手術方式為甲狀腺患側腺葉切除術加患側中央區淋巴結清掃術。多灶患者采用甲狀腺全切除術加中央區淋巴結清掃術,根據術前彩色多普勒和術中中央區淋巴結轉移情況選擇性行功能性頸部淋巴結清掃。所有患者術后病理均證實為甲狀腺乳頭狀癌,統計單灶性PTMC和單灶性PTMC組中央區淋巴結、側頸淋巴結轉移數據,綜合年齡、性別、是否合并橋本甲狀腺炎、是否侵犯被膜等因素進行分析,探討多灶性PTMC與單灶性PTMC轉移風險因素的差異性。
2 結果
2.1 基本資料比較 多灶性PTMC和單灶性PTMC患者在性別、年齡、是否合并橋本甲狀腺炎比較,差異無統計學意義。115例多灶性PTMC患者,63例侵及被膜,約占54.8%,高于單灶性PTMC患者(35.9%,90/251),差異有統計學意義(P<0.05),見表1。
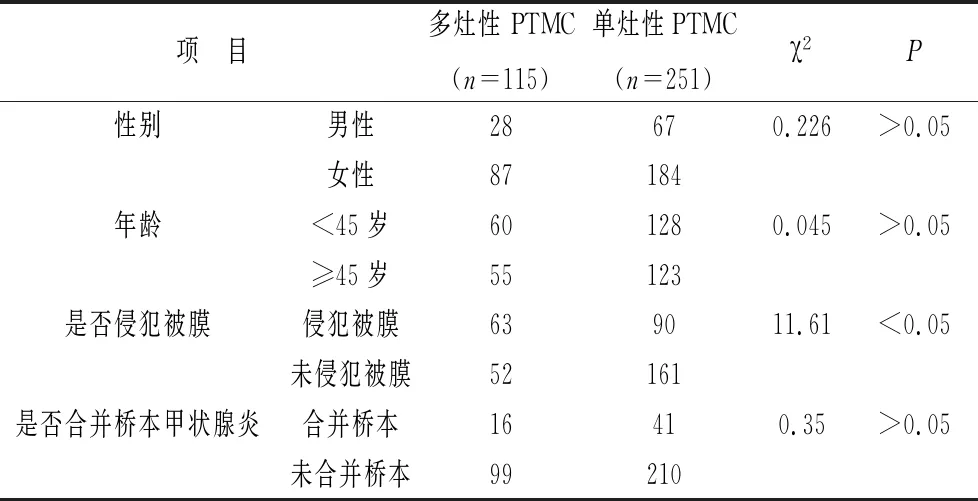
表1 多灶性 PTMC患者與單灶性PTMC患者基本資料比較
2.2 多灶性PTMC與單灶性PTMC頸部淋巴結轉移比較115例多灶性甲狀腺乳頭狀癌患者中,70例發生中央區淋巴結轉移(60.9%),轉移率高于單灶性甲狀腺乳頭狀癌患者的36.3%(91/251),差異有統計學意義(χ2=19.39,P<0.05)。115例多灶性甲狀腺乳頭狀癌患者中,22例發生側頸淋巴結轉移(19.1%),轉移率高于單灶性甲狀腺乳頭狀癌患者的7.6%(19/251),差異有統計學意義(χ2=5.51,P<0.05)。
3 討論
近年來,甲狀腺癌發病率呈上升趨勢,是頭頸部最常見的惡性腫瘤之一。甲狀腺癌分化較好,惡性程度較低,絕大多數預后良好,然而多灶性和頸部淋巴結轉移依然是甲狀腺癌重要的生物學特征,影響患者的預后。目前關于甲狀腺癌多灶的起源仍沒有明確結論,主要存在兩種說法。一種是單克隆起源學說[2],認為多發癌灶均來源于同一腫瘤細胞,原發癌通過腺體內豐富的淋巴管網在腺體內擴散、轉移,進而形成多發病灶。第二種說法是近年來提出的異時獨立起源學說,該學說主要基于分子檢測技術的發展,認為多發癌灶來源于不同的祖細胞,癌灶之間并沒有直接關系,目前的染色體、基因水平的深入研究也進一步印證可能存在的異時獨立起源。相對于單灶PTMC,多灶性PTMC的惡性程度更高,侵襲性更強,頸部淋巴結轉移率更高[3],有研究表明頸部淋巴結轉移率約占60%,術后復發風險高,預后不良。關于多灶性PTMC的手術方式依然存在爭議,美國ATA指南推薦全甲狀腺切除術,對于中央區淋巴結有轉移的行中央區淋巴結清掃,沒有轉移的是否清掃中央區淋巴結尚無定論。根據目前研究,國內學者推薦常規行中央區淋巴結清掃,根據中央區淋巴結轉移情況和腫瘤浸潤情況選擇是否行根治性頸部淋巴結清掃術[4]。
筆者前期研究發現,性別、年齡是單灶性甲狀腺乳頭狀癌的獨立危險因素。本文發現,多灶性PTMC男女比例低于單灶性PTMC患者,二者之間差異無統計學意義。多灶性PTMC患者發病年齡大于單灶性PTMC患者,表明甲狀腺多發結節癌變多見于年齡較大患者,可能與甲狀腺乳頭狀癌的惰性特點有關,隨著時間推移,多發結節的惡變風險逐漸增加。因此對于年齡較大的甲狀腺多發結節患者,要警惕多灶性甲狀腺癌的發生。然而本文結果顯示二者之間的差異沒有統計學意義,可能與單中心研究,樣本量小有關,期待多中心、大樣本資料的證實。
多灶性PTMC多見于雙側癌,有資料表明70%~88%[5]的患者發生于雙側,本文中發現病灶位于雙側甲狀腺者約占62.61%。橋本甲狀腺炎是一種常見的甲狀腺免疫性疾病,在橋本甲狀腺炎腺體組織中發現半乳糖凝集素3、CK19等與甲狀腺乳頭狀癌相關的腫瘤標志物,因此有些學者認為橋本甲狀腺炎是甲狀腺乳頭狀癌的癌前病變。Konturek等[6]研究表明,多灶性是PTMC合并橋本甲狀腺炎的獨立危險因素,多灶性PTMC更容易合并橋本甲狀腺炎。然而本研究中多灶性PTMC合并橋本甲狀腺炎的比例低于單灶性PTMC患者,差異有統計學意義,期待更大樣本、多中心前瞻性研究加以證實。
本文發現,多灶性PTMC患者侵犯被膜的發生率明顯高于單灶性PTMC患者,差別具有統計學意義,表明多灶性PTMC相對于單病灶具有局部浸潤性更強,更容易發生轉移。甲狀腺被膜外有豐富的淋巴管網,通過淋巴管引流至頸部不同區域的淋巴結,因而腫瘤細胞侵犯被膜,發生腺外浸潤,更容易通過淋巴管網發生頸部淋巴結轉移,被膜侵犯是甲狀腺乳頭狀癌轉移的獨立危險因素[7]。中央區淋巴結是甲狀腺癌轉移的第一站淋巴結,Yin X等[8]研究報道,多灶性PTMC患者中央區淋巴結轉移率為23.3%~58.5%,本文115例多灶性PTMC患者,中央區淋巴結轉移率60.9%,遠高于單灶性PTMC中央區淋巴結轉移率的36.3%(P<0.05)。因此,對于多灶性PTMC患者,應行全甲狀腺切除術及中央區淋巴結清掃。另外研究發現,多灶性PTMC患者側頸淋巴結轉移率高于單灶性PTMC患者(P<0.05),說明多灶性PTMC患者更容易發生側頸淋巴結轉移,這與國內學者翟寶偉研究一致[9]。多灶性PTMC患者具有更高的中央區和側頸淋巴結轉移也印證了多灶性PTMC存在單克隆起源和異時獨立起源,正是因為原發腫瘤通過甲狀腺腺內眾多淋巴管網,才可能在甲狀腺體內播散轉移,同時通過淋巴管網擴散到中央區淋巴結和側頸淋巴結,導致頸部淋巴結轉移率大大提高。
本文分析多灶性PTMC與單灶性PTMC的臨床病理特點,比較二者之間轉移危險因素的差異性,發現相對于單灶PTMC,多灶性PTMC更容易侵犯被膜、腺外浸潤,出現中央區及側頸淋巴結轉移。因而臨床工作中,對于多灶性PTMC患者應采取甲狀腺全切除術及患側中央區淋巴結清掃,術中中央區淋巴結快速病理檢查,根據中央區淋巴結轉移數目和腫瘤侵襲程度考慮行功能性頸部淋巴結清掃。由于本研究是單中心、回顧性研究,樣本量小,資料可能有所偏差,并且隨訪時間短,缺乏復發率、并發癥等相關資料分析,希望將來設計更大樣本,前瞻性研究以期獲得更加準確的結論。

