集束化護理在腸鏡檢查腸道準備中的應用研究*
羅 娟,盧森強,周辰怡,彭慶豐,胡燕榮,盧艷如
(河池市第一人民醫院,廣西 河池 547000)
近年來,腸道疾病發病率呈升高和年輕化趨勢。腸道內鏡檢查可直觀地發現腸內黏膜病變,并可于鏡下取出病變組織進行病理檢查,為腸道疾病的早診斷、早治療提供了可靠條件[1]。而腸鏡檢查的先決條件之一是必須保證腸道清潔,內鏡檢查的視野清晰才能有利于更準確地發現腸道內病變。但在臨床實踐中受諸多因素的影響,導致腸鏡檢查的清潔度不達標,以至于影響腸鏡檢查的效果。集束化護理指當患者在難以避免的風險下進行治療時由醫護人員提供一系列安全、有效的護理干預的集合[2]。集束化護理理念的形成是將循證文化引入床邊管理并為重癥患者普遍存在的某種疾病創造最佳的護理實踐指南[3]。主要是對基礎護理進行強化[4],是由大于或等于3個經循證證實的措施組成的一組護理方案,通過一種促進健康的策略,提高護理質量[5-6]。集束中的各項措施應該在同一時間、同一地點實施,每一項的實施均用“是”或“否”評判。腸鏡檢查患者術前腸道清潔度的集束化護理包括了一系列護理措施的集合,包括方案的制定、團隊合作、人員培訓、執行過程的監管等,每一項均缺一不可才能取得良好的臨床效果。本研究探討了集束化護理對腸鏡檢查患者腸道準備過程中清潔度及患者滿意度的影響,現報道如下。
1 資料與方法
1.1資料
1.1.1一般資料 選取2018年6月至2020年6月本院收治的行結腸鏡檢查患者380例,其中男222例,女158例;年齡2l~80歲,平均(53.2±4.6)歲。采用隨機對照方法分為研究組(191例)和對照組(189例)。2組患者年齡、性別、病情、文化程度等一般資料比較,差異均無統計學意義(P>0.05),具有可比性。見表1。

表1 2組患者一般資料比較
1.1.2納入標準 (1)未合并其他重大疾病;(2)精神正常。(3)對本研究內容了解并簽署同意書自愿參與本研究。
1.1.3排除標準 (1)存在腸鏡檢查禁忌證;(2)治療依從性差;(3)不能配合完成本研究者。
1.2方法
1.2.1護理方法
1.2.1.1對照組 常規口頭講解腸道準備流程及腸道清潔劑使用方法。
1.2.1.2研究組 采用集束化護理干預方案。(1)成立集束化護理小組:成員包括科主任、內鏡醫生和主管護士及責任護士,并對醫護人員進行規范流程的培訓。(2)具體實施:①方案制定,詳細詢問病情,根據患者個人情況制定個體化腸道準備方案。②患者告知,與患者交流10~15 min,告知腸道清潔對腸鏡檢查成功的重要性,飲食限制的時間和要求,檢查前做好充分的心理疏導,提升患者治療信心。③宣教,根據患者個人認知程度針對性選擇思維導圖法和視頻宣教法;檢查前通過電話、微信等方式了解患者飲食及口服清潔劑情況,提高患者依從性。④飲食準備,檢查前1 d進食低渣、低纖維飲食,如稀飯、面條、饅頭等,檢查前1 d晚上進食流食,如清燉肉湯、面湯、果汁等。⑤腸道準備,聚乙二醇電解質散有多種方案,如聚乙二醇(PEG)2 L方案:在結腸鏡檢查前4~6 h,每10~15分鐘服用250 mL,2 h內服完;PEG 3 L方案:腸道檢查前1 d晚上8:00服用1 L,檢查當天檢查前4~6 h服用2 L。服藥期間輕揉腹部,適當走動。口服液體量最多不超過4 L。清腸完成的指征是最后1次大便為清水便不含糞渣。⑥術后飲食,加強術后飲食指導干預,注意術后飲食營養、健康,早期進食流食類、易消化類飲食,循序漸進過渡至半流食、軟食、普食等。并注意營養搭配,促進患者早期康復。⑦特殊患者護理,如糖尿病患者應備糖塊,預防術中出現虛脫或低血糖反應;高齡患者在腸道準備期間給予補液等措施,預防水電解質失衡。(3)研究組長進行把關和質量控制。
1.2.2腸道清潔度判斷標準 采用國際公認的波士頓腸道清潔度量表評估2組患者腸道清潔度,按最差至清潔分為4級(0~3分)。≥6分為腸道準備合格。具體評分標準:(1)0分為糞便導致整段腸黏膜無法觀察;(2)1分為部分腸黏膜無法觀察;(3)2分為腸道黏膜觀察良好,但殘留少量污斑、混濁液體、糞便;(4)3分為腸道黏膜觀察良好,基本無殘留。
1.2.3觀察指標
1.2.3.1不良反應 觀察2組患者有無惡心、腹痛、腹脹、低血糖反應等常見癥狀,以及過敏性反應、心律失常、吸入性肺炎等罕見不良反應。
1.2.3.2滿意度 采用自制滿意度調查表評估2組患者滿意度,分為非常滿意、滿意和不滿意,滿意度=(非常滿意例數+滿意例數)/總例數×100%。
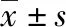
2 結 果
2.12組患者腸道清潔度比較 研究組患者腸道清潔度得分明顯高于對照組,差異有統計學意義(P<0.05)。見表2。

表2 2組患者腸道清潔度比較分)
2.22組患者不良反應發生情況比較 研究組患者不良反應發生率明顯低于對照組,差異有統計學意義(P<0.05)。見表3。

表3 2組患者不良反應發生情況比較[n(%)]
2.32組患者滿意度比較 研究組患者滿意度明顯高于對照組,差異有統計學意義(P<0.05)。見表4。

表4 2組患者滿意度比較
3 討 論
腸道內鏡檢查是確診多種消化系統疾病的“金標準”,而腸鏡檢查是否成功重要的一個因素就是腸道清潔度的準備是否到位。若檢查過程中有糞便存留將會導致視野不清楚,從而引起漏診和檢查失敗[7]。因此,腸道的清潔對腸鏡檢查至關重要。常規腸道準備存在以下不足:(1)對患者心理方面關注度不夠;(2)宣教死板,方法較單一枯燥,流于形式;(3)口服瀉藥過程中出現的不良反應,如惡心、嘔吐采取的預處理措施不足;(4)口服瀉藥方法千篇一律,沒有個體化設計方案。
集束化護理是一組護理干預措施,其中一系列元素均是經高級別循證醫學證據證實能改善患者預后,且這些措施共同實施更能改善患者預后[8]。在臨床檢查前參照文獻指南與臨床護理經驗采取一系列預處理措施可有效減少臨床不良事件的發生[9]。各項措施必須按路徑安排執行,并掌握好各項措施的注意事項。腸鏡檢查前的集束化護理措施主要體現在飲食限制、清潔劑的選擇、使用時間及用法、劑量及方案、不良反應的預處理、特殊人群的腸道準備(包括兒童、老人)、有腸道準備不充分危險因素的患者等,以及提高依從性和滿意度等方面的措施[10]。
本研究結果顯示,研究組患者腸道清潔度得分、滿意度均明顯高于對照組,不良反應發生率明顯低于對照組,差異均有統計學意義(P<0.05),表明集束化護理應用效果頗佳。分析原因:集束化護理在腸鏡檢查中能在檢查前完善護理方案,對患者的心理進行相應的護理,提升患者的檢查配合度,制定科學可實施的護理方案,在檢查過程中與檢查后對環境與患者自身的機體狀況及時進行相應的護理,預防不良事件的發生,同時,盡量滿足患者的護理需求,提升患者的護理滿意度。在腸道準備方面的優點:集束化護理在術前給予心理干預,提升了患者對一系列腸道準備要求的配合程度;各個集束化措施相輔相成,缺一不可,均是在規定的時間和地點內完成,如飲食管理方面,要求術前24 h內進食低渣、低纖維飲食,口服PEG也是要求必須在規定的時間內按規定的劑量服完。在檢查中和檢查后對患者自身的機體狀況及時給予相應的評估和護理,而且這些護理措施均具有高級別循證醫學證據[11]。因此,能預防不良事件的發生,從而提升患者的滿意度[12]。
本院的集束化護理做法是在腸道準備的飲食限制方面,低渣/低纖維飲食與流質飲食相比,患者的耐受能力和依從性比較高。在腸道清潔劑的個體化方案方面,對存在腸道準備不充分的高危因素患者采用標準腸道準備、額外腸道準備;患有或疑似炎癥性腸病患者盡量小劑量聚乙二醇電解質散方案;高齡患者采用分次劑量方案、輔助措施等;聯合使用西甲硅油進行腸道準備,對去除氣泡效果好,術中檢查可獲得良好的手術視野;對年輕焦慮女性的腸道準備可采用乳果糖或番瀉葉、蔗糖口感更佳,更能提高服藥依從性。在患者依從性方面,采用電話、微信等方式指導患者,更能提高飲食及服藥依從性。
綜上所述,集束化護理干預對提高腸鏡檢查患者腸道準備清潔度及滿意度方面效果顯著,值得臨床推廣應用。但在臨床工作中還存在一些不足之處,如人員培訓是否到位、具體工作環節執行力是否到位、多學科團隊配合是否到位等問題,尚有待于進一步完善和提高。

