BMI與腎移植術(shù)后早期恢復(fù)效果的關(guān)系*
錢才媛,王殿珍,梅童童,劉 燕,孫進(jìn)思,黃 榮,陳曉玲
(武漢大學(xué)人民醫(yī)院東院腎科,湖北 武漢 430200)
目前,對慢性腎臟疾病的最終階段即終末期腎病(ESRD)的常用治療方法為腎臟替代治療,包括腎移植、血液透析、腹膜透析等。而腎移植被認(rèn)為是ESRD最有效的替代治療。與長期透析治療患者比較,腎移植患者生存期更長,生活質(zhì)量更高[1]。但腎移植術(shù)后影響移植腎存活率及受體預(yù)后是移植術(shù)后密切關(guān)注的問題,影響這方面的因素眾多,如用藥依從性、術(shù)后生活作息、感染、血壓的控制等。有研究發(fā)現(xiàn),患者體重管理對腎移植術(shù)后的恢復(fù)情況及預(yù)后同樣具有重要影響[2-3]。但目前對腎移植患者不同體重指數(shù)(BMI)水平與移植術(shù)后恢復(fù)效果的評估和預(yù)測的研究并不多見。本研究分析了本院收治的119例不同BMI的腎移植患者術(shù)后1周腎功能及1個月內(nèi)不良事件發(fā)生率,評價了腎移植患者術(shù)前BMI對腎移植術(shù)后恢復(fù)效果的影響及預(yù)測價值,并探討了個體化護(hù)理方案對肥胖腎移植術(shù)前患者的重要作用,現(xiàn)報道如下。
1 資料與方法
1.1資料
1.1.1一般資料 選取2018年12月至2020年8月本院腎科收治的ESRD并行同種異體活體腎移植患者119例,其中男82例,女37例。根據(jù)患者術(shù)前BMI水平分為偏瘦組(BMI<18.5 kg/m2,21例)、正常組(BMI 18.5~<23.9 kg/m2,64例)、超重組(23.9~<27.9 kg/m2,26例)和肥胖組(BMI≥27.9 kg/m2,8例)。4組患者性別、年齡、心率等一般資料比較,差異均無統(tǒng)計學(xué)意義(P>0.05)。見表1。

表1 4組患者一般資料比較
1.1.2排除標(biāo)準(zhǔn) (1)合并肝功能不全、冠心病、糖尿病、腫瘤等;(2)患有其他系統(tǒng)疾病,如嚴(yán)重感染、腦卒中、慢性阻塞性肺疾病、哮喘、結(jié)締組織病、甲狀腺疾病等;(3)年齡小于18歲;(4)非首次腎移植者。
1.2方法
1.2.1基本信息收集 包括年齡、性別、心率、吸煙、飲酒、高血壓情況等。
1.2.2圍手術(shù)期護(hù)理指導(dǎo) 4組患者均給予相同的護(hù)理指導(dǎo),即指導(dǎo)患者正確服用相關(guān)藥物,進(jìn)行合理飲食,避免辛辣刺激食物;做好臨床護(hù)理記錄及交接班記錄。
1.2.3手術(shù)及免疫抑制方案 4組患者腎移植術(shù)均采用經(jīng)典下腹部大“L”型切口,將移植腎置入髂窩內(nèi),腎動脈與髂內(nèi)動脈吻合或與髂外動脈吻合,腎靜脈與髂外靜脈吻合。輸尿管與膀胱行Lich-Gregoir法抗反流吻合。術(shù)后免疫抑制方案給予三聯(lián)免疫抑制劑治療。
1.2.4觀察指標(biāo) 4組患者術(shù)后1周常規(guī)復(fù)查相關(guān)實驗室指標(biāo)[包括尿量、血清肌酐、血清尿素氮、腎小球濾過率(GFR)]。記錄術(shù)后1周全天尿量;術(shù)后1個月回訪詳細(xì)詢問患者不良事件發(fā)生情況,包括感染、心血管事件、急性排斥反應(yīng)、肝功能異常、移植腎功能恢復(fù)延遲(DGF)及再入院情況。
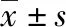
2 結(jié) 果
2.14組患者實驗室檢驗指標(biāo)比較 與正常組比較,超重組、肥胖組患者移植術(shù)后1周血清肌酐、血清尿素氮均偏高,GFR偏低,差異均有統(tǒng)計學(xué)意義(P<0.05)。超重組、肥胖組患者術(shù)后1周尿量與正常組比較,差異均無統(tǒng)計學(xué)意義(P>0.05);偏瘦組患者各項指標(biāo)與正常組比較,差異均無統(tǒng)計學(xué)意義(P>0.05);超重組患者血清肌酐、血清尿素氮、GFR與肥胖組比較,差異均無統(tǒng)計學(xué)意義(P>0.05)。見表2。
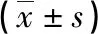
表2 4組患者實驗室檢驗指標(biāo)比較
2.24組患者不良事件發(fā)生情況比較 超重組、肥胖組患者術(shù)后1個月感染、再住院發(fā)生率均明顯高于正常組,差異均有統(tǒng)計學(xué)意義(P<0.05);肥胖組患者心血管事件、肝功能異常、DGF發(fā)生率均明顯高于正常組,差異均有統(tǒng)計學(xué)意義(P<0.05);超重組患者心血管事件、肝功能異常、DGF發(fā)生率與正常組比較,差異均無統(tǒng)計學(xué)意義(P>0.05);與超重組比較,肥胖組患者除急性排斥反應(yīng)外其他不良事件發(fā)生率均明顯升高,差異均有統(tǒng)計學(xué)意義(P<0.05);與正常組比較,偏瘦組患者再住院發(fā)生率明顯升高,差異有統(tǒng)計學(xué)意義(P<0.05);偏瘦組患者其余不良事件發(fā)生率與正常組比較,差異均無統(tǒng)計學(xué)意義(P>0.05)。見表3。

表3 4組患者不良事件發(fā)生情況比較[n(%)]
3 討 論
隨著人們生活水平的提高,我國居民超重和肥胖基數(shù)不斷增加,ESRD患者中超重及肥胖者所占比例也呈進(jìn)一步增長的趨勢[4]。給ESRD患者的預(yù)后帶來了不良影響,對透析患者,過高的BMI會增加死亡風(fēng)險,同時肥胖患者腎移植成功率較低,更容易出現(xiàn)傷口感染及DGF[5]。張玲玲等[3]通過對356例腎移植受者術(shù)后的臨床特點(diǎn)分析發(fā)現(xiàn),肥胖患者移植術(shù)后移植腎的功能恢復(fù)較慢,急性排斥反應(yīng)與慢性腎移植病發(fā)生率較高,雖然沒有明顯增加患者死亡風(fēng)險,但仍對患者的預(yù)后有較大不良影響。羅用文等[6]在對1 041例腎移植術(shù)患者的研究中發(fā)現(xiàn),超重和肥胖可增加腎移植術(shù)后患者發(fā)生DGF的風(fēng)險,是發(fā)生腎移植術(shù)后DGF的獨(dú)立危險因素。同時,腎移植術(shù)后患者體重的增加可引起患者新發(fā)糖尿病等疾病風(fēng)險,間接導(dǎo)致移植腎功能喪失[7]。
本研究結(jié)果顯示,超重、肥胖患者腎移植術(shù)后1周腎功能恢復(fù)情況比BMI正常者差,而且術(shù)后1個月不良事件發(fā)生率明顯升高。本研究還發(fā)現(xiàn),低水平BMI患者在腎移植術(shù)后1個月內(nèi)再住院發(fā)生率較BMI正常者升高,預(yù)示偏瘦患者腎移植術(shù)后在遠(yuǎn)期預(yù)后中可能同樣受到不良影響。因此,不難得出結(jié)論,腎移植患者手術(shù)前后的體重管理,無論是對超重、肥胖還是消瘦患者,在近期預(yù)后中均具有重要作用。而個體化護(hù)理干預(yù)對腎移植術(shù)后患者的近期恢復(fù)及遠(yuǎn)期預(yù)后均具有重要影響。多項研究發(fā)現(xiàn),對腎移植術(shù)后患者實施個體化護(hù)理干預(yù)有助于患者體重管理,從而緩解其不良心理狀態(tài),同時減少肺部感染和排斥反應(yīng)等并發(fā)癥的發(fā)生[8-10]。另外,行腎移植術(shù)的年輕人群對“互聯(lián)網(wǎng)+”生活方式干預(yù)接受度較高,可通過該種方式幫助患者術(shù)后控制BMI,改善患者近期及遠(yuǎn)期預(yù)后[11-12]。同時,MAJONI等[13]發(fā)現(xiàn),不僅對超重和肥胖患者,而且對于術(shù)前BMI正常者在腎移植術(shù)后也可出現(xiàn)體重增加,從而嚴(yán)重影響患者腎移植術(shù)后的恢復(fù)。提示對腎移植患者無論BMI是否處于正常范圍,其體重的管理均應(yīng)受到重視,并根據(jù)患者具體情況采取全程的個體化護(hù)理干預(yù)措施。
在今后的研究中將進(jìn)一步擴(kuò)大樣本量,錄入更多患者信息,擴(kuò)大研究范圍;同時,將進(jìn)一步對腎移植術(shù)后患者的個體化護(hù)理進(jìn)行更詳細(xì)的研究,為每例腎移植術(shù)患者制定最符合患者的護(hù)理方案,使患者的臨床獲益最大化。
綜上所述,BMI是預(yù)測腎移植術(shù)后患者早期腎功能恢復(fù)效果的重要指標(biāo),建立個體化護(hù)理模式對腎移植患者體重的管理至關(guān)重要。

