實時三維超聲心動圖聯合二維斑點追蹤成像評價心房顫動患者左心結構及功能
韓 蕊 梅迎晨 鄭 梅 陳游洲 趙興山
北京積水潭醫院心內科,北京 100035
心房顫動簡稱“房顫”,是成人最常見的心律失常,其發病率呈逐年上升趨勢[1],并被認為與心力衰竭[2]、血栓栓塞以及缺血性腦卒中等的發生密切相關,嚴重影響患者的生活質量。研究顯示,房顫對于左房及左室重構均存在不利影響[3-5]。相較于常規二維超聲心動圖,實時三維超聲技術(real-time three-dimensional echocardiography,RT-3DE)以及二維斑點追蹤技術(two-dimensional speck tracking technologyspeckle tracking echocardiography,2D-STE)可更為全面而敏感地評估房顫患者左心結構及功能,并具有無角度依賴性、可重復性好等優勢。本研究旨在通過借助以上超聲診斷的前沿手段,評價房顫患者左心結構及功能情況,進而探討房顫對于患者左心的影響。
1 對象與方法
1.1 研究對象
選擇2018 年1 月至2020 年12 月北京積水潭醫院心內科住院的房顫患者65 例為觀察對象,納入標準:①符合《2020 ESC 房顫診斷及管理指南》[6]中的診斷標準及分型定義;②N 末端前體腦利鈉肽水平為正常范圍。排除標準:①年齡<18 歲;②合并心力衰竭、各種類型心肌病、心臟瓣膜病、先天性心臟病及心包疾病;③肝、腎功能不全;④合并呼吸系統疾病;⑤合并甲狀腺功能異常;⑥合并嚴重感染、貧血或腫瘤;⑦有心力衰竭癥狀和體征;⑧既往行射頻消融治療;⑨超聲圖像不清晰,難以分析。依據房顫類型將患者分為持續性房顫(persistent atrial fibrillation,PerAF)組(30 例)和陣發性房顫(paroxysmal atrial fibrillation,PAF)組(35 例)。PerAF 組男18 例,女12 例;平均年齡(65.35±6.39)歲。PAF 組男20 例,女15 例;平均年齡(63.73±8.79)歲。兩組一般資料比較,差異無統計學意義(P >0.05),具有可比性。
1.2 評估方法
1.2.1 儀器與軟件 采用Philips EPIQ-7C 彩色多普勒超聲儀(荷蘭飛利浦公司),配備S5-1 相控陣探頭和X5-1 矩陣探頭,分析軟件為Philips QLAB 13.0 定量分析軟件(脫機版)。
1.2.2 RT-3DE 應用X5-1 探頭,在HM ACQ 模式下,采集4~6 個心動周期圖像。應用脫機版QLAB 13.0 分析軟件,自動計算受檢者左房最大容積(maximum left atrial volume,LAVmax)、左房最小容積(minimum left atrial volume,LAVmin)、左房排空分數(left atrial emptying fraction,LAEF)、左房容積指數(left atrial volume index,LAVI)、左室舒張末期容積(left ventricular enddiastolic volume,LVEDV)、左室收縮末期容積(left ventricular end-systolic volume,LVESV),以上指標均根據體表面積進行標準化。
1.2.3 2D-STE 應用S5-1 探頭,依次存儲受檢者心尖:四腔心/兩腔心。應用QLAB 13.0 分析軟件的Auto Strain LA、Auto Strain LV 程序,計算左房儲庫縱向應變(left atrial reservoir strain,LASr)、左房導管縱向應變(left atrial conduit strain,LAScd)、左房收縮縱向應變(left atrial contraction strain,LASc)以及左室整體長軸應變(global longitudinal strain,GLS)。由于LASr 為正值,其余均為負值,故本研究均以絕對值表示。
PAF 組以上所有指標均在竇性心律且心率<100 次/min時進行,動態圖像存儲至少4 個心動周期,PerAF 組檢查時平均心室率均<100 次/min,動態圖像存儲至少6 個心動周期,每個數值尋找R-R 間期相對恒定的3 個心動周期,計算3 次,取平均值。
1.3 統計學方法
采用SPSS 26.0 軟件進行數據分析,符合正態分布的計量資料用均數±標準差()表示,兩組間比較采用t 檢驗;不符合正態分布的采用中位數(M)和四分位數(P25,P75)表示,兩組間比較采用Mann-Whitney U 檢驗。計數資料用例數或百分率表示,組間比較采用χ2檢驗。相關性采用Pearson 相關分析。以P <0.05為差異有統計學意義。
2 結果
2.1 兩組RT-3DE 指標比較
兩組LAVmax 比較,差異無統計學意義(P >0.05);PerAF 組LAVmin、LAVI、LVEDV、LVESV 高于PAF 組,LAEF 低于PAF 組,差異均有統計學意義(P <0.05)。見表1。
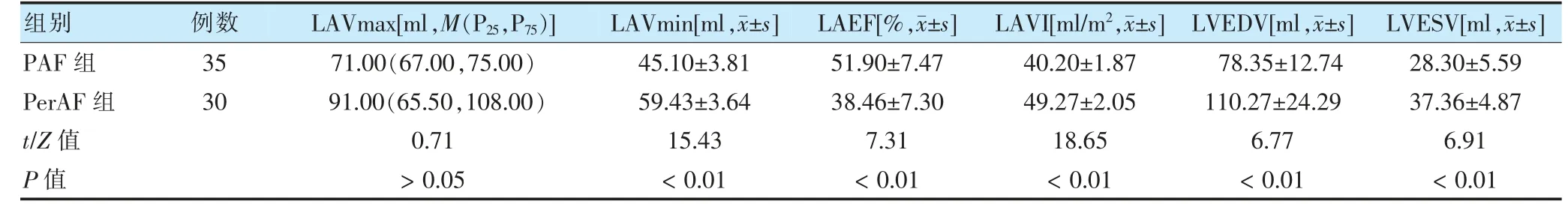
表1 兩組RT-3DE 指標比較
2.2 兩組2D-STE 指標比較
PerAF 組LASr、LAScd、LASc 及左室GLS 低于PAF 組,差異均有統計學意義(P <0.05)。見表2、圖1~2。
表2 兩組2D-STE 指標比較(%,)

表2 兩組2D-STE 指標比較(%,)
注 2D-STE:二維斑點追蹤成像;PAF:陣發性房顫;PerAF:持續性房顫;LASr:左房儲庫縱向應變;LAScd:左房導管縱向應變;LASc:左房收縮縱向應變;GLS:整體長軸應變
2.3 LAVI 與左房及左室應變相關性分析
Pearson 相關分析顯示,LAVI 與LASr、LAScd、LASc 及GLS 呈負相關(r=-0.47、-0.49、-0.63、-0.49,P <0.01)。
3 討論
房顫患者的左房結構和功能受損已被研究證實[7-8],其典型特征是左房的重構[9],并引起左房出現電位起源及傳導異常[10]。反之,以上改變使房顫更易發生和維持,形成惡性循環。傳統超聲心動圖評價左房結構,需借助于多個平面,且存在人為測量誤差及角度依賴性等不利因素。而RT-3DE 可不依賴原有的左心幾何構型假設,客觀反映左房形態,尤其在評價房顫患者左房結構方面具有明顯優勢,且與磁共振有良好的一致性[11-15]。房顫對于左房的功能亦有顯著影響。正常左房存在儲庫、傳導和輔助泵等3 個主要功能。房顫發作時,左房以上3 種功能均有不同程度降低[16],其中最顯著的是輔助泵功能的下降[17]。2D-STE 可對心肌組織的回聲斑點運動進行追蹤,借以反映患者心肌節段性或整體性的收縮功能[18],且更為敏感、可靠,而左房應變指標已被認為是房顫進展的重要預測因子[19]。
房顫不僅僅是一種心房疾病,它對左心室亦可產生不利影響。長期房顫有加重患者心室重塑的可能,這可能是由于房顫發作,使交感神經系統與腎素-血管緊張素系統被激活,打亂左室心肌纖維的正常順序,引起左室順應性降低,左室充盈壓增高,導致左室擴大[20]。同時房顫還可以引起內皮功能障礙和心肌灌注受損,導致左室功能降低[21]。反之,心室的纖維化可能與房顫的病理生理過程密切相關,并隨著房顫的持續而惡化[22-23]。因此,心室的重構可以是房顫發生的原因或結果,并且這種改變可早于臨床癥狀出現時[24]。在評價左室功能時,GLS 較傳統的左室射血分數更為敏感[25],且較低的GLS 已被認為是房顫合并心力衰竭患者全因死亡的獨立預測因子[26-27]。
本研究結果顯示,房顫患者左房及左室的功能受損往往與左房容積的擴大呈負相關。因此,在日常臨床工作中需對患者左房容積進行動態評估,并對房顫進行盡早干預和治療,以降低其對左心整體功能的負面影響。
房顫的發病機制至今仍存有爭議,近年新的研究發現異位病灶的激活可能是其發生的驅動因素,同時心外膜脂肪組織和被脂肪浸潤的心肌可能成為房顫的新基質。目前研究認為,單薄的心房壁內可能存在復雜的三維電傳導結構,推動并維持了房顫[28]。隨著對心臟結構和功能研究的不斷深入,以及評價手段的不斷發展,將有利于臨床更新對房顫的認識,使患者得到更有針對性的治療。
本研究存在局限性,未能將患者的患病年限、竇性心律維持時間以及服藥情況等納入觀察。同時,對于PerAF 患者的數據測量及分析受限于心律狀態,可能存在一定偏倚。另外,本研究為單中心研究,樣本量偏小,且未能對受試者進行長期隨訪觀察,存在一定局限性,未來需結合長期大樣本隨訪研究,進一步觀察房顫對于左心結構及功能長期作用的效果。
綜上所述,PerAF 患者的左心重構及功能受損較PAF 患者更嚴重,RT-3DE 聯合2D-STE 可有效評估房顫患者左心結構及功能。

