米氮平聯合右佐匹克隆治療缺血性腦卒中后抑郁伴失眠的療效分析
程國輝 錢劍寧 鄧永杰
(廣東省廣寧縣人民醫院腦科,肇慶,526300)
近年來,缺血性腦卒中是常見腦血管疾病。隨著人口老齡化時代的到來,此疾病發病率仍在持續增高。一旦出現缺血性腦卒中疾病,應及時接受有效診治,但仍有大部分患者會發生并發癥,如并發缺血性腦卒中后抑郁伴失眠癥狀。數據顯示,我國缺血性腦卒中后抑郁發生率達到20%~39%[1]。同時,患者抑郁情緒、失眠癥狀也會對缺血性腦卒中疾病的預后產生不利影響,降低生命質量,增高死亡率。為此,對缺血性腦卒中后抑郁伴失眠患者進行有效治療非常重要。已有研究顯示,米氮平聯合右佐匹克隆治療缺血性腦卒中后抑郁伴失眠患者療效理想,且患者情緒和失眠均可得到明顯改善[2]。但目前此方面報告較少,我們選取86例缺血性腦卒中后抑郁伴失眠患者進行臨床分組對照研究,進一步觀察和評估米氮平聯合右佐匹克隆治療缺血性腦卒中后抑郁伴失眠患者的療效,現報道如下。
1 資料與方法
1.1 一般資料 選取廣寧縣人民醫院腦科收治的缺血性腦卒中后抑郁伴失眠患者86例作為研究對象,隨機分為對照組和觀察組,每組43例。對照組中男23例,女20例;年齡34~59歲,平均年齡(48.51±1.35)歲;病程4~15個月,平均病程(6.20±1.32)個月;體質量指數(BMI)為21.32~26.68 kg/m2,平均BMI(23.25±1.02)kg/m2;病變部位:19例基底節區(44.19%)、15例腦干部位(34.88%)、5例丘腦(11.63%)、2例額葉(4.65%)、2例頂葉(4.65%)。觀察組中男22例,女21例;年齡34~58歲,平均年齡(48.60±1.32)歲;病程3~15個月,平均病程(6.31±1.35)個月;BMI為21.15~26.98 kg/m2,平均BMI(23.28±1.01)kg/m2;病變部位:17例基底節區(39.53%)、16例腦干部位(37.21%)、4例丘腦(9.30%)、3例額葉(6.98%)、3例頂葉(6.98%)。一般基本資料經統計學分析,差異無統計學意義(P>0.05),具有可比性。本研究經我院醫學倫理委員會審批通過。
1.2 納入標準 1)符合《中國急性缺血性腦卒中診治指南2018》[3]中缺血性腦卒中判定標準的患者;2)病情穩定的患者;3)腦卒中發病后,每日睡眠時間<5 h,睡后易醒,入睡困難,醒后難入睡的患者;4)病歷資料齊全的患者;5)均簽字同意參加本研究的患者。
1.3 排除標準 1)有嚴重精神病史者;2)存在自殺意識和傾向者;3)因精神、意識障礙無法配合此次研究者;4)心、肝、腎功能異常者;5)納入研究前有服用抗抑郁或助眠類藥物史者;6)有乙醇濫用或依賴者(或其他藥物);7)卒中后發生癡呆、失語等并發癥影響配合者;8)其他藥物或器質性病變誘發的繼發性雙相情感障礙或抑郁癥者(如產后抑郁等);9)哺乳/妊娠階段者。
1.4 治療方法 2組患者均接受血壓控制、血脂干預,給予抗血小板聚集、改善腦循環等藥物治療,并指導康復鍛煉。對照組接受右佐匹克隆(成都康弘藥業集團股份有限公司,國藥準字H20100074)治療,睡前口服,3 mg/次,1次/d。觀察組在對照組治療基礎上聯合米氮平[Novartis(Bangladesh)Limited,國藥準字H20130772]治療,睡前口服,1次/d,開始給藥劑量為7.5 mg,連用3 d,根據患者癥狀加量至15 mg,控制最大給藥劑量為30 mg。2組患者均持續治療2個月。
1.5 觀察指標 1)療效觀察。根據患者體征、癥狀指標評估療效,顯效:癥狀消失,患者可正常工作、生活,無睡眠障礙,PSQI評分降低≥75%;有效:癥狀得到明顯改善,PSQI評分降低50%~74%;無效:未達到以上標準。2)治療前后采用漢密頓抑郁量表(HAMD)評估患者抑郁程度,評分<7分為正常;評分7~17分,可能存在抑郁;評分18~24分,肯定存在抑郁。3)采用匹茲堡睡眠質量指數量表(PSQI)評估患者睡眠質量,該量表包括日間功能障礙、睡眠效率、睡眠時間、睡眠障礙、入睡時間、睡眠質量、催眠藥物7個項目,每個項目評分0~3分,總分0~21分,得分越高表示睡眠質量越差。4)采用神經功能缺損評分量表(NIHSS)評估患者神經功能狀況,該量表包含意識、面癱、凝視、視野、肢體運動等方面,評分越低表示神經功能越好。5)在治療前后采集患者空腹靜脈血4 mL,標本經離心處理后,用熒光分光光度法檢測其去甲腎上腺素(NE)和5-羥色胺(5-HT)水平。

2 結果
2.1 2組患者臨床治療效果比較 觀察組治療總有效率為95.35%,對照組為79.07%,2組比較差異有統計學意義(P<0.05)。見表1。

表1 2組患者臨床治療效果比較[例(%)]
2.2 2組患者治療前后HAMD評分及NIHSS評分比較 治療前,2組患者HAMD評分及NIHSS評分比較,差異均無統計學意義(均P>0.05),治療后,2組患者HAMD評分及NIHSS評分均較治療前降低,觀察組降低幅度均大于對照組(均P<0.05)。見表2。
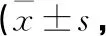
表2 2組患者治療前后HAMD評分及NIHSS評分比較分)
2.3 2組患者治療前后PSQI評分比較 治療前,2組患者PSQI評分比較,差異均無統計學意義(均P>0.05),治療后,2組PSQI評分均較治療前降低,觀察組降低幅度均大于對照組,2組比較差異有統計學意義(P<0.05)。見表3。
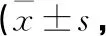
表3 2組患者治療前后PSQI評分比較分)
2.4 2組患者治療前后NE及5-HT水平比較 治療前,2組患者NE及5-HT水平比較,差異均無統計學意義(均P>0.05);治療后,2組患者NE及5-HT水平均升高,觀察組NE及5-HT水平均比對照組高,2組比較差異均有統計學意義(均P<0.05)。見表4。

表4 2組患者治療前后患者NE及5-HT水平比較
3 討論
缺血性腦卒中后抑郁伴失眠指卒中患者發病后,其癥狀不僅僅表現為卒中癥狀,此外還具有抑郁癥狀、失眠癥狀,如患者精力不足、失眠、興趣減少或缺失、情緒低落,或合并自責、悲觀、焦慮等,甚至出現自殺傾向。報告稱,卒中患者5年后發生抑郁癥的概率達50%以上。而缺血性腦卒中后抑郁伴失眠為影響缺血性腦卒中疾病預后的主要因素之一。因缺血性腦卒中抑郁伴失眠患者缺乏對此后生活的信心和希望,對疾病治療不抱有希望,所以,在此后的治療階段,若僅給予康復干預,不僅會影響到患者康復進度,也會降低疾病治療效果。甚至患者情緒與病情二者之間呈惡性循環,再次誘發卒中,加大疾病死亡率和殘疾率,患者家庭和社會均需承擔較大壓力。所以,關注缺血性腦卒中患者合并抑郁伴失眠患者的治療方式、治療療效等,均有積極意義。
缺血性腦卒中患者多合并抑郁伴失眠癥狀,主要表現為情緒低落、遲鈍、入睡困難、睡眠時間短、易醒等[4]。目前,暫不完全明確缺血性腦卒中合并抑郁伴失眠的具體發病機制,有學者認為可能與多巴胺、γ-氨基丁酸、5-羥色胺等神經激素分泌異常、神經遞質表達失調,以及心理、社會因素等有關[5]。抑郁伴失眠不僅會加重缺血性腦卒中疾病癥狀,且可能增高血壓,加大再梗死或再出血的危險性,延緩患者認知功能和神經功能恢復速度,因此確保治療療效非常重要。
睡眠參與調節人體生物周期節律、代謝變化、激素分泌、生活習慣等多方面的生理功能。人體睡眠時間不足或過長、或睡眠質量不高等均會對機體產生影響,如增高血脂異常、糖尿病、高血壓等發生危險性。同時,此類慢性病變為腦卒中發病的獨立危險因素。臨床將睡眠持續時間障礙分睡眠延長、睡眠不足,其中睡眠不足中較為常見的則為失眠。數據統計顯示,大約22%以上的成年人均會發生失眠癥狀,加大卒中發生危險性和死亡率。很多研究報告顯示,失眠為腦卒中發病的危險因素。因此,重視腦卒中患者睡眠障礙的治療有積極意義。本研究顯示,觀察組PSQI評分更理想(P<0.05),表明聯合給藥對失眠改善效果更理想。此與米氮平藥物能刺激機體大量生成5-HT、NE等物質有關。
本研究還顯示,觀察組血清5-HT、NE水平更高(P<0.05)。從疾病發病機制上來看,NE攝取抑制劑、選擇性5-HT、5-HT攝取抑制劑和拮抗劑等藥物均可用于治療缺血性腦卒中后抑郁伴失眠患者。本文中采用的米氮平藥物為抗抑郁類新型藥物,具有見效速度快、作用強的特征。此藥物在抗抑郁方面具有雙重效果,通過阻斷突觸前受體(如腎上腺素能受體),促進生成NE,讓5-HT細胞得到一定刺激后,加大5-HT生成量,并讓α2受體得到拮抗,進而發揮抗抑郁效果。因5-HT與NE的釋放速度均較為快速,且此2種遞質之間有協同效果,因此,其抗抑郁速度非常快。現有報告稱,米氮平藥物具備較強的藥效,可降低抑郁癥復發率,已經成為治療缺血性腦卒中后抑郁的常用藥物,其鎮靜效果較為良好,可程度不同地改善其睡眠質量和不良情緒。劉丹[13]學者也在報告中敘述了米氮平藥物的治療優勢。
綜上所述,將右佐匹克隆與米氮平聯合應用治療缺血性腦卒中后抑郁伴失眠患者的療效理想,患者不良情緒和睡眠質量得到明顯改善。

