PDW/PLT、RDW/ PLT與膿毒癥并發急性呼吸窘迫綜合征患者病情和預后的相關性分析
徐海濤,黃彬,盧安陽,楊朝棟,李娜,朱倫剛
膿毒癥是宿主對感染反應不足或失控引起的嚴重的、致命性器官功能障礙,根據膿毒癥3.0標準,我國每年有約250萬新發病例,70萬死亡病例[1]。急性呼吸窘迫綜合征(acute respiratory distress syndrome,ARDS)是膿毒癥常見的嚴重并發癥,合并ARDS明顯延長患者住院時間、增加病死率[2]。膿毒癥介導的全身炎性反應可激活凝血系統,消耗凝血因子,導致凝血功能紊亂, 凝血異常在膿毒癥多器官功能衰竭中發揮重要作用[3]。在重度膿毒癥誘導的ARDS大鼠肺組織中可檢測到促凝血因子組織因子、凝血酶受體高表達[4]。血小板分布寬度(platelet distribution width,PDW)是一種可評估血小板形態異質性和血小板反應性的參數,與血小板活化有關,與深靜脈血栓形成、心肌梗死等血栓事件均有關[5-6]。紅細胞分布寬度(red blood cell distribution width,RDW)是紅細胞大小變異系數,貧血、炎性反應、心肌梗死等均可引起RDW異常,RDW也被作為肺栓塞、深靜脈血栓形成的標志物[7]。鑒于此,本研究擬探討PDW/血小板計數(PLT)、RDW/ PLT比值與膿毒癥并發ARDS的關系,以期為臨床病情判斷和預測提供參考,報道如下。
1 資料與方法
1.1 臨床資料 選擇2018年1月—2020年9月綿陽市中心醫院收治的膿毒癥患者148例,其中并發ARDS 47例作為ARDS組,未發ARDS 101例作為NARDS組。ARDS組男30例,女17例,年齡(55.24±9.53)歲;基礎疾病:糖尿病21例,高血壓23例,冠心病12例,高脂血癥17例。NARDS組男69例,女32例,年齡(52.12±8.02)歲;基礎疾病:糖尿病48例,高血壓41例,冠心病30例,高脂血癥31例。2組一般資料比較差異無統計學意義(P>0.05),具有可比性。ARDS組參照柏林定義標準[8],根據氧合指數(氧分壓/氧體積分數)將ARDS組患者分為輕度亞組(201~300 mmHg)16例,中度亞組(101~200 mmHg)20例,重度亞組(≤100 mmHg)11例。本研究已經獲得醫院倫理委員會批準(S2018021),患者及其家屬知情同意并簽署知情同意書。
1.2 納入、排除標準 納入標準:(1)符合“中國膿毒癥/膿毒性休克急診治療指南(2018) ”診斷標準[9],經臨床系統檢查診斷為膿毒癥;(2)年齡18歲以上。排除標準:(1)既往患有肺氣腫、肺結核、職業性肺病;(2)因貧血、白血病、藥物過敏、使用抗凝藥物、脾腫大等其他因素引起的血小板減少;(3)患有惡性腫瘤、免疫疾病、血液系統疾病;(4)中途退出或轉院者。
1.3 觀察指標與方法 (1)收集患者性別、年齡、基礎病史、入住ICU 24 h內急性生理和慢性健康狀況(APACHE Ⅱ)評分[10]、序貫器官衰竭評估(SOFA)評分[11]、是否合并休克、機械通氣時間、血液凈化治療、臟器衰竭數量等資料。(2)血常規檢測:入院第1天采集患者靜脈血2 ml注入EDTA抗凝試管,混勻后采用西門子ADVIA 2120全自動血細胞分析儀檢測PDW、RDW、PLT,計算PDW/PLT、RDW/PLT比值。(3)血氣分析:GEM Premier3000(美國Instruments Laboratory)全自動床旁血氣分析儀檢測氧分壓、二氧化碳分壓,計算氧合指數。(4)肝腎功能檢測:Bayer2400型(日本LAb SPECT 008As)全自動生化分析儀檢測血清尿素氮(BUN)、血肌酐(SCr)、總蛋白(TP)、白蛋白(Alb)水平。(5)統計ARDS組患者入院后28 d內生存狀況,根據生存情況將其分為生存亞組(25例)、死亡亞組(22例)。
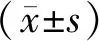
2 結 果
2.1 2組PDW/PLT、RDW/PLT比較 ARDS組PDW、RDW、PDW/PLT、RDW/PLT高于NARDS組(P均<0.01),PLT低于NARDS組(P<0.01),見表1。
2.2 ARDS組不同病情患者PDW/PLT、RDW/PLT比較 PDW、RDW、PDW/PLT、RDW/PLT水平比較,重度亞組>中度亞組>輕度亞組(P均<0.01),PLT水平比較,重度亞組<中度亞組<輕度亞組(P均<0.01),見表2。
2.3 影響膿毒癥合并ARDS患者預后的因素分析 死亡亞組年齡、膿毒癥休克比例、機械通氣時間、血液凈化比例、ICU住院時間、臟器衰竭個數≥2個比例、APACHE Ⅱ評分、SOFA評分、PDW、RDW、PDW/PLT、RDW/PLT水平高于生存亞組(P均<0.05),氧分壓、氧合指數低于生存亞組(P均<0.05)。2組性別、基礎疾病、BUN、SCr、TP、Alb、二氧化碳分壓、PLT比較差異無統計學意義(P均>0.05),見表3。以膿毒癥合并ARDS患者入院28 d是否死亡為因變量(賦值:0=否,1=是),將單因素分析中具有統計學差異項目為自變量,膿毒癥休克(0=否,1=是)、血液凈化(0=否,1=是)、臟器衰竭個數(0=<2個,1=≥2個),連續性變量直接代入方程,結果顯示,膿毒癥休克、臟器衰竭個數≥2個、高APACHE Ⅱ評分、高PDW/PLT、高RDW/ PLT是膿毒癥合并ARDS患者入院28 d死亡的危險因素(P均<0.05),見表4。

表3 影響膿毒癥合并ARDS患者預后的單因素分析
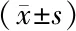
表1 ARDS組和NARDS組PDW/PLT、RDW/PLT比較
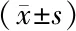
表2 ARDS組不同病情患者PDW/PLT、RDW/PLT比較

表4 影響膿毒癥合并ARDS患者預后的多因素Logistic回歸分析
2.4 PDW/PLT、RDW/PLT預測膿毒癥合并ARDS預后的價值 PDW/PLT、RDW/PLT預測膿毒癥合并ARDS患者入院28 d死亡的截斷值為18.19%、12.95%,曲線下面積為0.791(95%CI0.647~0.896)、0.784(95%CI0.644~0.923),敏感度為0.818、0.773,特異度為0.880、0.840,見圖1。

圖1 PDW/PLT、RDW/PLT預測膿毒癥合并ARDS患者預后的ROC曲線
3 討 論
病原微生物侵入機體后迅速激發炎性介質級聯釋放和擴散,導致全身炎性反應,炎性介質刺激毛細血管內皮細胞釋放組織因子、血小板激活因子等促凝因子,抑制抗凝因子功能,損傷纖溶系統,導致凝血/抗凝血失衡,最終促炎狀態和高凝狀態相互作用導致器官功能障礙[12]。ARDS存在凝血級聯激活和過度凝血酶生成,凝血酶和促炎因子激活內皮細胞,導致纖溶酶原激活劑抑制劑-1表達上調,從而抑制纖維蛋白溶解,損傷肺泡上皮細胞[13]。
血小板在血栓形成中起重要作用,其形態和功能的變化與血栓發生發展密切相關。PDW代表血小板體積大小,血小板體積越大,含致密顆粒越多,活性越大,促血栓形成作用越強,血栓形成速度越快,因此,PDW可反映血小板活化程度和臨床急慢性血栓事件。現有報道顯示,PDW是穩定性冠心病患者2年內心源性死亡的獨立危險因素,PDW水平增高與非 ST 段抬高型心肌梗死患者冠狀動脈斑塊易損和破裂有關[14-15]。PDW與膿毒癥也存在密切關系,Orak等[16]發現急診膿毒癥患者PDW明顯升高,PLT減少。本研究結果表明,膿毒癥并發ARDS患者PDW增高,高于NARDS組,PLT降低,低于NARDS組,說明PDW與膿毒癥并發ARDS發生也有關,分析原因為膿毒癥全身炎性反應激活凝血系統,血栓形成過程中消耗大量血小板,導致外周血小板減少,動員骨髓巨核細胞代償性產生大體積血小板,補充外周循環中血小板數量,引起PDW升高[17]。PDW/PLT比值可更好地反映血小板形態與數量的變化,本研究發現,PDW/PLT與膿毒癥并發ARDS、ARDS嚴重程度及患者預后均存在密切關系,PDW/PLT增高是膿毒癥合并ARDS患者入院28 d內死亡的危險因素,說明PDW/PLT對膿毒癥合并ARDS病情評估和預后預測具有臨床價值。
RDW可反映循環紅細胞大小的異質性程度,臨床早期用于貧血的診斷,后發現RDW與心血管疾病、靜脈血栓栓塞、癌癥、糖尿病、慢性阻塞性肺疾病、肝腎衰竭及其他急性或慢性疾病均有關[18]。RDW與膿毒癥也存在密切關系,膿毒癥炎性反應可對骨髓功能、鐵代謝和紅細胞穩態產生負面影響,刺激RDW增加,膿毒癥還可改變紅細胞膜的糖蛋白和離子通道,導致紅細胞形態的改變[19-20]。一項薈萃分析結果顯示,基線RDW增加與膿毒癥患者病死率有關[21]。本研究發現,RDW在膿毒癥合并ARDS患者中也明顯增高,且隨著氧合指數降低RDW增高,分析原因為:膿毒癥合并ARDS可加劇全身炎性反應,抑制紅細胞成熟,影響骨髓功能,導致產生大量新的網織紅細胞,引起RDW增加,此外,ARDS缺氧誘導的氧化應激降低成熟紅細胞的存活率,縮短紅細胞存活時間,導致網織紅細胞過早進入外周血循環[22],因此,膿毒癥合并ARDS患者中RDW水平更高,且隨著缺氧程度增加而增高。回歸分析結果顯示,RDW增高是膿毒癥合并ARDS患者預后不良的危險因素,說明RDW與膿毒癥所致肺損傷及預后亦存在密切關系。RDW水平升高對膿毒癥合并ARDS患者的不利影響可能為RDW增加可引起血液黏稠度增加,肺微循環血流瘀滯,加重肺損傷,導致不良后果發生。但是RDW受性別、年齡、種族等影響較大,其臨床價值較為局限,RDW/PLT是一種新的危險預測方法,現有研究已經證實,RDW/PLT預測嚴重燒傷患者預后、顱內靜脈竇血栓形成患者預后、下肢深靜脈血栓形成均有較高價值[23-25]。本研究結果表明,RDW/PLT與膿毒癥合并ARDS、病情嚴重程度及預后均有關,說明RDW/PLT可有效預測患者臨床結局,對臨床更具有指導意義。推測可能的原因為RDW/PLT綜合RDW和PLT兩項指標,可更敏感反映患者機體炎性反應、氧化應激、缺氧程度及凝血狀態,有助于評估患者病情變化,預測結局。
綜上,膿毒癥合并ARDS患者PDW/PLT、RDW/PLT均增加,PDW/PLT、RDW/PLT與膿毒癥合并ARDS病情嚴重程度及預后均有關。PDW/PLT、RDW/PLT可作為膿毒癥合并ARDS患者預后預測的潛在指標。
利益沖突:所有作者聲明無利益沖突
作者貢獻聲明
徐海濤:設計研究方案,實施研究過程,論文撰寫;黃彬:提出研究思路,分析試驗數據;盧安陽:論文審核;楊朝棟:實施研究過程,資料搜集整理;李娜:論文修改,進行統計學分析;朱倫剛:課題設計,論文指導

