術前長期規律使用糖皮質激素對腰椎后外側融合術術后并發癥的影響
楊 濤,黨 華,吳 剛,思玉樓,高長城
有研究[1-4]結果顯示,腰椎后外側融合術(PLF)后再次手術率為2.9%~6.4%。感染是造成術后短期內再次入院及再次手術的主要因素[5-9]。糖皮質激素的使用與術后切口感染之間關系密切,而且還會影響機體修復過程,導致患者術后切口并發癥發生概率增加2~5倍[10]。目前術前長期(≥10 d)使用糖皮質激素對PLF術后早期影響的研究較少。本研究分析2016年6月~2017年6月在榆林市星元醫院行PLF的154例患者資料,分析術前長期規律使用糖皮質激素對PLF術后并發癥的影響,報道如下。
1 材料與方法
1.1 病例選擇納入標準:① 年齡18~85歲;② 行PLF治療。排除標準:合并嚴重器質性疾病、孕婦或哺乳期婦女。
1.2 病例資料本研究納入154例,男88例,女66例,年齡34~85(62.17±14.3)歲,體重指數(BMI)22.7~34.5(29.79±6.0)kg/m2。術前30 d內因慢性阻塞性肺疾病、哮喘、風濕性疾病、炎癥性腸病等原因長期規律使用糖皮質激素的患者歸入觀察組(19例);僅間斷或短期(<10 d)使用吸入型、栓劑型激素或未使用糖皮質激素歸為對照組(135例)。
1.3資料收集① 術前資料:年齡,性別,BMI,吸煙史,酗酒史,ASA分級,合并癥,術前30 d內其他手術情況,髖或膝關節功能異常情況。② 手術情況:輸血情況,麻醉時間,手術時間,住院時間,術后30 d內并發癥發生情況、初次手術后至再次入院的時間。
2 結果
2.1 兩組術前一般資料比較見表1。年齡、ASA分級3~5級、糖尿病、呼吸困難的發生率觀察組高于對照組(P<0.05),嚴重慢性阻塞性肺疾病史、髖或膝關節功能異常的發生率觀察組低于對照組(P<0.05)。性別、BMI、吸煙史、酗酒史、慢性腎衰竭、血管疾病、30 d內體重減少、術前30 d內無其他手術等指標兩組比較差異均無統計學意義(P>0.05)。
2.2 兩組手術及術后并發癥情況比較見表2。與對照組相比,觀察組住院時間更長,差異有統計學意義(P<0.05)。初次手術輸血率、麻醉時間、手術時間兩組比較差異均無統計學意義(P>0.05)。30 d內再次入院、30 d內再次手術、其他部位感染(敗血癥、尿道感染、肺部感染)的發生率對照組均低于觀察組,差異均有統計學意義(P<0.05)。切口并發癥、下肢血栓或栓塞的發生率兩組比較差異均無統計學意義(P>0.05)。
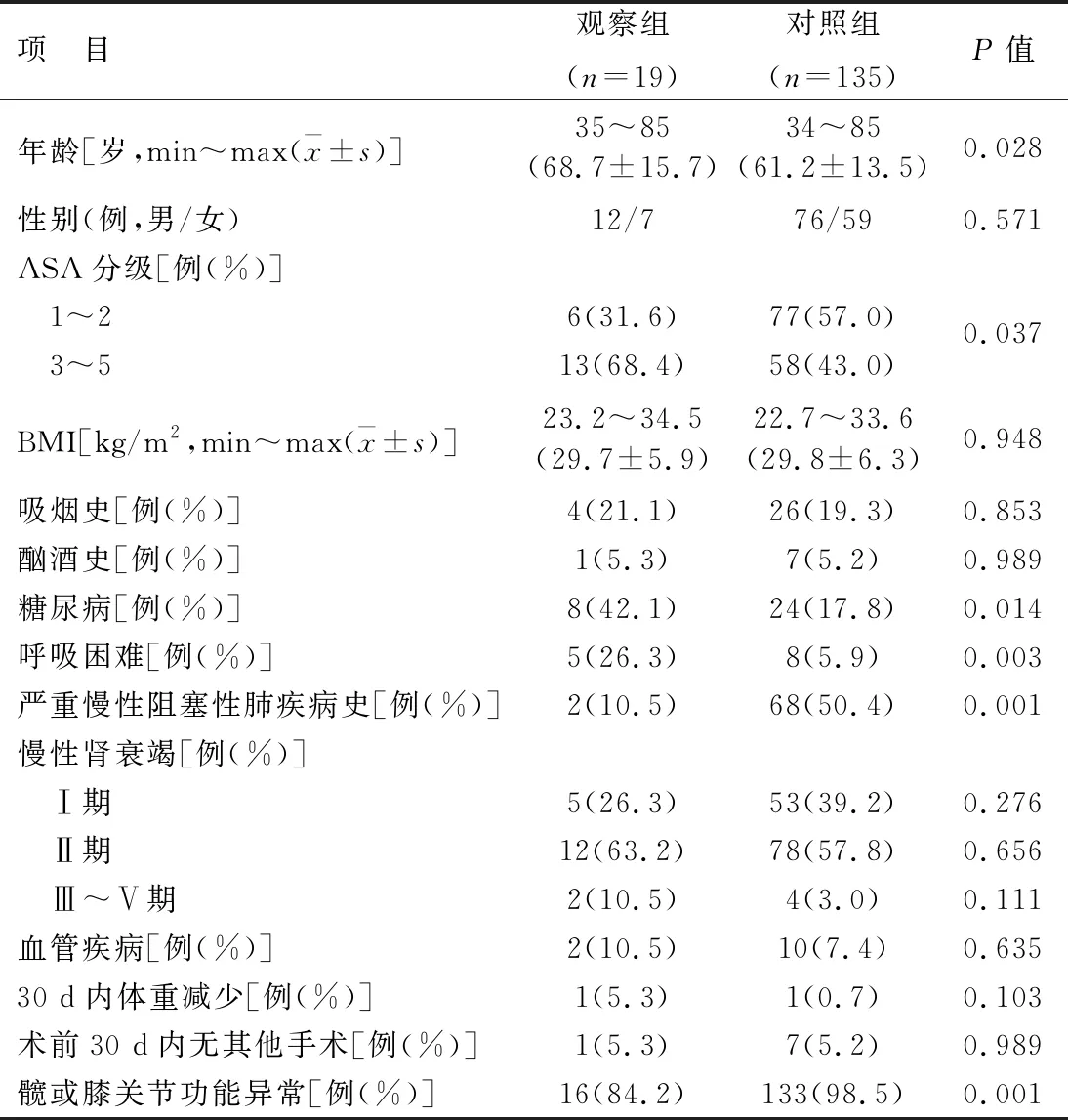
表1 兩組術前一般資料比較
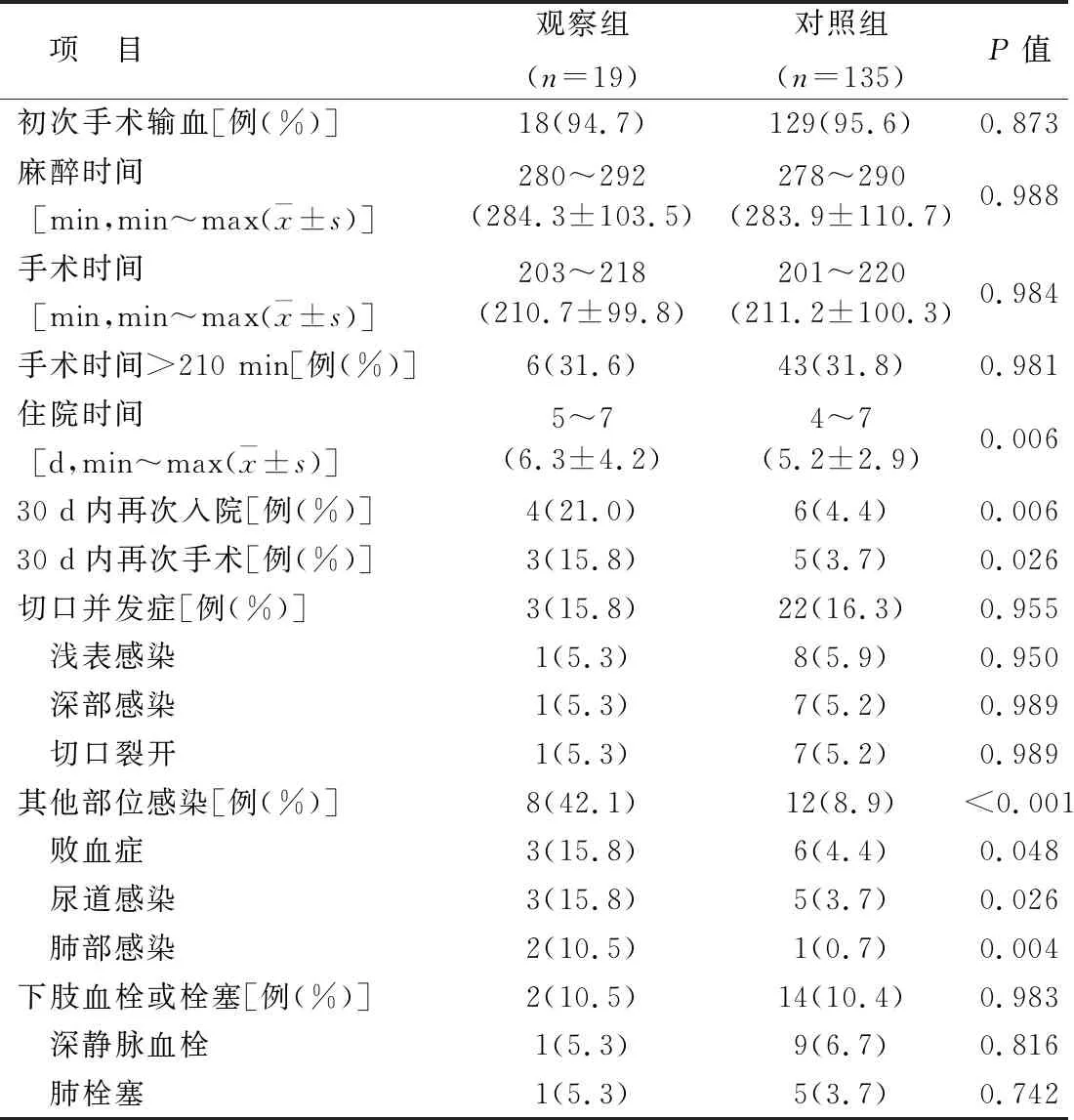
表2 兩組手術情況及術后30 d內并發癥發生情況比較
3 討論
術后并發癥尤其是術后發生感染是導致外科手術后短期內再入院及再次手術的主要原因。因此我們分析術前使用糖皮質激素對患者PLF術后發生感染的影響,以確定患者本身及治療過程中的因素對其結局的預測作用。本研究結果顯示,術后30 d內再次入院以及再次手術的發生率觀察組高于對照組(P<0.05),說明長期規律使用糖皮質激素可增加患者術后再次入院以及再次手術的概率。其他部位感染包括敗血癥、尿道感染、肺部感染的發生率觀察組高于對照組,而切口并發癥、下肢血栓或栓塞的發生率兩組比較差異均無統計學意義(P>0.05),說明長期規律使用激素治療可增加患者行PLF術后其他部位感染的概率,但不會增加切口并發癥的發生。
此外,一項對接受頸部脊柱手術的隨機對照研究[11]發現,硬膜外激素注射與術后感染并無相關關系。另有研究[12]發現,術前激素的使用與術后感染率的降低有關。雖然以上研究對術前激素使用與術后感染的關系存在較大的爭議,但以上研究是對局部激素的使用所造成的影響進行探究,其結果并不能適用于系統性全身激素使用的情況。并且一般來說,隨機對照研究中兩組患者術前一般資料比較差異無統計學意義,但本研究發現,觀察組患者其本身存在更多的健康風險因素。同時,對于頸部脊柱手術的研究結論可能并不適用于行PLF的患者。本研究結果顯示,感染是造成觀察組術后并發癥發生率增加的主要原因。雖然以上結果應當在臨床治療中盡力避免,但并不能直接將使用激素的患者排除在手術人群之外。因此,長期規律使用糖皮質激素的患者可能存在更高的術后并發癥風險,可以將術前糖皮質激素使用情況作為術前評估的一項有效指標。

