非小細胞肺癌患者氧化應激水平及其與放療療效的關系
劉曉霞 李衛霞 蘇鎮軍 賈金海 段曉輝 王云曉 李志加 賀曉磊 呂林林
(河北工程大學 1醫學院,河北 邯鄲 056038;2附屬醫院;3河北醫科大學)
氧化系統與抗氧化系統失衡,導致機體發生氧化應激,損傷DNA、蛋白質、脂質等的代謝及功能,最終造成組織細胞損傷。已有研究發現氧化應激可參與多種腫瘤的發生發展過程〔1~9〕。肺因其結構和功能的特殊性,不僅具有內源性的氧化物質,而且經常暴露于可吸入性顆粒物、粉塵、臭氧、煙草煙霧等空氣污染物中〔10〕,再加上其表面積大、血供豐富,更易受到氧化應激介導的損傷的影響〔11〕,發生肺部疾病,肺癌就是其中之一。近年來,肺癌的發病率及死亡率均居我國惡性腫瘤之首〔12〕,其中非小細胞肺癌(NSCLC)占肺癌的85%,由于其早期缺乏特異性癥狀,大多數患者難以確診,失去手術治療時機,放化療成為晚期患者局部治療的主要手段,但放療也會導致放射性肺炎等不良反應〔13〕。有資料顯示,NSCLC的放療療效與放療劑量間有明確的量效關系〔14〕,但放射性肺炎也與放療劑量有關。對于患者個體而言,既能達到最大療效,又能將不良反應降到最低的個體化放療是最優的選擇。本研究分析NSCLC患者病理類型、TNM分期、KPS評分等基本臨床信息、氧化應激水平及其與放療療效的關系。
1 資料與方法
1.1一般資料 2018年1~12月于河北工程大學附屬醫院接受治療的NSCLC患者共80例,男60例,女20例,年齡48~84歲,中位年齡66歲。Karnofsky功能狀態(KPS)評分≥70分。排除免疫性疾病、其他器官腫瘤、轉移性NSCLC、合并高血壓和糖尿病患者。無放療禁忌,并經患者及家屬同意。記錄所有患者的年齡、性別、病理類型、TNM分期、KPS評分。同時選取同期在該院體檢中心進行體檢的40例健康人作為對照組。本實驗經河北工程大學醫學院倫理委員會批準。
1.2儀器與試劑 美國Varian(瓦里安)ClinicIX直線加速器;上海天美UV1102紫外分光光度計;美國Bio-Rad imark 酶標儀;德國eppendorf恒溫混勻器。一氧化氮(NO)、血清總抗氧化能力(T-AOC)、超氧化物歧化酶(SOD)、谷胱甘肽過氧化物酶(GSH-PX)、丙二醛(MDA)、脂質過氧化物(LPO)試劑盒購自南京建成生物工程研究所;活性氧(ROS)、晚期氧化蛋白產物(AOPP)和8-羥基脫氧鳥嘌呤(8-OHdG)試劑盒購自上海碧云天生物技術有限公司。
1.3治療方案 所有患者采用放療聯合化療的治療方案。放療方案:采用適形調強放療(IMRT)。在Varian Eclipse DX計劃系統勾畫靶區及危及器官;大體靶區(GTV)包括可見腫瘤和腫大淋巴結;臨床靶區(CTV)為GTV外擴(肺鱗癌0.6 cm,肺腺癌0.8 cm)和淋巴引流區;計劃靶區(PTV)為CTV外擴0.3~0.5 cm。放療劑量為60~70 Gy,1.8~2 Gy/F。化療方案:肺鱗癌患者采用紫杉醇(175 mg/m2)聯合順鉑(75 mg/m2);肺腺癌患者采用培美曲塞(500 mg/m2)聯合順鉑(75 mg/m2)。
1.4檢測方法 空腹采集靜脈血5 ml,2 000 r/min室溫離心20 min,分離血漿,-80℃備用。采用酶聯免疫吸附試驗(ELISA)檢測ROS、AOPP和8-OHdG含量;采用硝酸還原酶法檢測NO含量,比色法檢測T-AOC,WST-1法檢測SOD活力,二硫代二硝基苯甲酸(DTNB)法檢測GSH-PX活力,可見光法測定CAT活力和LPO含量,硫代巴比妥酸(TBA)法檢測MDA的含量,實驗步驟嚴格按說明書進行操作。
1.5療效判斷 根據實體瘤療效評價標準(RECIST)進行療效評估,分為完全緩解(CR):病灶徹底消失;部分緩解(PR):病灶最大徑之和減少≥30%;疾病穩定(SD):病灶最大徑之和縮小≤30%,增加≤20%;疾病進展(PD):病灶最大徑之和增加≥20%。其中有效包括CR、PR和SD,無效為疾病進展。
1.6統計學方法 采用SPSS18.0 軟件進行t檢驗、χ2檢驗、Logistic回歸模型分析。
2 結 果
2.1NSCLC患者血漿氧化指標ROS和NO含量 NSCLC組血漿ROS含量〔(3.08±0.23)ng/ml〕較對照組〔(2.27±0.24)ng/ml〕明顯增加(t=2.481,P<0.05);而NO含量〔(93.55±2.62)μmol/ml〕高于對照組(90.53±4.35)μmol/ml,但無統計學差異(t=0.861,P>0.05)。
2.2NSCLC患者血漿酶性抗氧化指標T-AOC、SOD、GSH-PX和CAT活力 NSCLC組血漿T-AOC〔(7.38±0.40)U/ml〕、SOD活力〔(10.21±0.71)U/ml〕和GSH-PX活力〔(174.30±14.46)U/ml〕均明顯低于對照組〔(9.26±0.82)U/ml,(13.66±0.39)U/ml,(256.00±18.97)U/ml,t=2.806,4.274,3.720;均P<0.05〕;NSCLC組血漿CAT活力〔(68.87±4.10)U/ml〕低于對照組〔(81.89±5.52)U/ml〕,但無統計學差異(t=1.930,P>0.05)。
2.3NSCLC患者血漿氧化損傷指標AOPP、MDA、8-OhdG和LPO含量分析 NSCLC組血漿AOPP含量〔(2.45±0.32)nmol/ml〕、MDA含量〔(2.33±0.35)nmol/ml〕和8-OHdG含量〔(46.76±4.03)ng/ml〕均明顯高于對照組〔(2.04±0.23)nmol/ml、(1.94±0.21)nmol/ml、(40.34±3.64)〕ng/ml,t=2.761,2.370,3.626;均P<0.05〕;NSCLC組血漿LPO含量〔(3.25±0.31)nmol/ml〕高于對照組〔(2.75±0.22)nmol/ml〕,但無統計學差異(t=1.857,P>0.05)。
2.4影響NSCLC放療療效的單因素分析 TNM分期、KPS評分的有效和無效的構成比有顯著性差異(P<0.05)。兩組氧化指標無顯著差異(P>0.05);抗氧化指標中,有效組SOD活力明顯高于無效組(P<0.05),而T-AOC和GSH-PX活力在兩組間無顯著差異(P>0.05);氧化損傷指標中,有效組AOPP和8-OhdG含量明顯低于無效組(P<0.05),而MDA含量無顯著差異(P>0.05)。見表1。
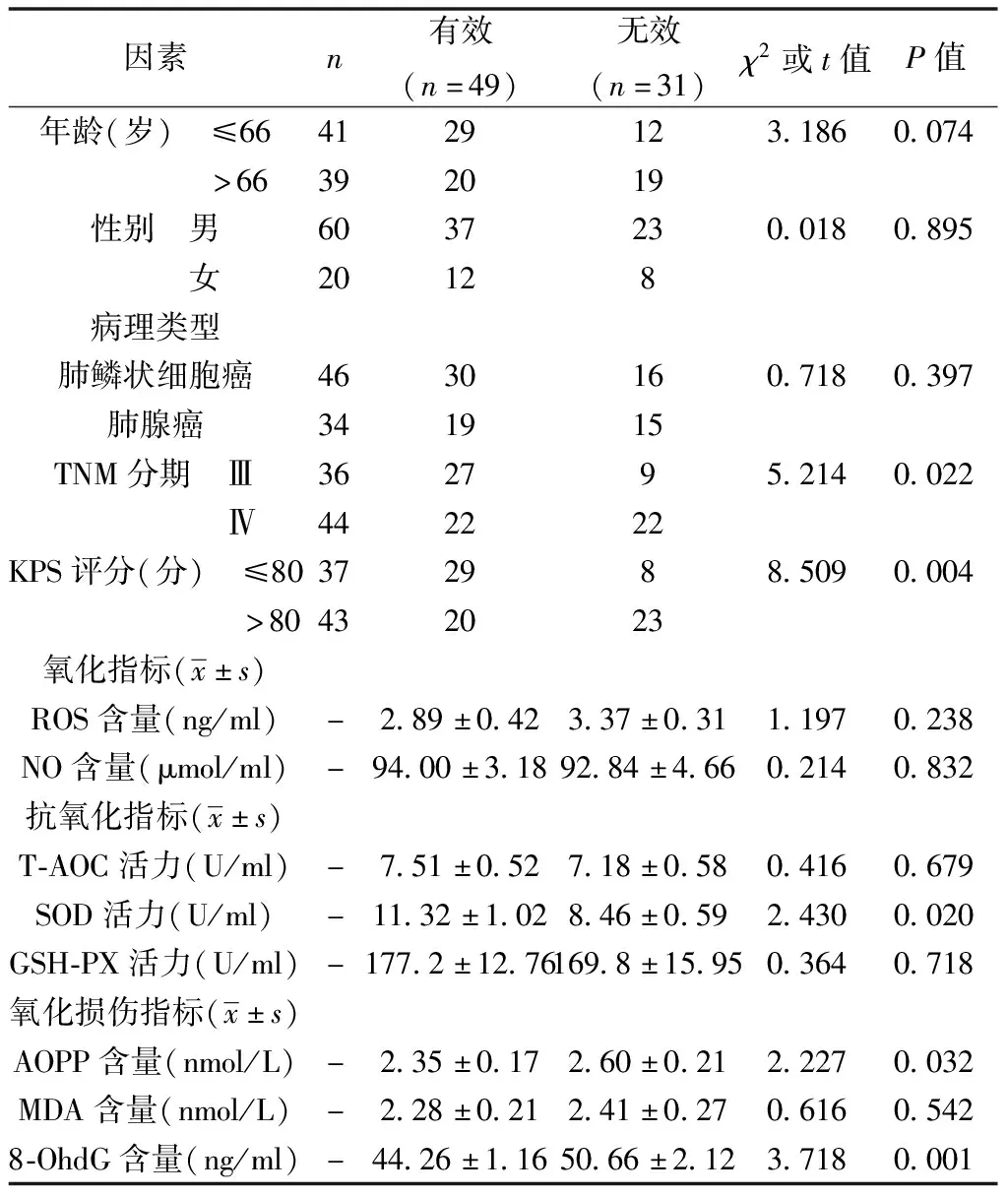
表1 影響NSCLC放療療效的單因素分析(n)
2.5影響NSCLC放療療效的多因素分析 將年齡、性別、TNM分期、KPS評分、SOD活力、AOPP和8-OHdG含量等因素納入多因素分析,采用二分類Logistic回歸模型評估其對NSCLC放療療效的影響。模型納入的6個自變量中,SOD活力、AOPP含量和8-OhdG含量為放療療效的獨立危險因素(P<0.05),見表2。

表2 影響NSCLC患者放療療效的多因素分析
3 討 論
氧化應激由于氧化水平和抗氧化水平失衡,導致細胞代謝功能紊亂,引起細胞損傷。已有研究發現,氧化應激與膀胱癌〔1〕、頭頸部腫瘤〔2〕、甲狀腺乳頭狀癌〔3〕、胃癌〔4,5〕、結直腸癌〔6,7〕、乳腺癌〔8〕、肺癌〔9〕等的發生發展有關。于露等〔9〕研究發現NSCLC患者血漿SOD和CAT活力均降低,MDA水平與正常對照組相比無顯著變化。本研究結果提示在NSCLC的發生發展過程中存在氧化水平升高,抗氧化水平降低,氧化損傷產物增多的情況。說明氧化應激參與了NSCLC的發生發展過程。
氧化應激不僅參與腫瘤的發生發展過程,而且也與腫瘤的治療有關。有研究發現晚期乳腺癌〔15,16〕、結直腸癌〔17〕的化療會影響到氧化應激水平;抗氧化治療能夠顯著提高乳腺癌SOD水平,使機體的抗氧化能力增強,提高化療療效〔18〕;還有學者發現香菇多糖聯合胸腺五肽可通過提高患者的SOD水平,改善免疫功能,提高化療療效〔19〕。本研究提示抗氧化水平較高,氧化損傷較低的患者放療效果較好。二分類Logistic回歸模型分析提示NSCLC患者的抗氧化和氧化損傷水平與放療療效有關,或可作為預測放療療效及指導個體化放療的參考指標。

