血清甲狀腺過氧化物酶抗體和甲狀腺球蛋白抗體陽性率與妊娠自然流產的相關性研究
沈愛玲 鄧心悅 蔣磊英
自然流產是指由于非醫源性因素導致具有生存能力的胚胎、胎兒終止妊娠[1]。引發自然流產的原因較多,分為母體因素、胚胎因素,早期以免疫因素異常、血栓前狀態、生殖道感染、生殖器官畸形、孕婦內分泌異常、胚胎染色體異常最為常見,晚期多是由于宮頸功能發育不全所致[2]。妊娠期甲狀腺功能減退是引發自然流產的重要原因之一,還會引發妊高癥、早產、低出生低重兒、新生兒智力低下等,給社會及家庭均帶來沉重負擔[3]。甲狀腺過氧化物酶抗體(TPOAb)和甲狀腺球蛋白抗體(TgAb)屬于甲狀腺自身免疫抗體,可以對甲狀腺免疫狀態做出準確反映,與不良妊娠結局有著極為密切的聯系[4、5]。基于此,本文選定本院2018年1月至2020年10月住院治療的150例自然流產患者,目的是探究TPOAb、TgAb陽性率與妊娠自然流產的相關性,具體如下。
1 資料與方法
1.1 一般資料 選定本院2018年1月至2020年10月住院治療的150例自然流產患者為研究組,以及同期門診體檢的150例健康孕婦為參照組,已得到醫院倫理委員會審批。研究組年齡22~41歲,平均年齡(31.62±5.04)歲;孕周6~23周,平均(14.52±2.64)周;流產次數0~5次;平均(2.52±0.74)次;流產原因:自身免疫因素38例、子宮解剖結構異常58例、染色體異常54例;體重58~81 kg,平均(68.26±5.64)kg。參照組年齡23~40歲,平均年齡(31.58±5.01)歲;孕周8~22周,平均(14.58±2.61)周;體重59~80 kg,平均(68.24±5.61)kg。2組一般資料具有可比性。
1.2 納入與排除標準
1.2.1 納入標準:①年齡20~45歲;②自然受孕、單胎妊娠;③意識清醒、對答切題;④超聲所示孕周與停經天數相符;⑤病歷資料完整、齊全;⑥均知情,已同意。
1.2.2 排除標準:①生殖道畸形者;②孕早期服用過致畸藥物者;③合并糖尿病、冠心病等疾病者;④合并惡性腫瘤者;⑤合并消化系統疾病者;⑥既往存在甲狀腺病史者;⑦生殖道病原微生物感染者;⑧合并血液系統疾病者;⑨重大臟器功能障礙、衰竭者;⑩中途從此項研究退出者。
1.3 方法 抽取患者3 ml空腹靜脈血,離心處理10 min,離心半徑10 cm,離心速率2 800 r/min,分離血清,置于-20℃環境中,以羅氏cobas8000全自動生化分析儀檢測TPOAb、TgAb,試劑均由江萊生物科技有限公司提供,一切操作謹遵相關說明書完成,所有血液樣品必須在采集后2 h內完成檢測。
1.4 觀察指標 比較2組血清TPOAb、TgAb水平,比較2組TPOAb、TgAb陽性率,比較研究組不同流產次數患者TPOAb、TgAb陽性率。TgAb≥115 U/ml判定為陽性;TPOAb≥34 U/ml判定為陽性[6]。
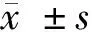
2 結果
2.1 2組血清TPOAb、TgAb水平比較 研究組血清TPOAb、TgAb水平均高于參照組,差異均有統計學意義(P<0.05)。見表1。

表1 2組血清TPOAb、TgAb水平比較
2.2 2組TPOAb、TgAb陽性率比較 研究組TPOAb陽性率(84.67%)、TgAb陽性率(89.33%)均高于參照組(27.33%、34.67%),差異均有統計學意義(P<0.05)。見表2。

表2 2組TPOAb、TgAb陽性率比較 n=150,例(%)
2.3 研究組不同流產次數組TPOAb、TgAb陽性率比較 流產5次組TPOAb陽性率(91.67%)、TgAb陽性率(100.00%)高于4次組(88.00%、96.00%),4次組高于3次組(90.00%、90.00%),3次組高于2次組(86.49%、86.49%),2次組高于≤1次組(76.09%、84.78%),差異均有統計學意義(P<0.05)。見表3。

表3 研究組不同流產次數組TPOAb、TgAb陽性率比較 n=150,例(%)
3 討論
自然流產一般發生在妊娠未滿28周、胎兒質量不足1 kg[7]。據流行病學調查顯示:在全部妊娠中自然流產占10%~15%,將近80%以上的患者是早期流產,將近60%的自然流產發生胚胎染色體異常有著極為密切的聯系[8]。合并全身性疾病、存在生殖器官異常(子宮畸形、子宮發育不良)、孕期接觸化學物質的人群是自然流產的好發人群[9]。自然流產患者臨床表現為腹痛、陰道流血,發生時間不同、臨床癥狀、嚴重程度也各有差異。自然流產如果治療不及時或方法不當,極易引發感染性休克、失血性休克、盆腔炎等并發癥,對其生命安全構成一定威脅[10]。有研究表明:TPOAb、TgAb異常表達貫穿于自然流產發生、發展的始終[11]。故本研究對TPOAb、TgAb陽性率與自然流產率的相關性展開了探討。
TPOAb、TgAb屬于甲狀腺自身免疫抗體,可對甲狀腺自身免疫狀態做出準確的反映。TPOAb是由933個氨基酸組成的多克隆抗體,具有耦聯碘化甲狀腺原氨酸、碘化酪氨酸剩余物、催化碘的氧化等作用[12]。正常情況下TPO不會從甲狀腺溢出流入血液,但如果甲狀腺發生病變,破壞濾泡細胞,則大量的TPO會釋放到血液,刺激機體釋放TPOAb[13]。TgAb屬于甲狀腺自身抗體,TgAb結合TG后,通過自然殺傷細胞會結合Fc受體,發揮破壞甲狀腺濾泡上皮細胞的作用[14]。當TgAb聚集到一定程度,則會導致全身大量蛋白水解,引發全身多處組織損害[15]。本研究顯示:研究組血清TPOAb、TgAb水平均高于參照組(P<0.05)。研究組TPOAb陽性率(84.67%)、TgAb陽性率(89.33%)均高于參照組(27.33%、34.67%)(P<0.05)。表明自然流產孕婦機體血清TPOAb、TgAb含量明顯高于健康孕婦。分析如下:妊娠期胎兒樹突狀細胞、T淋巴細胞通過胎盤,轉移到母體的甲狀腺后,形成微嵌合狀態,增高了胎盤對TPOAb、TgAb的反應性,進而削弱胎盤功能,引發自然流產。TPOAb、TgAb陽性會導致母體免疫系統出現異常,將具有酶活性的免疫系統異常激活,導致母體出現免疫功能異常亢進,對胎兒、胎盤產生排斥反映,進而引發自然流產。另外,大量的TPOAb、TgAb通過羊水進入到胎盤,直接作用在胎盤合體滋養層細胞,對胎盤功能造成破壞,增加自然流產發生率。即便是甲狀腺功能正常的孕婦,如果TPOAb、TgAb為陽性,也存在甲狀腺破壞的可能,進而導致甲狀腺激素生成輕微不足,但由于孕婦在妊娠期間對甲狀腺激素的需求量增加,故輕微的甲狀腺激素不足,也會引發自然流產等不良結局。在余俊等[16]研究中,研究組TPOAb、TgAb陽性率分別是15.00%、13.33%,參照組TPOAb、TgAb陽性率分別是5.00%、4.17%,研究組TPOAb、TgAb陽性率均高于參照組(P<0.05),與本研究接近,證實了流產人群TPOAb、TgAb陽性率均較高。
本研究顯示:流產5次組TPOAb陽性率(91.67%)、TgAb陽性率(100.00%)高于4次組(88.00%、96.00%),4次組高于3次組(90.00%、90.00%),3次組高于2次組(86.49%、86.49%),2次組高于≤1次組(76.09%、84.78%)(P<0.05)。表明自然流產率與TPOAb、TgAb陽性率呈正相關性。分析如下:流產次數越多,子宮內膜受到的創傷越嚴重,如果恢復不好,還會引發子宮發炎、細菌感染等并發癥,后期再次妊娠時還會影響胎盤著床、附著、血供等,導致胎盤粘連,即便是結束妊娠,胎盤也難以剝離。TPOAb、TgAb通過影響人絨毛膜促甲狀腺激素、人絨毛膜促性腺激素而間接性的造成胎盤功能減退,故隨著流產次數的增多,TPOAb、TgAb陽性率也會逐漸增高。
綜上所述,妊娠自然流產孕婦機體血清TPOAb、TgAb含量均較高,隨著流產次數的增高,TPOAb、TgAb陽性率也會增高,故孕期加強血清TPOAb、TgAb檢測,對預測自然流產具有重要意義。

