吡格列酮二甲雙胍聯合DPP4抑制劑對2型糖尿病患者血糖控制及體態的影響
楊莉 張大偉
2型糖尿病在臨床中又被稱之為非胰島素依賴型糖尿病,患者機體能自行產生胰島素,但細胞對胰島素無法作出反應,導致胰島作用降低[1,2]。2型糖尿病可發生在任何年齡,以40~60歲群體為高發人群,而患者的長期高血糖狀態可損傷機體器官組織,引起微炎性反應,對患者的身心健康構成極大威脅[3]。目前,臨床治療2型糖尿病多以控制血糖為主,吡格列酮二甲雙胍為常用的降糖藥物,其主要通過抑制患者餐后對血糖的吸收來提高胰島素敏感性,以達到控制血糖目的[4]。然而,該藥物的單一應用整體效果還有待提升。二肽基肽酶-4(DPP4)抑制劑是一種通過促使DPP-4失活、減少胰高血糖素樣肽來控制血糖,該抑制劑常與吡格列酮二甲雙胍聯合應用于2型糖尿病患者中[5]。本次研究為了進一步了解吡格列酮二甲雙胍聯合DPP4抑制劑對2型糖尿病患者血糖控制及體態的影響,進行如下研究。
1 資料與方法
1.1 一般資料 選取2019年8月至2021年5月本院收治的116例2型糖尿病患者作為此次研究對象,采用隨機數字表法將其分為單一組和聯合組,每組58例。研究已獲得院倫理委員會會批準,且患者及其家屬對此次研究均知情,簽署了知情同意書。單一組:男30例,女28例;年齡38~76歲,平均年齡(55.36±11.09)歲;病程2~13年,平均病程(8.06±2.19)年;體重指數(BMI)22.3~27.1 kg/m2,平均(23.18±5.11)kg/m2;糖化血紅蛋白(HbA1c)7.2%~9.6%,平均(8.23±1.42)%。聯合組中,男32例,女26例;年齡36~77歲,平均年齡(55.59±11.17)歲;病程2~14年,平均病程(6.23±2.25)年;BMI 22.5~27.0 kg/m2,平均(23.74±5.26)kg/m2;HbA1c7.1%~9.5%,平均(8.36±1.47)%。2組一般資料比較差異無統計學意義(P>0.05)。
1.2 納入與排除標準
1.2.1 納入標準:①符合《中國糖尿病防治指南(2004版)》[6]中有關2型糖尿病診斷標準者;②入組前未接受過DPP4抑制劑治療者;③臨床資料完整者。
1.2.2 排除標準:①合并惡性腫瘤或嚴重臟器疾病者;②合并高滲綜合征、酸銅中毒、糖尿病足潰瘍、終末期腎病等并發癥者;③處于妊娠期或哺乳期的女性患者;④對研究所用藥物過敏者;⑤存在嚴重精神疾病既往史或認知、意識障礙者;⑥合并感染性疾病者。
1.2.3 退出標準:①未按時按量服藥用藥者;②未按要求定期復查者;③出現不可耐受不良反應或自愿要求退出研究者。
1.3 方法 治療前,對2組患者進行常規健康宣教,為患者講解2型糖尿病發病機制、藥物的具有作用及遵醫囑用藥的重要性,使患者能嚴格遵醫囑用藥。
1.3.1 單一組:采用吡格列酮二甲雙胍(江蘇德源藥業股份有限公司,國藥準字H20110005,規格15 mg*10 s)治療,口服,初始劑量15 mg/次,2次/d;每周增加15 mg,增加至45 mg/d維持劑量,連續治療3個月。
1.3.2 聯合組:采用二甲雙胍聯合DPP4抑制劑[Merch Sharp&DohmeLtd.(United Kingdom),分包裝廠名稱:杭州默沙東制藥有限公司。國藥準字:J20140095,規格100 mg*14 s],口服,100 mg/飲,1次/d,于早晨空腹或餐后服用。二甲雙胍的用藥方法與單一組一致,連續治療3個月。
1.4 觀察指標 比較2組治療前、治療3個月的血糖水平、胰島素抵抗指數(HOMA-IR)、BMI、腰圍、臀圍、氧化應激指標以及不良反應發生率。
1.4.1 血糖水平:在治療前、治療3個月,采集患者空腹靜脈血3 ml,采用血糖分析儀檢測患者的空腹血糖(FBG)水平。在餐后2 h以同樣的方式檢測患者的餐后2 h血糖(2hPBG)、HbA1c水平。
1.4.2 檢測患者血糖水平后,計算其HOMA-IR,并記錄BMI,測量腰圍和臀圍。氧化應激指標:在治療前、治療3個月,采集患者空腹靜脈血3 ml,離心分離血清后,通過酶聯免疫吸附法測定患者的丙二醛(MDA)、谷胱肽過氧化物酶(GSH-Px)、脂質過氧化氫(LHP)水平。在治療期間,觀察患者的低血糖、頭暈頭痛、水腫、腹瀉等不良反應發生情況。
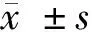
2 結果
2.1 2組血糖水平比較 治療前2組FBG、2hPBG、HbA1c水平差異無統計學意義(P>0.05);治療3個月,聯合組各項水平均低于單一組(P<0.05)。見表1。

表1 2組血糖水平比較
2.2 2組HOMA-IR和體態指標比較 治療前,2組的HOMA-IR和BMI比較差異無統計學意義(P>0.05);治療3個月,聯合組的HOMA-IR低于單一組(P<0.05),而2組的BMI、腰圍、臀圍比較差異無統計學意義(P>0.05)。見表2。

表2 2組HOMA-IR和體態指標比較
2.3 2組過氧應激指標比較 治療前,2組的MDA、GSH-Px、LHP水平比較差異無統計學意義(P>0.05);治療3個月,聯合組的MDA、LHP水平均低于單一組,其GSH-Px水平高于單一組(P<0.05)。見表3。

表3 2組過氧應激指標比較
2.4 2組不良反應發生率比較 2組不良反應發生率比較差異無統計學意義(P>0.05)。見表4。

表4 2組不良反應發生率比較 n=58,例(%)
3 討論
2型糖尿病作為臨床常見的代謝系統疾病,其所引起的高血糖狀態會損傷患者的器官、血管內皮功能,導致心腦血管疾病發生風險增加[7,8]。吡格列酮二甲雙胍是臨床常見的降糖藥物,組分為鹽酸吡格列酮和鹽酸二甲雙胍,主要用于單純飲食控制不滿意的2型糖尿病患者治療中。該藥物能有效抑制糖異生、糖原分解,有利于增強患者胰島素敏感性,通過減緩小腸對葡萄糖的吸收來控制血糖水平[9,10]。但由于受到患者胰島素功能衰退程度不同的影響,導致二甲雙胍的單一應用效果還有待提升。
DPP4抑制劑是一種新型降糖藥物,常被用于2型糖尿病臨床治療中。陳月英等[11]研究指出,將DPP4抑制劑聯合二甲雙胍應用能有效降低患者的血糖水平。而馮渭寧等[12]研究發現,上述兩種藥物的聯合應用,不僅能降低患者的血糖水平,還不會增加患者的經濟負擔。從上述研究得知,吡格列酮二甲雙胍+DPP4抑制劑應用于2型糖尿病中有相應的循證依據。在本次研究中發現,治療3個月,聯合組的FBG、2hPBG、HbA1c水平以及HOMA-IR均低于單一組,差異均有統計學意義(P<0.05)。該結果提示,吡格列酮二甲雙胍+DPP4抑制劑能有效降低患者的血糖水平,并減輕胰島素抵抗。
DPP4抑制劑主要是通過增加內源性GIP水平來增加CIP活性,促進胰島素β細胞分泌,維持良好的胰島素功能[13,14]。同時,該藥物能有效抑制胰島α細胞分泌、胰高血糖,使患者的血糖水平下降。通過抑制DPP4活性能增強患者機體胰島素敏感性,有利于減輕胰島素抵抗[15]。將該藥物與吡格列酮二甲雙胍聯用,能在二者的協同作用下最大程度上降低患者的血糖水平,并改善其胰島素抵抗狀態,使患者的血糖水平控制在正常或接近正常水平。予以患者服用吡格列酮二甲雙胍+DPP4抑制劑后,患者的血糖水平得到有效控制,而血糖水平的降低能有效糾正患者的糖代謝異常,使其機體器官組織損傷減輕,有利于降低炎性因子水平[16]。同時,患者的機體微炎性反應減輕也有利于血糖水平的控制以及胰島素抵抗的改善[17]。
糖尿病患者的長期高血狀態會引起機體氧化應激反應,而過度氧化應激反應會損傷線粒體功能,抑制胰島素分泌[18]。MDA、LHP是人體氧化應激反應代謝產物,氧化應激反應越強,此類指標的升高就越高;GSH-Px則是抗氧化應激物質[19]。在糖尿病患者的治療期間,其氧化應激指標的變化能在一定程度反映治療效果。
經本次研究觀察發現,治療3個月,聯合組的MDA、LHP水平均低于單一組,其GSH-Px水平高于單一組(P<0.05)。該結果提示,吡格列酮二甲雙胍+DPP4抑制劑能有效減輕患者的機體氧化應激反應,這主要與其血糖水得到有效控制有關。此外,在2型糖尿病患者的用藥治療中,發現聯合用藥可能會增加患者的體重、不良反應,導致用藥方案的可行性降低。然而,在本次研究中發現,治療3個月,2組的BMI、腰圍、臀圍、不良反應發生率比較差異無統計學意義(P>0.05)。該結果提示,吡格列酮二甲雙胍+DPP4抑制劑不會對患者的體態造成明顯影響,且不會增加不良反應。通常情況下,在使用降糖藥物時患者機體對葡萄糖利用率增加,使其脂肪合成相對增多,引起患者體態變化。而將DPP4抑制劑與吡格列酮二甲雙胍聯合,能充分利用吡格列酮二甲雙胍的減輕體重作用來避免DPP4抑制劑影響患者的體態[20]。同時,DPP4抑制劑的生物利用度較高,不良反應少,故與吡格列酮二甲雙胍聯用不會增加不良反應。
綜上所述,將吡格列酮二甲雙胍+DPP4抑制劑應用于2型糖尿病患者中,不僅能降低患者的血糖水平和胰島素抵抗,減輕機體氧化應激反應,且不會對患者體態造成影響,無明顯不良反應增加。

