高度近視患者白內障術后屈光漂移的相關影響因素分析
賴鐘祺 李維娜
高度近視并發(fā)白內障多為核性白內障,早期對中心視力影響較大,且發(fā)展速度快,在高度近視眼患者中發(fā)生率較高[1]。隨著屈光性白內障手術的發(fā)展,術前人工晶狀體測量的精確性及術后屈光誤差控制的準確性日益受到重視。93.8%~96.3%正常眼軸白內障患者術后屈光誤差可控制在±0.5 D內[2]。而高度近視由于其后鞏膜葡萄腫等特殊解剖因素影響,白內障術后往往發(fā)生明顯的屈光漂移,術后屈光準確性大大低于正常眼軸眼。本研究通過測量高度近視并發(fā)白內障患者的晶狀體相關參數及眼軸長度,分析其與高度近視白內障術后屈光漂移的相關性,研究影響屈光準確性的相關因素,以期減少誤差,提升術后視覺質量滿意度。
資料與方法
一、一般資料
回顧性病例研究。分析2016年7月至2020年6月在我院行白內障超聲乳化摘除聯合后房型人工晶狀體植入手術的高度近視患者39例(46只眼)。其中男性21例(26只眼),女性18例(20只眼),年齡(58.46±11.34)歲。納入標準:(1)眼軸長度≥26 mm,等效球鏡度數(球鏡度+1/2柱鏡度)<-6.0 D;(2)排除眼表、眼底視網膜等其他眼部疾病;(3)無眼部手術史;(4)術中無后囊膜破裂、懸韌帶斷裂等并發(fā)癥。
二、檢查方法
術前常規(guī)散瞳裂隙燈檢查,檢查視力、Goldmann眼壓計測量眼壓、電腦驗光及主覺驗光獲得等效球鏡度、相干光層析成像術(optical coherence tomography,OCT)掃描黃斑部情況。使用超聲生物顯微鏡(ultrasound biomicroscpy,UBM)(天津索維SW-3200L)分別測量12點、3點、6點、9點四個點鐘位的晶狀體懸韌帶長度,取四個方位的平均值并重復測量3次,其平均值為該患者的懸韌帶長度。IOL Master測量計算人工晶狀體度數、術前眼軸長度和前房深度,以及術后2個月前房深度。定義術后前房深度與術前前房深度差值的絕對值為晶狀體位置變化值。并根據患者日常用眼情況預估術后屈光度,測量公式均采用Haigis。晶狀體厚度運用前節(jié)相干光層析成像術(anterior segment optical coherence tomography,AS-OCT)進行測量。術后2個月同樣方法檢測術后屈光度,術后屈光度與預估屈光度的差值為屈光誤差(refractive error,RE),近視漂移指結果為負值,遠視漂移指結果為正值,RE的絕對值稱為絕對屈光誤差(absolute refractive error,ARE)。
三、手術方式
術前清潔結膜囊。由同一術者進行手術,做2.8 mm透明角膜隧道切口,環(huán)形撕囊后行水分離及水分層,使用Alcon的INFINITI進行超聲乳化吸除晶狀體,囊袋內植入單焦點人工晶狀體(均為AcrySof折疊型人工晶狀體),術中均無后囊膜破裂等并發(fā)癥。
四、統計學分析方法
數據應用SPSS18.0軟件進行分析,計量資料以均數±標準差表示,計數資料以頻數、構成比表示,術后屈光度與預估屈光度的比較采用配對t檢驗。眼軸長度、晶狀體位置變化、晶狀體厚度及晶狀體懸韌帶長度與ARE的關聯性采用Pearson相關分析并繪制散點圖,對ARE相關影響因素進行多元線性回歸分析,以P<0.05為差異有統計學意義。
結 果
一、術前預估屈光度和術后2個月屈光度的比較以及術后屈光漂移
術前預估屈光度(-3.44±1.17)D與術后2個月實際屈光度(-2.31±0.94)D采用配對t檢驗進行比較,差異有統計學意義(t=-5.211,P<0.05),術后實際近視屈光度絕對值小于術前預估近視屈光度絕對值。術后2個月有38只眼發(fā)生遠視漂移(82.6%),8只眼發(fā)生近視漂移(17.4%)。
二、眼軸長度、晶狀體參數與術后2個月ARE的關聯性分析
將高度近視患者術前的眼軸長度(30.17±2.39)mm、晶狀體位置變化(0.99±0.33)mm、晶狀體懸韌帶長度(0.94±0.13)mm和晶狀體厚度(4.07±0.42)mm與術后2個月的ARE(1.14±0.59)D行相關分析,發(fā)現ARE與眼軸長度、晶狀體位置變化、晶狀體懸韌帶長度及晶狀體厚度均呈正相關(r=0.851、0.704、0.639、0.576,均P<0.01),差異具有統計學意義。見圖1~4。
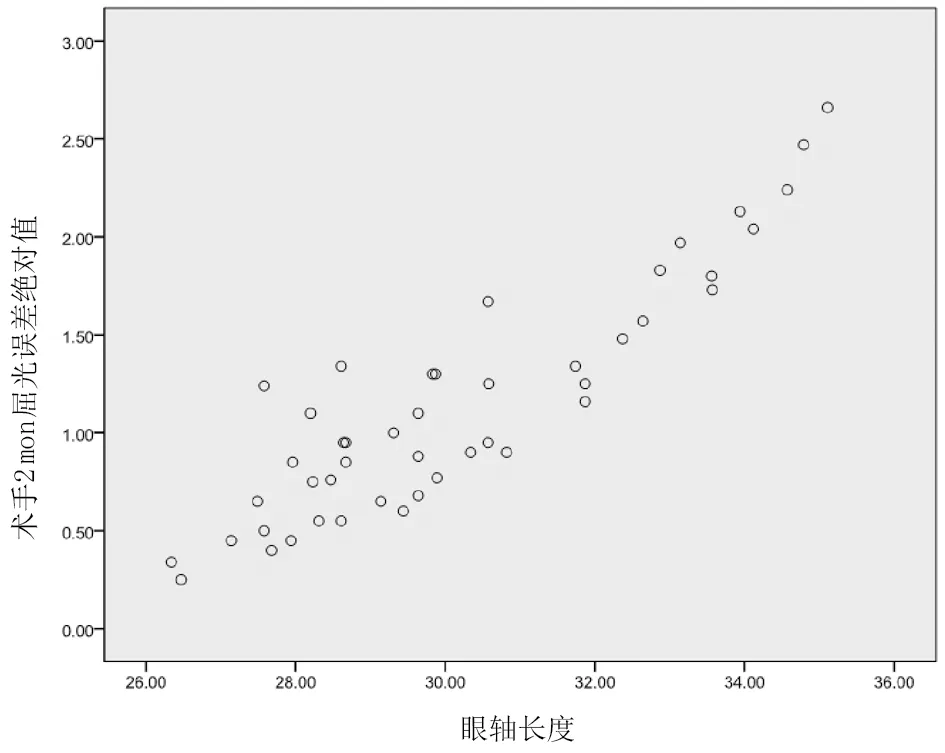
圖1 術前眼軸長度與術后2個月的ARE呈正相關(r=0.851,P<0.01)
三、多元線性回歸分析
以ARE為應變量(Y),眼軸長度(X1)、晶狀體位置變化(X2)、晶狀體懸韌帶長度(X3)、晶狀體厚度(X4)為自變量,建立多元線性回歸方程(逐步法)Y=-5.564+0.176X1+0.368X2+0.251X4(調整R2=0.872,F=103.261,P<0.05),標準化回歸系數X1=0.714,X2=0.204,X4=0.176。認為ARE與眼軸長度、晶狀體位置變化及晶狀體厚度有直線關系,根據標準化回歸系數可見眼軸長度對高度近視白內障術后ARE的影響最大,其次為晶狀體位置變化,而晶狀體厚度影響較小。
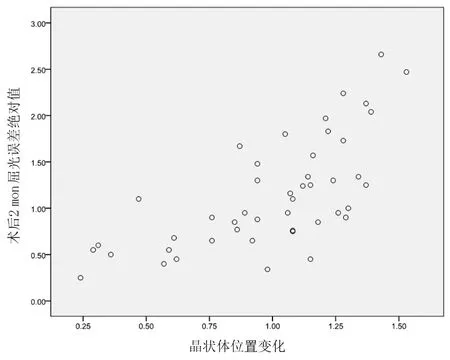
圖2 術前晶狀體位置變化與術后2個月的ARE呈正相關(r=0.704,P<0.01)

圖3 術前晶狀體懸韌帶長度與術后2個月的ARE呈正相關(r=0.639,P<0.01)
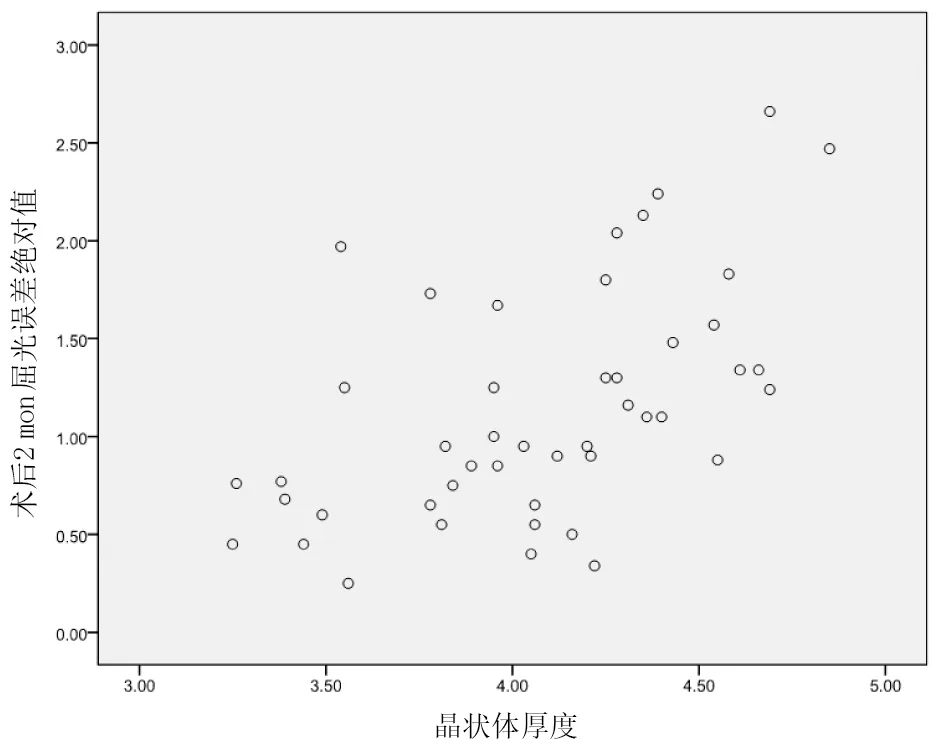
圖4 術前晶狀體厚度與術后2個月的ARE呈正相關(r=0.576,P<0.01)
討 論
隨著高度近視人群的增長,高度近視并發(fā)白內障導致視功能下降而就診的患者也逐漸增多。流行病學研究發(fā)現,我國50周歲以上人口中大約有5%左右罹患有高度近視[3]。超聲乳化白內障手術不僅能摘除混濁的晶狀體,而且通過人工晶狀體的植入還可以矯正高度近視狀態(tài),獲得術后良好的視覺質量[4]。但是高度近視并發(fā)白內障術后往往發(fā)生明顯的屈光漂移,與術前預估的術后屈光度有明顯的誤差。相關臨床研究發(fā)現,高度近視術后常為遠視漂移,可達0.70~2.76 D[5-8]。本研究結果表明82.6%的高度近視白內障術后發(fā)生遠視漂移,與以上研究相符。因此,如何減少高度近視白內障術后的屈光誤差成為良好視覺質量的關鍵。臨床上對于高度近視晶狀體的測量方法更多的使用光學測量,研究認為IOL Master在高度近視眼軸測量的準確性上優(yōu)于A型超聲等超聲測量方式[9]。計算公式使用Haigis和SRK/T可以減少高度近視晶狀體的計算誤[10,11]。
高度近視后鞏膜葡萄腫的形態(tài)和位置,對于眼軸測量的準確性造成明顯的影響,國內學者研究認為,后鞏膜葡萄腫的深度越深,術后屈光漂移越明顯[12]。隨著眼軸的增長,眼球壁后凸程度越高,且黃斑部常常不在球壁后凸中心,造成測量的眼軸長度大于實際視軸長度,術后產生明顯的遠視漂移。而在人工晶狀體度數計算的準確性中,眼軸長度的精確度成為了關鍵[13]。我們研究發(fā)現眼軸長度與高度近視白內障術后的ARE呈高度正相關,眼軸越長,ARE越大,遠視漂移越明顯。鄭虔等[13]研究結果也證實了眼軸長度為影響高度近視白內障術后RE的主要因素。
人工晶狀體厚度明顯小于自身晶狀體厚度,因此白內障手術植入人工晶狀體后前房深度大于術前,晶狀體位置后移,而正常眼軸白內障術后有效人工晶狀體位置的變化對屈光誤差影響較小[14]。本研究結果發(fā)現,隨著高度近視白內障術后晶狀體位置變化的幅度增大,術后ARE也越大,呈線性正相關。高度近視由于眼軸變長,晶狀體懸韌帶往往較為松弛,導致術后晶狀體位置明顯后移,同時由于玻璃體液化等原因,也可導致晶狀體位置后移進一步增加,從而導致屈光誤差變大,發(fā)生遠視漂移。我們也分析發(fā)現,高度近視白內障的晶狀體懸韌帶長度越長,術后ARE越大,證實了懸韌帶松弛對晶狀體位置及術后屈光漂移的影響。此外,本研究結果顯示晶狀體厚度也與高度近視白內障術后的ARE呈正相關。晶狀體增厚會導致晶狀體虹膜隔前移,前房深度相對變淺,白內障術后前房深度將明顯加深、晶狀體位置后移,從而增加遠視漂移的概率。由以上結果可以發(fā)現,晶狀體相關參數可能為高度近視并發(fā)白內障患者術后屈光漂移的重要影響因素。
我們將ARE作為應變量,眼軸長度和晶狀體相關參數作為自變量進行多元線性回歸分析,結果晶狀體懸韌帶長度因素被剔除。分析標準化回歸系數發(fā)現,眼軸長度分別為晶狀體位置變化的3.5倍、晶狀體厚度的4倍,可見眼軸長度對高度近視白內障術后的屈光漂移影響最大,晶狀體位置變化及晶狀體厚度也是其重要影響因素。
綜上所述,除了精確測量之外,我們應重視眼軸長度和晶狀體因素對ARE的影響,對于眼軸較長、晶狀體較厚的高度近視白內障患者,可適當增加預留的近視屈光度,以減少術后遠視漂移的影響。

