肝移植術中血流動力學指標與術后肺部并發癥的關系
欒遠航,謝言虎,柴小青,章敏,章蔚,李傳耀,侯冠峰,王迪
中國科學技術大學附屬第一醫院(安徽省立醫院)麻醉科,合肥 230001
原位肝移植(OLT)是目前治療終末期肝病的有效方法。由于肝功能不全、手術創傷和術后免疫抑制劑的使用等原因,肺部并發癥成為OLT術后死亡的主要原因之一[1]。有報道稱OLT術后肺部并發癥的發生率達41.5%~76.0%,急性肺損傷的發生率達34.2%~44.0%,死亡率為25.0%~41.7%[2];這些并發癥嚴重影響OLT患者的預后。有研究[3]表明,肝移植術后受者的肺部并發癥和預后與個體化圍手術期液體治療密切相關。心臟排出量監測(PiCCO)作為一種血流動力學監測技術,具有創傷小、測量數據準確等特點,近年來在臨床得到了廣泛應用[4]。本研究旨在通過對血流動力學監測指標的綜合分析,探討血流動力學監測結果與OLT術后肺部并發癥的關系。
1 資料與方法
1.1 臨床資料 回顧性分析本院2018年7月至2020年1月28例OLT患者的病歷資料。
1.2 納入與排除標準 納入標準:(1)伴有嚴重肝功能不全的終末期肝病;(2)藥物或普通外科治療無效;(3)沒有其他重要器官衰竭。排除標準:(1)無法控制的感染;(2)過去兩年有惡性腫瘤病史;(3)其他重要器官功能障礙;(4)嚴重的冠狀動脈疾病。本研究經中國科學技術大學附屬第一醫院醫學研究倫理委員會審批(編號:2020-RE-024)。所有肝移植供體均來自腦死亡供體,其家庭成員自愿簽署同意器官捐贈的知情同意書。
1.3 監測項目 患者入室后監測項目包括:無創血壓、脈搏、血氧飽和度、心電圖、持續動脈血壓(ABP)監測、持續中心靜脈壓(CVP)監測。咪達唑侖0.05 mg/kg、依托咪酯0.15 mg/kg、舒芬太尼0.4 μg/kg和順式阿曲庫銨0.15 mg/kg進行麻醉誘導。氣管插管后,開始機械通氣,潮氣量為6~8 mL/kg,調整呼吸頻率,使呼氣末二氧化碳分壓保持在35~40 mmHg。靶控輸注異丙酚2~3 μg/mL和舒芬太尼0.4~0.8 ng/mL,持續泵注順式阿曲庫銨3 μg·kg-1·min-1進行麻醉維持。調整異丙酚和舒芬太尼的靶濃度,以維持Narcotrend指數在D2至E1(46-20)之間。關腹前,切口周圍使用0.5%羅哌卡因40 mL進行局部浸潤麻醉。術畢,患者被送入重癥醫學科(ICU)。
患者在麻醉誘導后,經左股動脈穿刺置入PiCCO導管,然后將該導管連接至PiCCO系統;通過中心靜脈導管注入15~20 mL冰0.9%氯化鈉注射溶液,再通過肺熱稀釋法進行3次校準后,監測連續心臟指數(CI)、胸腔內血容積指數(ITBI)、血管外肺水指數(EVLWI)、每搏變異度(SVV)、外周血管阻力指數(SVRI)。根據PiCCO監測結果調節輸液、血管活性藥物及白蛋白,以維持目標值ITBI 850~1 000 mL/m、SVV<10%、EVLWI≤10 mL/kg和SVRI于1 700~2 400 dyn·s·m2·cm-5。
在5個時間點記錄所有PiCCO參數:麻醉誘導后(T0)、無肝期前30 min(T1)、無肝期后30 min(T2)、新肝期后30 min(T3)和關腹(T4)。在6個時間點記錄氧合指數(OI):T0、T1、T2、T3、T4和拔管前(T5)。
根據術后1周內是否出現肺部并發癥將患者分為兩組:有并發癥組(PPC組)和無并發癥組(APC組)。根據墨爾本人口量表診斷標準診斷肺部并發癥[5-6]。術后7 d內進行X線或CT檢查。肺部并發癥包括肺部感染、呼吸衰竭、肺栓塞、肺水腫、胸腔積液。
2 結果
2.1 肝移植患者臨床資料 28例患者中,4例(12.2%)患者術后死亡,1例出現肝腎綜合征,23例患者被納入最終分析,其中9例(32.1%)患者有術后肺部并發癥(PPC組),其余患者無術后肺部并發癥(APC組)。
與PPC組比較,APC組術前白蛋白水平和術中輸注白蛋白量更高(P<0.05);而術后機械通氣時間和ICU滯留時間更短(P<0.05)。兩組間性別、年齡、Child-Pugh評分、手術時間、無肝期時間、出入量均差異無統計學意義。見表1。
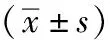
表1 兩組肝移植患者臨床資料
2.2 不同時間點PiCCO監測數值 兩組之間PiCCO監測數值在T0時差異無統計學意義;與PPC組相比,APC組T2、T3和T4的EVLWI較低,T2、T3和T4的ITBI較高,T3和T4的SVV較低,T2和T4的SVRI較高(P<0.05)。與T0比較,APC組EVLWI在T3和T4時升高,ITBI在T2時降低、T4時升高,SVV在T2和T3時升高,SVRI在T1、T2和T4時升高(P<0.05);與T0比較,PPC組EVLWI在T1—T4時均升高,ITBI在T1和T2時降低、SVV在T2—T4時均升高,SVRI在T2時升高(P<0.05)。兩組間CI值差異均無統計學意義,且與T0時相比,均在T2時降低。見表2。
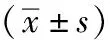
表2 兩組患者不同時間點PiCCO監測數值變化
2.3 不同時間點OI數值 兩組之間OI數值在T0和T1時差異無統計學意義。與PPC組相比,APC組OI值在T2—T5時較高(P<0.05),與T0比較,APC組OI值在T3和T4時降低(P<0.05),而PPC組則在T2—T5時均降低(P<0.05)。見表3。
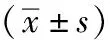
表3 兩組患者不同時間點OI數值變化
3 討論
本研究顯示,OLT術后肺部并發癥的發生率為32.1%,死亡率為12.2%,兩者均低于相關報告[2]。本研究發現,肝移植術中PiCCO行血流動力學監測數據可預測術后肺部并發癥的發生,特別是新肝期和關腹時EVLWI、ITBI、SVV、SVRI水平等指標。
OLT的手術創傷、大量輸血、圍術期血流動力學波動、機械通氣時間延長和器官缺血再灌注損傷是術后肺損傷的主要影響因素[7]。在本研究中,EVLWI和ITBI水平隨著手術的進行而增加,而SVV和SVRI在T2和T3時波動幅度較大,這與Torgay等[8]的研究結果相符。本研究還發現,與PPC組相比,APC組T2—T4的ITBI水平較高,T3—T4的SVV水平較低,T2和T4的SVRI水平較高,這可能表明保持術中較高水平的ITBI和SVRI以及較低水平的SVV有助于降低OLT術后肺部并發癥的發生率。
目標導向液體治療(GDT)旨在減少圍手術期并發癥,甚至有助于降低圍手術期死亡率,是外科手術中液體管理的重要方法,也是加速康復外科(ERAS)診療的關鍵一環[9]。PiCCO監測中血流動力學和容量及器官功能參數提供了GDT的準確指標,以改善組織氧合、增強微循環、減少組織病理學損傷,并提高患者生存率[10],這可能與GDT可以提供適當的組織灌注壓力和組織供氧以及減少圍手術期并發癥有關[11]。有研究表明EVLWI水平變化在肺部并發癥中起著重要作用,它能更準確、及時地反映體內液體的變化[12],并能有效預測肺水腫、急性肺損傷等的發生,是獨立危險因素[13]。本研究中,APC組T2—T4的EVLWI水平較PPC組低,說明OLT術中低水平的EVLWI可改善氧合,降低患者術后肺部并發癥的發生,OI結果也可以從側面支持這一觀點。
本研究中還發現APC組中術前白蛋白及術中輸注白蛋白的水平較PPC組更高。國內肝移植患者的大多數基礎病是肝癌、急性肝衰竭和肝硬化,其典型特征是低蛋白血癥,原因不僅是肝細胞蛋白質合成減少,還和水鈉潴留稀釋血清白蛋白有關[14]。有研究表明,持續輸注外源性白蛋白可以有效提高血漿白蛋白水平,降低并發癥的發生率,促進慢性肝病患者的康復和生存[15]。因此術前糾正低蛋白血癥、術中適當補充白蛋白有助于降低OLT術后肺部并發癥的發生。
綜上所述,肝移植術中應用PiCCO行血流動力學監測,維持較低的EVLWI、SVV水平和較高的ITBI、SVRI水平,有助于改善患者氧合指數,縮短機械通氣和ICU停留時間,減少肝移植術后肺部并發癥的發生。

