不同年齡非特異性腰痛患者腰椎曲度相關因素分析
柳 揚,劉 鵬,杜明奎,胡三保*,梁兵鑫,薛博瓊
1.首都醫科大學附屬北京安貞醫院骨科,北京 100029
2.首都醫科大學電力教學醫院(國家電網公司北京電力醫院)骨二科,北京 100073
非特異性腰痛是最為常見的運動系統疾病之一,各個年齡段均有發生,對患者健康相關的生活質量產生不同程度的影響,繼發于疼痛后的勞動能力下降也給患者和社會造成了一定的經濟負擔[1]。與非特異腰痛相關的病因尚不清楚,但有研究[2-3]發現,非特異性腰痛患者腰椎曲度減小。在正常健康人群中,腰椎曲度與人口因素、骨性結構的解剖形態及軀干肌肉的功能和形態密切相關,然而,對于非特異腰痛患者,腰椎曲度的相關影響因素并不十分清楚[4]。本研究旨在分析不同年齡段非特異性腰痛患者人口學因素、臨床特征和豎脊肌形態與腰椎曲度的相關性。
1 資料與方法
1.1 研究對象
納入標準:①非特異性腰痛,經病史、體格檢查和輔助檢查診斷為不能歸因于特定病理性原因,如感染、腫瘤、骨質疏松癥、骨折、結構畸形、炎性疾病、神經根綜合征等的腰痛[2];②具有包括腰椎正側位、腰椎動力位X線片及腰椎MRI在內的影像學檢查結果;③基線資料完整,包括年齡、性別、體質量指數(BMI)、腰痛持續時間、腰痛視覺模擬量表(VAS)評分。排除標準:①既往有腰椎手術史;②椎體及附件占位性病變;③脊柱區域外傷或脊柱骨折;④脊柱退行性疾病,如腰椎椎管狹窄癥、腰椎椎間盤突出癥;⑤脊柱結構性畸形及各種原因引起的腰椎滑脫、不穩;⑥脊柱炎性或感染性病變;⑦骨質疏松癥;⑧周圍神經病變。根據以上標準,納入2016年1月—2019年12月首都醫科大學附屬北京安貞醫院和國家電網北京電力醫院收治的99例非特異性腰痛患者資料。依據患者年齡分為≥65歲組(16例)和< 65歲組(83例)。
1.2 影像學測量
通過醫院影像采集系統(PACS,GE Healthcare,美國)獲得入組患者影像學資料。正側位腰椎X線片拍攝時患者為直立體位,并以L3為投照中心。在腰椎側位X線片上測量腰椎前凸角,即L1上終板切線和S1上終板切線間的夾角(圖1a)。
采用場強3.0 T的腰椎全體相控陣線圈(Siemens,德國)進行腰椎MRI檢查,患者取仰臥位,掃描范圍為L1/L2至L5/S1。采用MRI無間隔梯度擾相回波序列進行矢狀位3D T1加權像掃描,層厚1 mm,矩陣256×256,重復時間30 ms、回波時間3 ms。將腰椎MRI影像資料以圖片格式導入Image J軟件(1.50i,Wayne Rusband,美國國立衛生研究院),在L4,5節段橫斷面MRI上分別標記兩側豎脊肌肌肉筋膜輪廓,使用閾值法自動測量去除肌肉輪廓內脂肪信號的雙側豎脊肌橫截面積(CSA),于L4下終板水平測量L4CSA(圖1b)。以上參數均由同一名醫師測量3次,并取平均值,將L4,5節段豎脊肌CSA/L4CSA的值作為L4,5節段豎脊肌肌肉形態參數。
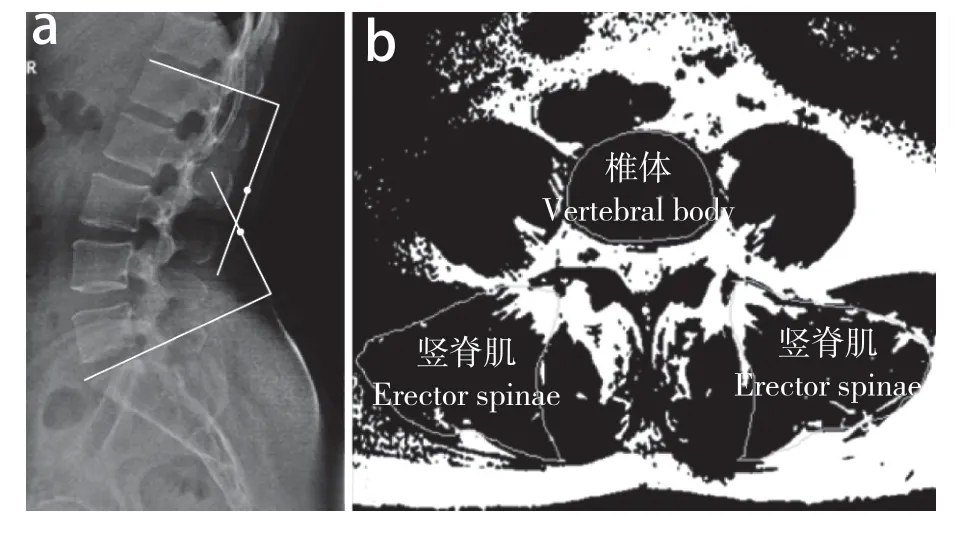
圖1 腰椎前凸角和L4,5節段豎脊肌CSA的測量Fig. 1 Measurement of lumbar lordosis and CSA of L4,5 erector spinae
1.3 統計學處理
采用SPSS 19.0軟件對數據進行統計分析。計量資料的正態性分布采用Shapiro-Wilk檢驗,結果以±s表示,組間比較采用獨立樣本t檢驗;計數資料以例數表示,組間比較采用χ2檢驗;以P<0.05為差異有統計學意義。各變量與腰椎前凸角的相關性采用Pearson相關性檢驗或秩相關性檢驗,將P<0.05的變量納入多因素線性回歸分析。
2 結 果
2.1 2組患者基線資料比較
共納入99例非特異性腰痛患者,其中男39例、女60例,年齡為15 ~ 86(50.4±15.2)歲,BMI為19 ~ 26(23.4±1.7)kg/m2,腰痛持續時間為2 ~ 15(5.2±2.3)個月,腰痛VAS評分為2 ~ 7(4.3±1.1)分,腰椎 前 凸 角 為10.2° ~ 80.4°(47.0°±11.0°),L4,5節 段豎脊肌CSA/L4CSA的值為1.1 ~ 3.2(1.8±0.4)。2組性別、BMI、腰痛VAS評分、腰痛持續時間及腰椎前凸角相比,差異無統計學意義(P>0.05,表1)。< 65歲組L4,5節段豎脊肌CSA/L4CSA的值高于≥65組,差異有統計學意義(P<0.05,表1)。
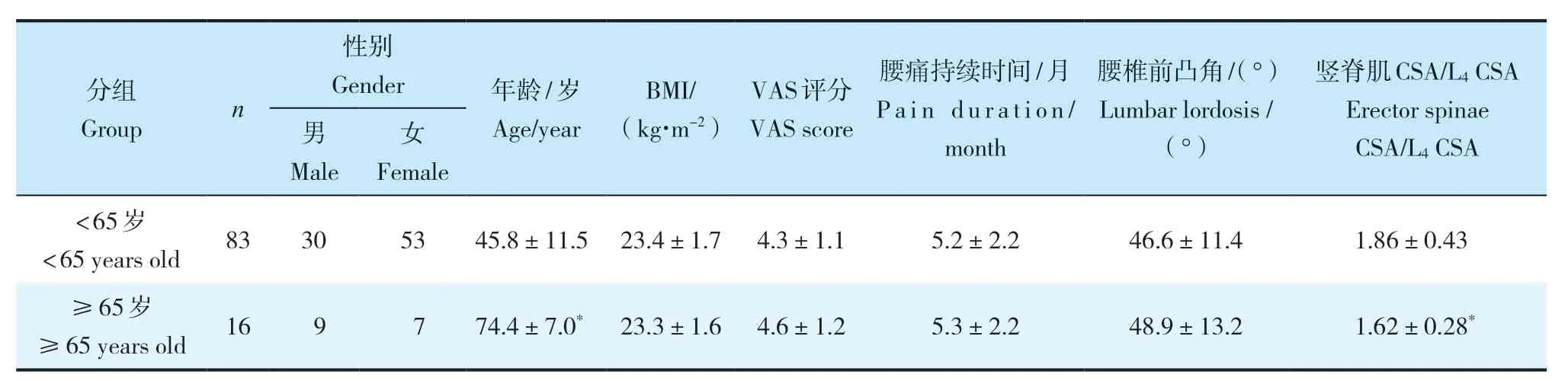
表1 2組患者一般資料Tab. 1 General data of patients in 2 groups
2.2 腰椎曲度相關因素
在< 65歲組中,相關性檢驗顯示腰椎前凸角與性別(r=0.317,P<0.05)和L4,5節段豎脊肌CSA/L4CSA(r=0.263,P<0.05)存 在 相 關 性,與 年 齡、BMI、VAS評分、腰痛持續時間不相關(r=-0.075、0.075、0.095、0.053,P>0.05)。進一步的多元線性回歸分析顯示,腰椎前凸角與L4,5節段豎脊肌CSA/L4CSA呈正線性相關(B=5.768,95% 置信區間為0.253 ~ 11.283,P<0.05)。
在≥65歲組中,相關性檢驗顯示腰椎前凸角與年齡(r=-0.692,P<0.05)、L4,5節段豎脊肌CSA/L4CSA(r=0.642,P<0.05)存在相關性,而與性別、BMI、VAS評分、腰痛持續時間不相關(r=0.160、0.360、0.335、0.150,P>0.05)。進一步行多元線性回歸分析顯示,腰椎前凸角與年齡呈負線性相關(B=-0.957,95%置 信區間為-1.731 ~ -0.184,P<0.05),與L4,5節段豎脊肌CSA/L4CSA呈正線性相關(B=17.386,95%置信區間為0.326 ~ 34.466,P<0.05)。
3 討 論
腰痛已成為影響健康相關的生活質量的最主要原因之一,與腰痛相關的提前退休和生產力下降對社會經濟所產生的負擔也不斷加重[1-2]。有相當大的一部分腰痛被定義為非特異性腰痛,然而,與非特異性腰痛發生、發展相關的主要因素仍不完全清楚[4]。一項薈萃分析[3]發現,相較健康無癥狀個體,尤其是當匹配年齡、性別相似的無癥狀健康個體時,非特異性腰痛患者腰椎前凸角明顯減小。Sadler等[5]報道,腰痛患者腰椎前凸角減小的比例是非腰痛患者腰椎前凸角減小比例的1.37倍。腰椎前凸角的減小與腰痛的發生、發展可能存在密切聯系[2-6]。然而,與非特異性腰痛患者腰椎前凸角減小的相關因素在既往研究中并未完全闡明。
性別對于腰椎曲度的影響在既往文獻報道中并不一致。Youdas等[7]報道,腰痛患者中年輕女性的腰椎前凸角明顯大于年輕男性,而中年后腰椎前凸角在不同性別間沒有差異。Middleditch等[8]認為,在中年以前,健康男性和女性個體間腰椎前凸角沒有差異。Arshad等[9]通過薈萃分析發現,20 ~ 30歲的女性腰椎前凸角與男性沒有差異,但40 ~ 50歲的女性相比于男性腰椎曲度明顯增加。本研究按照非特異性腰痛患者基線年齡進行分組,分析性別對不同年齡段非特異性腰痛患者腰椎前凸角的影響,結果顯示,< 65歲的患者腰椎前凸角在男性和女性間存在差異,≥65歲的患者不同性別間腰椎曲度差異無統計學意義,推測對于< 65歲的患者,骨盆形態的差異可能是影響腰椎前凸角的主要因素之一,而對于≥65歲的患者,不同性別個體間臨床癥狀較為相似,并可能開始出現脊柱結構的退行性變、軀干肌肉肌力減退等,這些變化可能對腰椎曲度產生相似的不利影響,因此,在≥65歲的患者中,不同性別間腰椎曲度并未見明顯差異。
既往研究結果并不支持年齡與腰椎前凸角間的相關性。Murrie等[10]對腰痛患者和無腰痛健康人群進行觀察,并未發現年齡與腰椎曲度的關系。Tüzün等[11]發現,腰痛患者中,腰椎曲度隨著年齡增加而增大。Amonoo-Kuofi等[12]報道,在60歲后,隨著年齡的增加,腰椎曲度逐漸減小。本研究結果顯示,在< 65歲的患者,年齡與腰椎曲度沒有相關性;在≥65歲的患者中,年齡與腰椎曲度呈負相關。原因可能是,在青壯年人群中,隨著年齡增加,脊柱運動單位并未發生顯著性變化;而在中老年人群中,與椎間盤退行性變相關的椎間高度降低及繼發于骨質疏松后的椎體楔形變的發生風險都隨著年齡增加而增大,這些結構的形態變化與腰椎曲度的減少密切相關。
Youdas等[13]認為,椎旁肌力量增加可能使骨盆發生前旋,進而增加腰椎前凸角。Jun等[14]對一組退行性脊柱疾病(腰椎椎間盤突出癥、腰椎椎管狹窄癥、腰椎滑脫癥)患者的腰椎前凸角和椎旁肌進行觀測,結果發現,椎旁肌功能性肌肉含量與腰椎前凸角存在正相關。與既往的研究相似,本研究發現,2組患者的腰椎曲度均與L4,5節段豎脊肌CSA/L4CSA的值呈正相關。Bogduk等[15]認為,通過動員腰椎部分豎脊肌以創建更長的力臂用以維持脊柱背伸活動對個體最為有利。Sung等[16]報道,腰背痛患者腰部豎脊肌在屈伸活動中的松相明顯縮短,提示腰部豎脊肌產生更多的活動。上述研究都提示豎脊肌對正常腰椎前凸姿勢的維持發揮了至關重要的作用。鑒于腰椎曲度與非特異性腰痛的相關性,識別與腰椎曲度相關的因素,有助于針對不同臨床特征的患者制訂個體化預防和診療方案,糾正患者姿勢,改善腰痛癥狀,提高生活質量。
本研究也存在一些不足之處。①對豎脊肌CSA的測量采用國際通用方法,但豎脊肌和多裂肌的肌纖維可能存在交連,肌筋膜邊界并不顯著,給肌肉輪廓的識別帶來一定困難;另一方面,自動閾值技術測量肌肉輪廓內脂肪含量時可能受到MRI信號強度影響,對測量結果的準確性產生一定的影響。②影像學檢查均在患者癥狀發作時完成,而在恰當干預后,隨著非特異性腰痛癥狀緩解、腰椎前凸角可能發生改變,而對比及分析癥狀緩解前后腰椎曲度發生變化的相關因素也是本研究延續的方向之一。③為回顧性研究,沒有常規行脊柱全長X線檢查,沒有進一步系統測量骨盆參數,且樣本量相對較小,缺乏縱向觀察。今后仍有待進一步開展大樣本的隊列研究,并納入更多可能與腰椎曲度存在潛在聯系的變量,完善本研究的不足之處,得到更加可靠的研究結果,為改善非特異腰痛患者腰椎曲度制訂個體化治療方案提供參考。

