應用麥默通微創旋切術治療分散型乳腺結節的效果分析
黃水才,楊振淮,楊澤填
(廣州醫科大學附屬中醫醫院外一科,廣東 廣州 510130)
近年來,乳腺結節在年輕女性中的發病率逐漸攀升,乳房輕微疼痛、腫脹為其常見的臨床表現,部分患者可合并乳頭溢液,嚴重時可惡化,給患者的心理、生活、工作帶來了一定影響。外科手術切除是治療分散型乳腺結節首選方案,通過將病變結節組織徹底切除,達到消除病灶的作用,但常規乳腺結節切除術存在手術創口面積大、術后瘢痕明顯等,不能滿足年輕患者對術后乳房美觀的需求[1-2]。而麥默通微創旋切術是近年來微創概念發展下的新型手術方式,因其創口小、精準度高、安全性能好的特點而在外科手術中得到廣泛應用[3]。為此,本研究選取60例分散型乳腺結節患者為研究對象,旨在探討麥默通微創旋切術對患者治療效果與預后的影響,現將研究結果報道如下。
1 資料與方法
1.1 一般資料 選取廣州醫科大學附屬中醫醫院2019年7月至2021年3月收治的60例分散型乳腺結節患者作為研究對象,均為女性,按照隨機數字表法分為對照組和觀察組,各30例。其中對照組患者年齡26~43歲,平均(34.70±3.69)歲;病程12~22月,平均(17.43±2.36)月;體質量39~58 kg,平均(47.23±4.21) kg;疾病類型:乳腺纖維瘤13例,分葉狀腫瘤8例,乳腺增生9例。觀察組患者年齡26~41歲,平均(35.07±3.72)歲;病程11~22月,平均(17.29±3.11)月;體質量 37~59 kg,平均(48.17±4.09) kg;疾病類型:乳腺纖維瘤11例,分葉狀腫瘤9例,乳腺增生10例。兩組患者一般資料(年齡、病程、體質量、癥狀類型)比較,差異無統計學意義(P>0.05),組間具有可比性。納入標準:符合《乳腺疾病防治指南》[4]中的相關診斷標準者;經超聲、病理學診斷確診為良性乳腺結節者;單側乳腺結節>?5個,且直徑≤?4 cm,呈現分散性者;無手術禁忌證者;超聲下顯示乳腺結節邊界清晰,無大片粘結情況者等。排除標準:合并凝血功能障礙者;乳腺結節嚴重惡化,發展為乳腺癌者;合并其他重要器質性疾病者;合并嚴重語言、行為、認知功能障礙者等。本研究已獲得院內醫學倫理委員會批準,且患者及家屬均已簽署知情同意書。
1.2 手術方法 兩組患者均于術前行各項生命體征檢查,并采用全數字彩色多普勒超聲診斷儀[大為醫療(江蘇)有限公司,型號:DW-PF520]探明結節大小、位置、血流及與周邊組織粘連情況,對結節的位置做好標記,進行常規消毒、局部浸潤麻醉。對照組患者采用常規乳腺結節切除術治療:患者取平臥位,經乳暈并在結節位置作一2.5 cm左右的弧形切口,將皮膚、腺體、脂肪逐層分離后,暴露結節,采用錐切方式沿結節根部開始切除,并適當切除結節周圍組織,以確保切口范圍內乳腺結節切除完全,完畢后清理殘腔內組織,縫合切口,剩余結節則行二次手術切除,將取出的結節做病理檢查。觀察組患者采用麥默通微創旋切術治療:囑咐患者取平臥位,在多普勒超聲診斷儀的引導下,以乳頭為中心,選擇合適穿刺點作為進針點,對于靠近皮膚的結節要確保皮膚與結節分離,以減少對皮膚的傷害,靠近胸大肌的結節要確保胸大肌與結節分離,以減少乳腺組織的損傷。將規格為8G的旋切刀穿過切口,調整刀口刀槽角度,旋切刀頭保持與結節處于同一水平面后進行旋切,負壓作用下將結節吸入槽內,多次旋切后直到超聲顯示下無結節組織殘余,將乳房內積血抽吸干凈,拔除穿刺針后進行壓迫止血10~15 min后,使用彈力繃帶包扎傷口,并將取出的結節做病理檢查。兩組患者均于術后給予常規抗感染治療,術后隨訪3個月。
1.3 觀察指標 ①記錄兩組患者手術相關指標,包括術中出血量、手術時間、術后瘢痕大小、切口愈合時間等。②對比兩組患者術后1 d的疼痛情況,采用疼痛數字評分法(NRS)[5]評估兩組患者術后的疼痛情況,總分為10分,其中輕度疼痛為1~3分,中度疼痛為4~6分,重度疼痛為7~10分。③對比兩組患者術前與術后1 d的免疫功能,采集患者清晨空腹外周靜脈血3 mL,采用流式細胞儀檢測外周血CD4+百分比、CD8+百分比,并計算CD4+/CD8+比值,具體步驟嚴格按照儀器操作說明進行。④統計兩組患者術后并發癥(局部血腫、切口感染、皮下瘀斑、乳房畸形)的發生情況。⑤對比兩組患者術前與術后3個月的生存質量,采用世界衛生組織生存質量測定量表(WHOQOL-100)[6]評價,其中共包括生理、心理、獨立性、社會關系、環境、精神6個維度,每個維度的分值范圍為0~100分,得分越高,表明生存質量越好。
1.4 統計學方法 應用SPSS 22.0統計軟件進行數據分析,計數資料以[例(%)]表示,采用χ2檢驗;計量資料以(±s)表示,采用t檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 手術相關指標 觀察組患者術中出血量顯著少于對照組,手術時間、術后瘢痕長度、術后切口愈合時間均顯著短于對照組,差異均有統計學意義(均P<0.05),見表1。
表1 兩組患者手術相關指標比較(?±s)
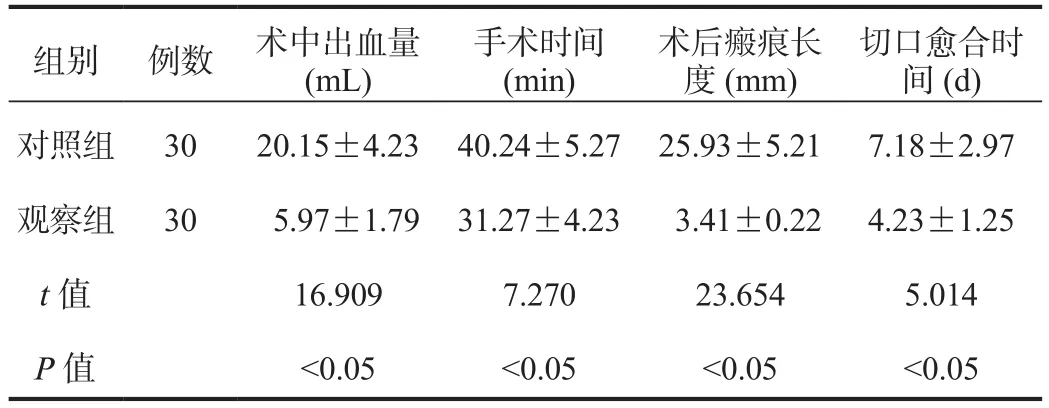
表1 兩組患者手術相關指標比較(?±s)
手術時間(min)組別 例數 術中出血量(mL)術后瘢痕長度(mm)切口愈合時間(d)對照組 30 20.15±4.23 40.24±5.27 25.93±5.21 7.18±2.97觀察組 30 5.97±1.79 31.27±4.23 3.41±0.22 4.23±1.25 t值 16.909 7.270 23.654 5.014 P值<0.05<0.05<0.05<0.05
2.2 疼痛情況 術后1 d,觀察組患者輕度疼痛占比顯著高于對照組,重度疼痛占比顯著低于對照組,差異均有統計學意義(均P<0.05);而兩組患者中度疼痛占比比較,差異無統計學意義(P>0.05),見表2。
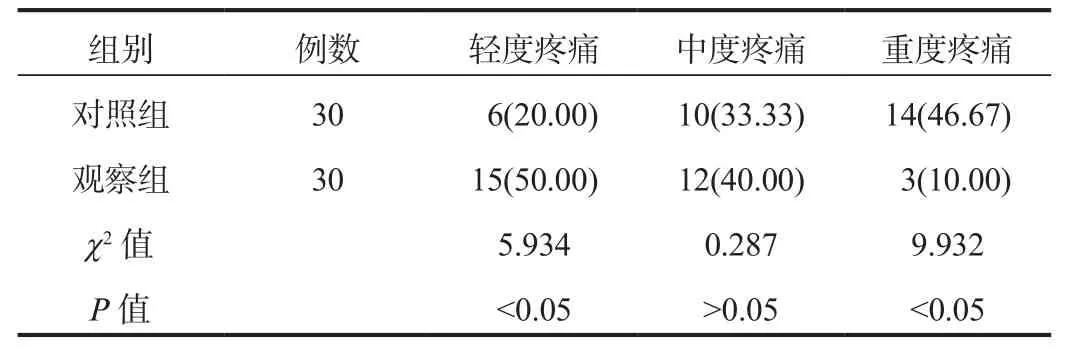
表2 兩組患者疼痛情況比較[例(%)]
2.3 免疫功能 與術前比,術后1 d兩組患者CD4+百分比、CD4+/CD8+比值均顯著下降,但觀察組顯著高于對照組,差異均有統計學意義(均P<0.05);兩組患者術前與術后1 d的CD8+百分比比較,差異無統計學意義(P>0.05),見表 3。
表3 兩組患者免疫功能指標比較(?±s)
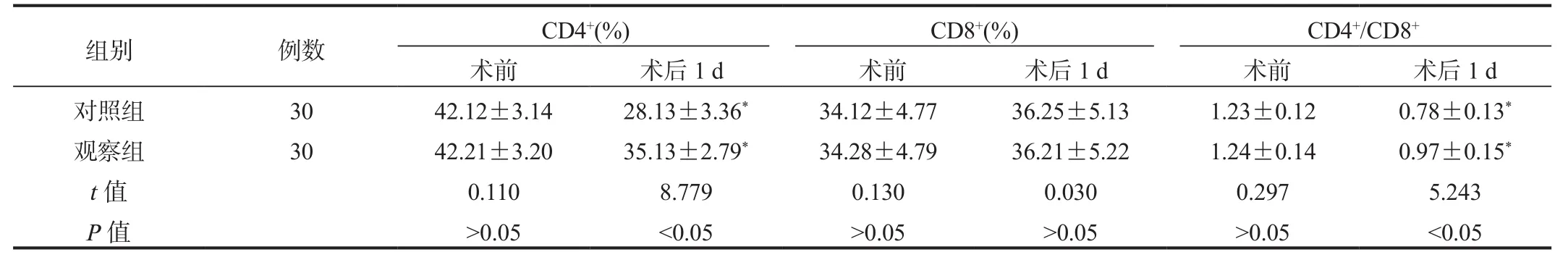
表3 兩組患者免疫功能指標比較(?±s)
注:與術前比,*P<0.05。
組別 例數 CD4+(%) CD8+(%) CD4+/CD8+術前 術后1 d 術前 術后1 d 術前 術后1 d對照組 30 42.12±3.14 28.13±3.36* 34.12±4.77 36.25±5.13 1.23±0.12 0.78±0.13*觀察組 30 42.21±3.20 35.13±2.79* 34.28±4.79 36.21±5.22 1.24±0.14 0.97±0.15*t值 0.110 8.779 0.130 0.030 0.297 5.243 P值>0.05<0.05>0.05>0.05>0.05<0.05
2.4 并發癥 術后,觀察組患者并發癥總發生率顯著低于對照組,差異有統計學意義(P<0.05),見表4。
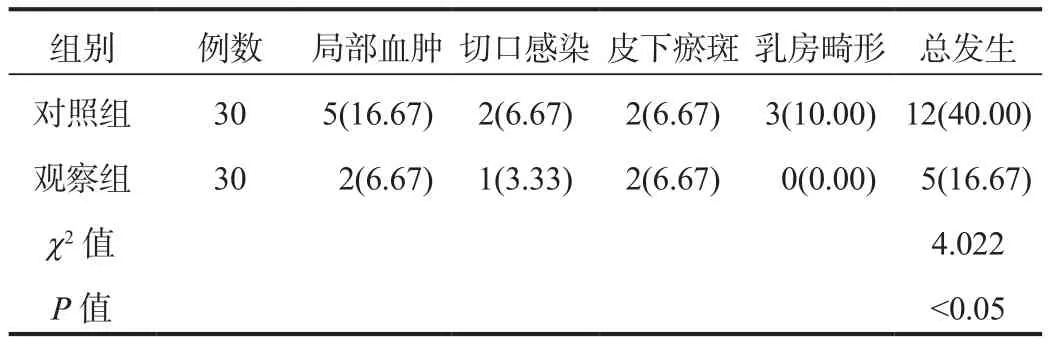
表4 兩組患者并發癥發生率比較[例(%)]
2.5 生存質量 與術前比,術后3個月兩組患者生理、心理、獨立性、社會關系、環境、精神評分均顯著升高,且觀察組顯著高于對照組,差異均有統計學意義(均P<0.05),見表 5。
表5 兩組患者生存質量評分比較 (?±s?,?分 )
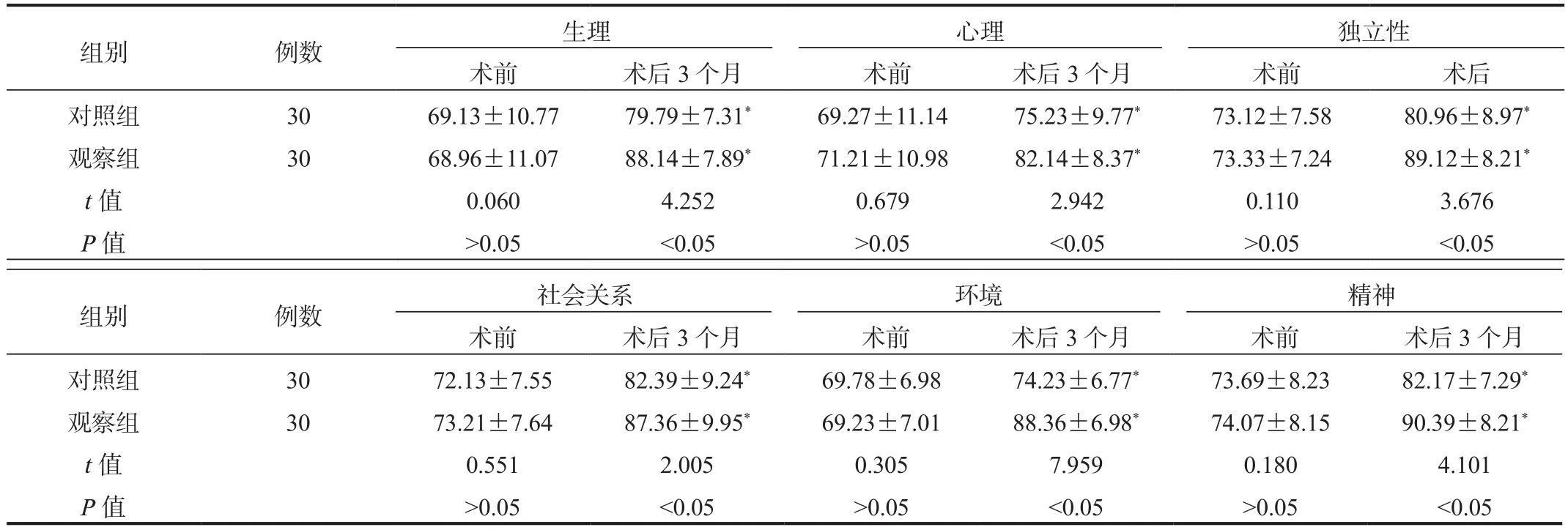
表5 兩組患者生存質量評分比較 (?±s?,?分 )
注:與術前比,*P<0.05。
組別 例數 生理 心理 獨立性術前 術后3個月 術前 術后3個月 術前 術后對照組 30 69.13±10.77 79.79±7.31* 69.27±11.14 75.23±9.77* 73.12±7.58 80.96±8.97*觀察組 30 68.96±11.07 88.14±7.89* 71.21±10.98 82.14±8.37* 73.33±7.24 89.12±8.21*t值 0.060 4.252 0.679 2.942 0.110 3.676 P值>0.05<0.05>0.05<0.05>0.05<0.05組別 例數 社會關系 環境 精神術前 術后3個月 術前 術后3個月 術前 術后3個月對照組 30 72.13±7.55 82.39±9.24* 69.78±6.98 74.23±6.77* 73.69±8.23 82.17±7.29*觀察組 30 73.21±7.64 87.36±9.95* 69.23±7.01 88.36±6.98* 74.07±8.15 90.39±8.21*t值 0.551 2.005 0.305 7.959 0.180 4.101 P值>0.05<0.05>0.05<0.05>0.05<0.05
3 討論
乳腺結節是指因乳腺組織導管結構、乳小葉退行性病變導致乳腺結締組織增生的一類疾病總稱,其主要治療方式以手術為主,為了達到徹底治愈的效果,常規乳腺結節切除術通常需要將上皮細胞肉芽腫的周圍組織徹底切除以防止術后再次復發,但同時容易造成乳房凹陷變形、乳腺腺體受損的問題出現,影響乳房的整體美觀效果,給患者的術后生活帶來一定的影響,且分散型乳腺結節間距較大,常規手術很難一次性將其清除,仍需在結節達到手術指征后進行二次手術,增加患者病痛[7-9]。
隨著近些年微創技術的發展,微創手術治療乳腺疾病在臨床應用逐漸增加,其中麥默通微創旋切術是在計算機控制與多普勒超聲定位的引導下,通過真空負壓抽吸乳腺組織來進行徹底切除病灶的一種微創手術,可重復切割乳腺中的可疑病灶,具備操作簡單、定位準確、創傷小、安全性高的特點[10-11]。本研究通過觀察不同手術對分散型乳腺結節患者的影響,結果發現,觀察組患者術中出血量顯著少于對照組,手術時間、術后瘢痕長度、切口愈合時間均顯著短于對照組,術后并發癥總發生率顯著低于對照組,從而證實了相較于常規乳腺結節切除術,應用麥默通微創旋切術可有效減小對分散型乳腺結節患者機體的創傷,縮短治療時間,且可減少術后并發癥的發生,更利于患者術后恢復。同時通過觀察兩組患者術后的疼痛情況與術后3個月的生存質量發現,觀察組患者術后1 d輕度疼痛占比與術后3個月生存質量評分均顯著高于對照組,術后1 d重度疼痛占比顯著低于對照組,原因可能為麥默通微創旋切術可通過多普勒超聲觀察到乳腺結節血供與位置,從而減少多次穿刺對周圍正常組織的損傷,降低術后患者的疼痛感,且對患者乳腺外形影響小,利于患者術后生存質量的提升[12-13]。
相關研究表明,圍術期患者多伴有一系列機體內環境的改變,引起機體出現相應的應激反應,繼而引發免疫抑制,不利于患者恢復[14]。而本研究通過進一步觀察麥默通微創旋切術對分散型乳腺結節患者免疫功能的影響發現,與術前比,術后1 d兩組患者CD4+百分比、CD4+/CD8+比值均顯著下降,但觀察組顯著高于對照組,則進一步說明了相較于常規乳腺結節切除術,麥默通微創旋切術可通過術前經彩超明確病灶位置、數量與大小,穿刺過程中減小對病灶周圍組織的損傷,從而加強了對乳腺血管的保護,且其對機體創傷小,進而減輕了手術引發的機體應激反應,減小對免疫功能的影響,對改善患者預后具有積極意義[15]。
綜上,相較于常規乳腺結節切除術,麥默通微創旋切術能夠有效減小對分散型乳腺結節患者機體的創傷,降低患者術后的疼痛感,減少并發癥的發生,從而縮短治療時間和術后瘢痕長度;同時其可減小對患者機體免疫功能的影響,提升患者術后的生存質量,利于患者預后的改善,但由于本研究選取的樣本數量較少,可能存在個體差異導致的結果不準確,因此,還需臨床擴大樣本來進一步驗證。

