環節式健康教育聯合成分輸血在產科大出血患者中的應用
楊保華,張明芳,劉小明
(修水縣第一人民醫院 江西修水332400)
相關調查顯示,中國孕產婦死亡率呈穩步下降趨勢,但城鄉仍存在較大差距,因此,醫療和社會需不斷進步,以進一步降低孕產婦死亡率[1]。2012年《中國衛生統計年鑒》相關數據顯示,孕產婦死亡的主要原因有產科出血、妊娠期高血壓、心臟病等,其中因產科出血導致的孕產婦死亡比例高達30%,居孕婦死亡原因的第一位[2]。產科大出血可發生于妊娠期和圍生期的任何時間,具有發病急、病情兇險等特征,大出血產婦可能出現休克等危象,嚴重威脅其生命安全[3]。目前臨床輸血相關技術正不斷改進和突破,成分輸血是將血液中的各種成分分離提純后靜脈輸入患者體內的治療方法,是治療產科大出血的主要手段,具有一血多用、針對性強、節約血源、效果好等優點,相較于輸全血,可避免血液浪費,盡可能地減少患者并發癥的發生[4]。同時,良好的護理方式也具有重要的臨床意義,環節式健康教育與傳統健康教育不同,其以患者為中心,環節漸進式開展護理工作,側重于護患間的交流溝通,并在此基礎上進行健康教育,根據患者具體情況制定相應護理策略,有利于建立良好的護患關系[5]。基于此,本研究將環節式健康教育聯合成分輸血應用于產科大出血患者中,取得了良好效果。現報告如下。
1 資料與方法
1.1 臨床資料 回顧性選取2017年1月1日~2020年12月31日本院產科開展成分輸血的60例大出血患者作為干預組;另選取同期本院產科開展成分輸血的31例大出血患者作為對照組。干預組年齡21~42(30.24±2.74)歲;單胎妊娠51例,多胎妊娠9例;初產婦48例,經產婦12例;產后出血量1000~3000(1674.58±246.74)ml。對照組年齡20~40(30.31±2.96)歲;單胎妊娠28例,多胎妊娠3例;初產婦24例,經產婦7例;產后出血量1000~3000(1618.58±273.26)ml。兩組患者一般資料比較差異無統計學意義(P>0.05)。本研究經醫院倫理委員會審批通過。
1.2 方法 兩組均行成分輸血治療,輸血期間護理人員密切監測患者血常規及凝血四項。發現患者出現產科大出血時,立即評估患者出血狀況,建立2~3條靜脈通路,采取面罩吸氧、抗休克、抗感染等治療措施,輸注晶體液和膠體液(4∶1)擴容,根據患者血紅蛋白值、紅細胞壓積、血小板計數及纖維蛋白原含量,輸入400~3600 ml成分血(懸浮紅細胞),首次劑量10~15 ml/kg,維持量5~10 ml/kg,體溫升高不明顯或出血不止的患者輸注冷沉淀(1 U/kg),對血小板<50×109/L的患者按照每個治療量10 U的標準輸注機采血小板。
1.2.1 對照組 實施常規護理干預措施。常規檢測患者生命體征,記錄患者出血情況,給予適當的飲食護理、用藥護理和心理護理。
1.2.2 干預組 在對照組基礎上實施環節式健康教育進行干預,具體措施如下。①成立專門護理小組,由經驗豐富的臨床醫生、護士、營養師和心理咨詢師組成,對孕產婦產科大出血相關知識及護理方法進行培訓。②護理小組成員主動與患者及其家屬溝通,了解患者受教育程度、病情嚴重程度及家庭背景,建立個性化健康檔案,向患者及家屬介紹院內環境,幫助患者快速適應新環境。③健康教育,住院期間向患者發放相關知識手冊,通過集中健康教育、一對一模式幫助患者了解產科出血的原因、過程、治療方法和注意事項,通過展示PPT、播放相關視頻、發放宣傳圖冊幫助患者養成健康的飲食和作息習慣,護理人員與患者溝通時應盡量采用通俗易懂的語言,耐心解答患者提出的問題,糾正患者錯誤認知,鼓勵患者間分享心得、互相支持,保持良好的心態。④當患者出現大出血后,立即配合醫生進行搶救。發生大出血的患者可能出現抑郁、焦慮等負性情緒,應及時對患者進行心理疏導,排解其不良情緒,囑患者家屬多陪伴患者,給予其關心和支持,提供溫暖和諧的治療環境。⑤出院前,護理人員向患者及其家屬講解出院后注意事項,根據患者具體情況制定個性化營養攝入方案,告知患者及家屬應多攝入蛋白質、富含鐵元素的食物,鼓勵患者病情穩定后下床適當運動。⑥出院后,護理人員以電話隨訪的形式了解患者預后情況,給予患者健康指導,督促患者遵醫囑進行適當的康復訓練。兩組患者均連續干預2周。
1.3 觀察指標 ①比較兩組生活質量:干預前后采用生活質量量表(SF-36)評估患者生活質量,該量表包括生理機能、生理職能、軀體疼痛、總體健康狀況、精力、社會功能、情感職能、精神健康共8個維度,得分越高表明患者生活質量越好。②比較兩組負性心理:分別于干預前后采用焦慮自評量表(SAS)、抑郁自評量表(SDS)評估患者負性心理,兩個量表均包括20個條目,每個條目分值1~4分,得分越高說明患者焦慮、抑郁情況越嚴重。③比較兩組滿意度情況:采用紐卡斯爾護理滿意度量表(NSNS)進行評估,該量表包括護理滿意度量表、護理經歷分量表、患者統計信息3個部分,使用Likert 5分量表法(1=非常不滿意,2=不滿意,3=一般,4=滿意,5=非常滿意),總分為整體滿意度評分(0~100分),<60分為不滿意,60~80分為一般,81~95分為滿意,>95分為非常滿意。總滿意度(%)=(非常滿意例數+滿意例數)/總例數×100%。④比較兩組并發癥發生情況:包括感染、貧血、席漢氏綜合征等。
2 結果
2.1 兩組干預前后SF-36評分比較 見表1。
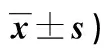
表1 兩組干預前后SF-36評分比較(分,

續表
2.2 兩組干預前后SAS評分、SDS評分比較 見表2。
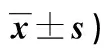
表2 兩組干預前后SAS評分、SDS評分比較(分,
2.3 兩組護理滿意度比較 見表3。

表3 兩組護理滿意度比較[例(%)]
2.4 兩組并發癥發生情況比較 見表4。

表4 兩組并發癥發生情況比較(例)
3 討論
我國重癥孕產婦轉入ICU的原因中最常見的為產后出血。“二孩政策”后,產后出血的發生率有所增加,因胎盤因素導致產科出血的發生率也顯著增加,其原因可能與高剖宮產率有關。剖宮產術后會造成瘢痕子宮和胎盤粘連、早剝,增加出血風險[6-7]。產科大出血是婦產科常見危急重癥,孕產婦妊娠期是特殊的生理時期,其機體各項功能下降,故產科出血易發展為大出血。大出血指累計出血量超過1000 ml。一旦發生大出血,說明患者機體凝血功能低下,創傷外科學研究證實,大量輸血可導致機體凝血功能低下或異常,這種情況下實施有檢驗凝血指標指導下的按需成分輸血可改善機體凝血功能,臨床治療效果較好[8-9]。產科大出血情況危急,及時搶救后也會對患者身心造成一定損傷。環節式健康教育以患者為中心,滿足患者個性化需求,強調護理工作的完整性,可幫助患者獲得更加科學、有效的護理服務,從而提高科室護理質量,促進疾病的恢復[10]。
本研究結果顯示,干預后兩組SF-36各維度評分均高于干預前(P<0.05),且干預組高于對照組(P<0.01);干預后兩組SAS評分、SDS評分均低于干預前(P<0.05),且干預組低于對照組(P<0.01)。表明將環節式健康教育聯合成分輸血應用于產科大出血患者的臨床治療,可有效提升患者生活質量,緩解患者焦慮、抑郁等不良情緒。原因在于環節式健康教育與傳統健康教育不同,其強調以護患間的交流溝通為前提,通過與患者及其家屬進行有效溝通,了解患者受教育程度、病情嚴重程度及家庭背景,以便護理人員對患者進行綜合評估,根據評估結果制定個性化教育方案,從而提高健康護理的針對性,避免無效護理措施和浪費護理資源,有利于建立良好的護患關系[11]。同時,在護理過程中依據個性化健康教育方案,循序漸進的原則,增加患者相關臨床知識,提升了醫護人員責任感,達到對患者進行全方位、全過程健康教育的目的。干預組護理總滿意度高于對照組(P<0.05);干預組并發癥總發生率低于對照組(P<0.05),表明環節式健康教育可有效提高產科大出血患者護理滿意度,提升護理質量。環節式健康教育可全面精準的為患者提高醫療服務水平,進一步保障治療效果,減少并發癥發生。
綜上所述,將環節式健康教育聯合成分輸血應用于產科大出血患者的臨床治療,可提升其生活質量和護理滿意度,緩解不良情緒,降低并發癥發生率。

