子午流注指導下膏摩聯合穴位貼敷治療阿片類藥物相關性便秘的臨床觀察*
吳 昊,唐 星,任秦有,張蘭會,耿碧竹,魏 瑩,鄭 瑾
(1.中國人民解放軍空軍軍醫大學第二附屬醫院,陜西 西安 710038;2.陜西中醫藥大學附屬西安中醫腦病醫院,陜西 西安 710038)
阿片類藥物相關性便秘(opioid-induced constipation,OIC)是癌痛患者口服阿片類藥物常見的并發生,發生率為80%~90%,臨床表現為團塊樣糞便、自主排便次數減少、排便費力、排便不盡感等,其發病機制主要為阿片類藥物與u受體結合導致腸排空延遲、腸腺體分泌減少、排便反射神經傳導降低[1-2]。現代醫學以藥物治療(導瀉、增加胃腸動力)、非藥物治療(灌腸)為主治療OIC,但效果不甚理想。中醫學認為OIC屬于“便秘”范疇,腫瘤癌痛患者多為晚期,病邪日久,氣血虧虛明顯,而現代研究發現阿片類藥物具有“辛燥”之性,口服日久更易引起陰液虧虛,腸道干結,失于濡養,從而導致便秘,因此OIC病因多以氣陰兩虛為主[3]。目前中醫治療OIC主要以中藥口服及中醫外治為主,其中中醫外治可通過藥物、器具、推拿手法等直接作用于患者皮膚、孔竅,使藥物直達病所,快速改善臨床癥狀,從而達到治療目的[4-5]。本研究采用自擬通便方膏摩聯合穴位貼敷治療OIC(氣陰兩虛證)取得了良好的療效,現報告如下。
1 資料與方法
1.1 診斷標準
1.1.1 西醫診斷標準 參照美國胃腸病委員會(American Gastroenterologieal Association,AGA)發布的羅馬Ⅲ診斷標準[6]:(1)排便費力(至少每4次排便中有1次);(2)排便為干球狀或硬便(至少每4次排便中有1次);(3)排便不盡感(至少每4次排便中有1次);(4)排便有肛門直腸阻塞感(至少每4次排便中有1次);(5)排便需要手法幫助(如用手指幫助排便、盆底支持)以促進排便(至少每4次排便中有1次);(6)排便次數<3次/周;(7)使用阿片類藥物≥1周。
1.1.2 中醫診斷標準 參考《便秘中醫診療專家共識意見(2017)》[7]與《中醫內科學》[8]“便秘”分型。氣陰兩虛證:大便干結,如羊屎狀,形體消瘦,心煩失眠,潮熱盜汗,腰酸膝軟,或糞質并不干硬,有便意,但臨廁排便困難,需努掙方出,掙得汗出短氣,便后乏力,體質虛弱,面白神疲,肢倦懶言,舌淡苔白或少苔,脈細數。
1.2 納入標準(1)癌痛患者并持續口服阿片類止痛藥;(2)年齡40~70歲;(3)符合羅馬Ⅲ診斷標準,且便秘病程持續3 d以上;(4)中醫辨證為氣陰兩虛證;(5)門診可行治療并可及時檢查者;(6)KPS評分>50分;(7)預計生存期>3個月;(8)簽署知情同意書。
1.3 排除標準(1)使用阿片類鎮痛藥以外的鎮痛藥;(2)腸梗阻引起的便秘;(3)正在參加其他臨床試驗;(4)有智力障礙,判斷疼痛強度有困難者;(5)對膏摩、穴位敷貼藥物過敏者。
1.4 研究對象 本研究經過中國人民解放軍空軍軍醫大學第二附屬醫院倫理委員會批準(院審2019091)。選擇2020年3月至2021年3月在中國人民解放軍空軍軍醫大學第二附屬醫院中西醫結合腫瘤科住院的腫瘤患者86例,均因癌痛口服阿片類藥物出現便秘,采用隨機數字表法分為治療組和對照組各43例。
1.5 治療方法 兩組均在出現OIC后繼續應用止痛藥。
1.5.1 對照組 予乳果糖口服液[Abbott Biologicals B.V.(荷蘭)國藥準字H20171057,15 mL/袋],早晚空腹口服,1袋/次,2次/d,連續10 d。
1.5.2 治療組 子午流注理論指導下予自擬通便方膏摩聯合穴位貼敷,根據子午流注經絡循行,大腸經循行時間為卯時05:00:00—07:00:00(穴位敷貼治療),小腸經循行時間為未時13:00:00—15:00:00(膏摩治療)。穴位敷貼:采用大黃(10 g)、芒硝(5 g)、萊菔子(10 g)磨粉按2∶1∶2進行配比,用凡士林將藥物和成糊狀,06:00:00—07:00:00之間(卯時)貼于神闕穴位,敷貼2~4 h后將其取下。膏摩:13:00:00—15:00:00(未時)進行膏摩治療,將自擬通便方中藥顆粒劑(黃芪30 g,麻子仁20 g,苦杏仁20 g,厚樸12 g,枳實9 g,當歸20 g,瓜蔞10 g,玄參10 g,生地黃20 g,1劑/d)以凡士林為黏合劑,將中藥用100 ℃熱水50 mL溶解(與凡士林比例為1.5∶1),并不斷攪拌至黏稠狀。操作方法:操作前1 h將膏摩藥物微波爐內加熱至50 ℃,均勻涂抹于腹部(以中脘穴為中心,半徑為5~10 cm,厚度為1~2 mm),施術者立于患者右側,以右手手掌平鋪于患者腹壁上,以中脘穴為中心采用順時針方向施以環形掌面揉法,方式由中心向外側,10~20次,然后點按中脘穴及雙側天樞穴位各15~20 s,力度由輕至重,點按深度3~5 cm,操作重復5次,時間15~20 min。1次/d,連續治療10 d。
1.6 觀察指標 觀察兩組患者Bristol糞便性狀評分、腸功能指數(bowel function index,BFI)、便秘患者生活質量量表評分、血清炎癥因子[胃動素(MTL)、P物質(SP)、生長抑素(SS)、血管活性腸肽(VIP)]、不良反應。
1.6.1 Bristol糞便性狀評分 治療前、治療后評價患者Bristol糞便性狀評分:根據大便性狀將其分為7個等級,1級為分離的硬團狀,計6分,2級為團塊狀,計5分,3級為不連續有裂縫的香腸便,計4分,4級為連續完整的香腸便,計3分,5級為軟的團塊,計2分,6級為泥漿狀,計1分,7級為水樣便,計0分[9]。
1.6.2 腸功能指數(BFI)治療前、治療后評價患者BFI:根據排便難易程度、排便不盡感及便秘總體感覺分為3個維度,每項0~100分,取平均值,分值越高表明便秘越嚴重[10]。
1.6.3 便秘患者生活質量量表評分(PAC-QOL)治療前、治療后評價患者PAC-QOL評分:評分項目分為28項(包括便秘感覺、便秘生活、便秘癥狀等),每項根據程度分5個等級,分別記1、2、3、4、5分,評分越高提示生活質量越差[11]。
1.6.4 血清炎癥因子 治療前、治療后檢測患者血清胃動素(MTL)、P物質(SP)、生長抑素(SS)、血管活性腸肽(VIP)含量。晨起空腹抽取患者靜脈血4 mL,3 000 r/min離心10 min,分離血清,按照ELISA試劑盒(南京卡米洛生物工程)操作步驟檢測血清MTL、SP、SS、VIP含量。
1.6.5 不良反應 觀察患者治療過程中是否出現皮膚痛癢、紅腫、水皰等表現;檢測患者血常規、肝功能、腎功能。
1.7 療效標準 參照《中藥新藥臨床研究指導原則(試行)》[12]擬定,完全緩解(CR):大便正常或與便秘前大便情況一致;部分緩解(PR):大便性狀正常或大便稍干,大便間隔72 h之內;輕微緩解(MR):排便間隔時間縮短24 h,大便性狀輕微改善;無緩解(NP):便秘癥狀無改善或加重。總緩解率=(CR+PR+MR)/例數×100%。
1.8 統計學方法 采用SPSS 19.0進行統計分析,計量資料以“均數±標準差”()表示,符合正態分布的計量資料比較采用t檢驗,非正態分布的計量資料比較采用秩和檢驗(校正),計數資料比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 基線資料 治療前兩組患者性別、年齡、病程、原發腫瘤、阿片類藥物日用量(轉換成嗎啡)、KPS評分比較,差異均無統計學意義(P>0.05),具有可比性。(見表1)
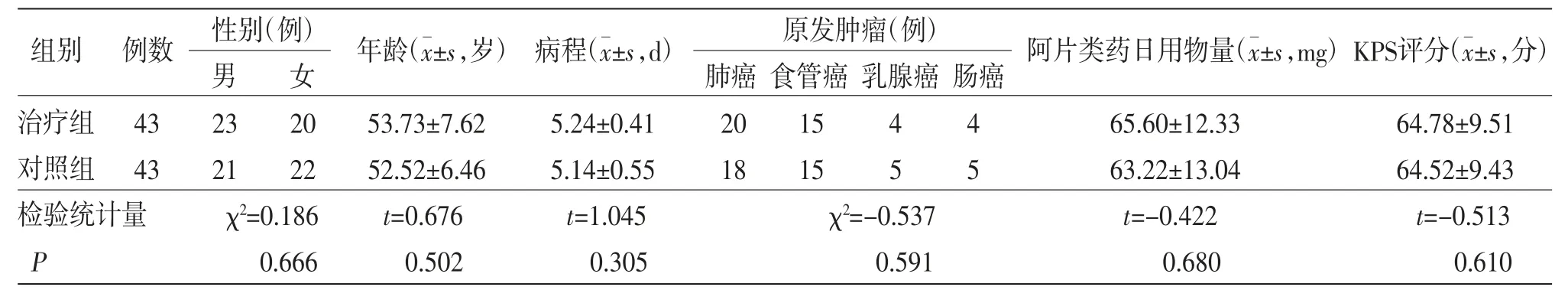
表1 兩組患者基線資料比較
2.2 兩組患者療效比較 治療組完全緩解率為37.21%(16/43),部分緩解為32.56%(14/43),總緩解率為88.37%(38/43);對照組完全緩解率為25.58%(11/43),部分緩解為18.60%(8/43),總緩解率為72.09%(31/43)。兩組總緩解率比較,差異有統計學意義(χ2=4.497,P=0.034),治療組優于對照組。(見表2)

表2 兩組患者療效比較(例)
2.3 兩組患者治療前后Bristol糞便性狀評分、腸功能指數、便秘患者生活質量量表評分比較 治療前,兩組患者Bristol糞便性狀評分、BFI、便秘患者生活質量量表評分比較,差異均無統計學意義(P>0.05),具有可比性;治療后,兩組患者Bristol糞便性狀評分、BFI、便秘患者生活質量量表評分均較治療前降低,差異均有統計學意義(P<0.05),且治療組患者治療后Bristol糞便性狀評分、BFI、便秘患者生活質量量表評分均低于對照組(P<0.05)。(見表3)
表3 兩組患者治療前后Bristol 糞便性狀評分、腸功能指數、便秘患者生活質量量表評分比較(,分)

表3 兩組患者治療前后Bristol 糞便性狀評分、腸功能指數、便秘患者生活質量量表評分比較(,分)
2.4 兩組患者治療前后血清胃動素(MTL)、P物質(SP)、生長抑素(SS)、血管活性腸肽(VIP)比較 治療前,兩組患者血清MTL、SP、SS、VIP水平比較,差異均無統計學意義(P>0.05),具有可比性;治療后,兩組患者血清MTL、SP水平均較治療前升高,血清SS、VIP水平均較治療前降低,差異均有統計學意義(P<0.05),且治療組患者治療后血清MTL、SP水平均高于對照組,血清SS、VIP水平均低于對照組,差異均有統計學意義(P<0.01)。(見表4)
表4 兩組患者治療前后血清MTL、SP、SS、VIP 水平比較()

表4 兩組患者治療前后血清MTL、SP、SS、VIP 水平比較()
2.5 不良反應 治療過程中對照組患者未出現不良反應,治療組患者治療過程中未出現明顯痛癢、紅腫、水皰皮膚反應。
3 討論
中重度癌性疼痛患者需要口服阿片類藥物,其中35%~80%患者因口服止痛藥出現不同程度便秘、惡心、嘔吐等胃腸功能障礙,便秘發生率為80%~90%。OIC嚴重影響患者的生活質量、治療依從性及對阿片類藥物治療的滿意度。目前歐洲姑息治療學會推薦以瀉藥預防OIC,主要包括傳統瀉藥(番瀉葉、麻子仁丸)、強瀉藥(乳果糖、硫酸鎂等),治療機制為改變腸道滲透壓及促進腸道運動,但是許多患者會出現對一種甚至多種瀉藥產生耐受,嚴重者引起脫水、腹脹和皮炎等不良反應,因此尋找合適的治法迫在眉睫。
OIC在中醫學中屬“便秘”范疇,病機為陰液虧虛,腸道干結,失于濡養。阿片類藥物止痛機制主要為藥物與體內的阿片受體結合發揮鎮痛作用,但是阿片類藥物與胃腸道u受體結合可抑制腺體分泌、延長胃排空,導致便秘發生,即OIC。《圣濟總錄·卷第九十七大便秘澀》云:“大便秘澀,概非一證,皆榮衛不調,陰陽之氣相持也……中有宿食也”,認為寒熱、氣血、陰陽偏盛偏虛均可導致便秘,其病機為各種因素導致的大便實邪積于腸道。《黃帝內經》提出“大腸者,傳導之官,變化出焉。”認為便秘發生與脾胃的運化功能相關,因此可從脾胃論治便秘。阿片類藥物主要為罌粟提取的生物堿及體內外的衍生物[13]。清代張璐《本經逢原》云:“罌粟,澀溫,微毒”。阿片類藥物以“辛溫”之性為主,主要作用于腸道,而OIC的病機為辛溫藥物外邪侵及腸道,燒灼腸道津液,腸道干結,無法濡養,癌瘤本身病邪日久,正氣虧虛,氣虛無力傳導,陰虛無力濡養,因此治療應以補氣滋陰為主。
子午流注理論[14-15]以“人與天地相應”的觀點為基礎,認為人體生理、病理變化及功能活動受自然界氣候、時辰變化影響而呈現一定的規律。根據這種規律,中醫學提出“因時施治”“按時針灸”“按時給藥”等治法。如《針灸大成》曰:“剛柔相配,陰陽結合,氣血循環,時穴開闔”,即選取經絡氣血旺盛時辰治療本經疾病效果更好。子午流注選擇卯時(05:00:00—07:00:00)大腸經氣血旺盛時進行穴位貼敷,藥物直達病所,具有行氣通腑的作用,并且穴位貼敷持續2~4 h,持續時間為胃經與脾經循行時間,脾經、胃經旺盛,利于氣血生化,調暢氣機,通腑導滯,可達到調補氣血、通腑導滯的作用;小腸經循行時間為未時(13:00:00—15:00:00),此時進行膏摩治療,小腸經氣旺盛,摩法不僅可以促進藥物滲透,還可以促使腸道蠕動,促進腸道排泄。兩者相合,具有行氣導滯、潤腸通便的作用。
膏摩是常用的中醫外治法之一,是指將中藥熬制成膏,將其涂在患者病變部位,通過手指點穴、按摩、熱敷等方式使藥物與手法相結合,雙重作用于患者病變部位和穴位,從而達到治療疾病的一種方法。穴位貼敷將藥物一定比例調和后貼敷于穴位上,從而達到治療疾病的目的。兩種外治方法在改善便秘癥狀方面,具有操作簡便,無不良反應,重復性強,療效顯著的優點。因此本研究采用自擬通便方膏摩聯合穴位貼敷治療OIC,其中自擬通便方中黃芪味甘,歸肺、脾經,具有補益脾肺氣優點,為君;麻子仁、苦杏仁,歸肺、大腸經,具有潤腸通便的作用,為臣;瓜蔞、玄參、當歸、生地黃具有清熱補血、滋陰潤腸的作用,為佐;厚樸、枳實行氣散結,消痞除滿,促進藥物直達病所,為使。現代藥理研究發現,麻子仁提取物麻子仁油可通過改善腸道pH值,促進腸道益生菌生長,并能夠刺激腸道黏膜,促進腸道蠕動從而具有瀉下的作用[16];厚樸提取物乙酸乙酯可通過提高小腸推進率,增加血清胃泌素,從而促進腸道蠕動增加瀉下作用[17];枳實提取物可興奮胃腸平滑肌,降低胃腸平滑肌張力,促進蠕動,緩解痙攣,升高血清胃泌素水平,從而具有通下作用[18]。穴位敷貼藥物主要為大黃、芒硝、萊菔子[19-21],其中大黃具有瀉熱毒、破積滯、行瘀血的作用;萊菔子味辛行散,消食除脹,降氣化痰,消食化積之中尤善行氣消脹,常用于治療大便秘結;芒硝具有瀉下通便、潤燥軟堅、清火消腫的作用。三者相合,具有行氣散結、破積通便的作用。現代藥理研究表明,大黃中蒽醌衍生物能興奮腸平滑肌,并抑制腸細胞膜上Na+、K+、ATP酶活性,增加腸內滲透壓,促進腸蠕動進而促進排便;芒硝具有消炎止痛、刺激腸蠕動、防止腸麻痹的作用;芒硝與大黃聯用可以促進局部代謝,增強消炎止痛之功。神闕穴位于肚臍正中,屬任脈要穴,與全身臟腑氣血關系密切。現代醫學認為肚臍處表皮角質層薄弱,屏障功能較弱,且臍周血供豐富,藥物易于在此處透過皮膚[22]。其中膏摩主要作用部位為腹部,腹部主要為腸管,點按穴位主要為中脘、天樞、關元。中脘穴屬奇經八脈之任脈,胃的精氣均匯聚于此,具有和胃氣、理中焦等作用,點按該穴位能緩解胃部痙攣,調理氣血,行氣導滯,促進胃腸蠕動。天樞穴為足陽明胃經腧穴,可調理脾胃運化,激發足陽明胃經元氣,促進胃腸功能恢復。關元穴為足三陰與任脈交匯穴,具有補助元氣的作用。穴位貼敷與膏摩均為臨床常用的治療便秘的外治法。兩者共同機理為在腹部局部施治,使藥物的有效成分經肌表充分吸收,在物理刺激及藥物的雙重作用下刺激腸道蠕動,加快腸內容物的傳導,從而達到治療便秘的目的。
現代醫學認為OIC的發病機制與阿片類藥物及u受體相關[23],OIC主要由阿片類藥物與中樞及外周神經阿片受體結合引起。阿片受體主要是u受體亞型,而胃腸道的u受體是產生OIC的主要原因。u受體直接作用于中樞阿片受體。刺激交感神經興奮,抑制腸神經系統內的神經傳遞,從而降低胃、膽道、腸消化液的分泌,抑制胃動素與P物質的分泌,增加生長抑素、血管活性腸肽的分泌,抑制腸道蠕動,引起便秘;u受體通過外周腸神經系統,降低胃腸肌層神經從的興奮性,抑制腸道分段運動的功能,最終引起胃腸動力下降,胃腸蠕動減慢,致使大腸內形成干燥而硬結的糞塊導致便秘。現代研究[24-25]發現乳果糖可通過促進血清胃動素分泌,升高血清P物質水平,降低生長抑素水平從而治療便秘。便秘發生可能與腸肽相關[26]。其中MTL與P物質屬于促進胃腸蠕動的腸肽,通過作用于腸神經,增加腸節段運動、胃內收縮,從而增加腸排空的作用;而VIP與SS屬于抑制性腸肽,可通過調控神經傳遞介質,抑制相關消化液的分泌,降低胃腸動力及蠕動從而產生便秘。研究表明MTL、P物質增加,以及SS、VIP降低與便秘的緩解相關。本研究發現OIC患者存在較高水平的血清SS與VIP,以及低水平的血清MTL與P物質。自擬通便方膏摩聯合穴位貼敷治療OIC機制可能為通過手法及藥物調節血清內腸肽水平,增加腸道蠕動及相關消化液的分泌促進大便排出,緩解便秘癥狀。
綜上所述,子午流注理論指導下自擬通便方膏摩聯合穴位貼敷治療阿片類藥物相關性便秘有良好的療效,其機制可能與調節血清內腸肽水平相關。

