改良全盆底重建術與陰式子宮切除及陰道壁修補術治療重度盆腔器官脫垂的療效與安全性對比
楊佳敏(河南省三門峽市中心醫院,河南 三門峽 472000)
盆腔臟器脫垂(POP)是一類由環境、職業、吸煙、分娩等各種原因使支持盆底組織脆弱,進一步使盆腔器官位置變化及功能受到影響的疾病,該疾病常伴有排尿或排便不適或炎癥等癥狀影響生活舒適體驗感[1-3]。目前臨床上的治療方法有非手術治療,但是僅限于輕、中度患者。治療重度POP患者的常用方法是手術治療,本研究探討了全盆底重建術和陰式子宮切除加以輔助陰道壁修補術兩種手術方法,并重在比較這兩種手術方法的療效和安全性。
1 資料與方法
1.1 一般資料 選取2019年1月-2021年1月在本院確診的120例重度POP患者。納入標準:①按照POP定量檢查標準(POP-Q)進行確診[4],分度大于等于Ⅱ度;②均為子宮脫垂;③患者隨訪及觀察依從性好;④未行激素替代治療在納入前。排除標準:①合并難控制的糖尿病、高血壓等疾病;②合并生殖系統惡性病變者;③大劑量激素使用者;④泌尿系統嚴重消退和生殖系統消退者。將所有重度POP患者采用完全隨機化分組法分為觀察組和對照組各60例。觀察組采用改良全盆底重建術治療的年齡范圍是42-81歲,平均(54.52±7.66)歲,POP-Q分級:Ⅱ度35例、Ⅲ度16例和Ⅳ度9例;29例的合并陰道前壁脫垂、17例的陰道后壁脫垂、壓力性尿失禁10例;對照組治療的年齡范圍是43-83歲,平均(55.26±6.89)歲,POP-Q分級:Ⅱ度34例、Ⅲ度18例和Ⅳ度8例;合并陰道前壁脫垂27例、陰道后壁脫垂19例、壓力性尿失禁12例。將兩組重度POP患者的一般資料進行比較,無顯著差異(P>0.05),具有可比性。本研究獲得患者知情同意并經醫學倫理委員會通過。
1.2 治療方法 兩組患者手術前均實行常規檢查,如:血常規、婦科超聲等。對照組使用陰式子宮全切加以陰道壁修補術治療重度POP患者:首先進行術前麻醉,然后在注入生理鹽水于宮頸陰道連接部至膀胱處直到形成水墊,接著在膀胱宮頸間隙和直腸間隙處進行鈍性分離,最后進行切除縫合。觀察組使用改良全盆底重建術治療重度POP患者:首先進行腰部麻醉,然后行手術治療按照全盆網片修復系統(Prolift),Prolift操作方法是在重度POP患者陰道膀胱間隙加上陰道直腸的間隙中將系統的補片分別放置,然后對它進行穩定、穿刺,聚合。手術期間保留重度POP患者的子宮。兩組重度POP患者手術后取平臥位3-6個月,尿管始終保留3-5天,保持大便通暢,外陰部位保持干凈,及時用抗生素預防感染。
1.3 觀察指標
1.3.1 手術一般情況 記錄手術一般情況:手術時間、術后住院天數、留置尿管時間、手術過程中出血量、殘余尿量等。
1.3.2 盆底功能 分別在術前和術后第6個月隨訪,采用盆底功能障礙問卷評價,包括結腸肛門、盆腔器官脫垂以及排尿三個困擾量表。根據困擾程度評分,0分為無癥候者、1分為有癥候不影響生活質量、2分為輕微影響、3分為中度影響和4分的重度影響,將每項目的平均分乘以25,再相加得出總評分(0-300分),評分越高表示越影響生活質量。
1.3.3 客觀療效 客觀療效[5]:根據POP-Q客觀評價手術療效,評價為客觀治愈是分期小于Ⅱ期,評價為復發是Ⅱ期及Ⅱ期以上。
1.3.4 并發癥 記錄所有重度POP患者分別在兩種手術后的發生的并發癥情況。
1.4 統計學處理 采用SPSS18.0統計學軟件進行數據分析,滿足正態分布且方差齊的計量資料采用(±s)表示,采用兩樣本獨立t檢驗比較組間差異,計數資料用率表示,采用χ2檢驗,P<0.05提示有統計學意義。
2 結果
2.1 重度POP患者手術臨床一般指標 兩組重度POP患者手術臨床一般指標比較:觀察組改良全盆底重建術治療重度POP患者手術時間、住院天數及術后留置尿管時間、術中出血量及殘余尿量均優于陰式子宮切除及陰道壁修補術治療的對照組(P<0.05),見表1。

表1 兩組重度POP患者手術臨床一般指標比較[n(%)]
2.2 重度POP患者手術前后的盆底功能 術前兩組重度POP患者盆底功能障礙問卷評價評分相似(P>0.05);術后6個月,兩組重度POP患者盆底功能障礙問卷評價評分較術前均下降(P>0.05),但是觀察組患者術后的盆底功能評分較手術前下降幅度更大(P<0.05),見表2。
表2 兩組重度POP患者手術前后的盆底功能情況比較(±s,分)

表2 兩組重度POP患者手術前后的盆底功能情況比較(±s,分)
注:與對照組比較,*P<0.05,差異有統計學意義。
組別(n=60) 手術前 手術后6個月觀察組 192.23±23.56 17.23±4.03*對照組 195.26±20.89 30.56±5.12*t 0.745 15.846 P 0.457 <0.001
2.3 重度POP患者手術后客觀療效 手術后隨訪重度POP患者6個月,改良全盆底重建術治療重度POP的觀察組59例客觀治愈,1例(1.67%)復發;陰式子宮切除及陰道壁修補術治療重度POP的對照組51例客觀治愈,9例(15.00%)復發(P<0.05)。
2.4 重度POP患者手術后并發癥 手術后隨訪6個月,觀察組并發癥的總發生率為8.33%顯著低于對照組重度POP患者的并發癥發生率21.67%(P<0.05),見表3。
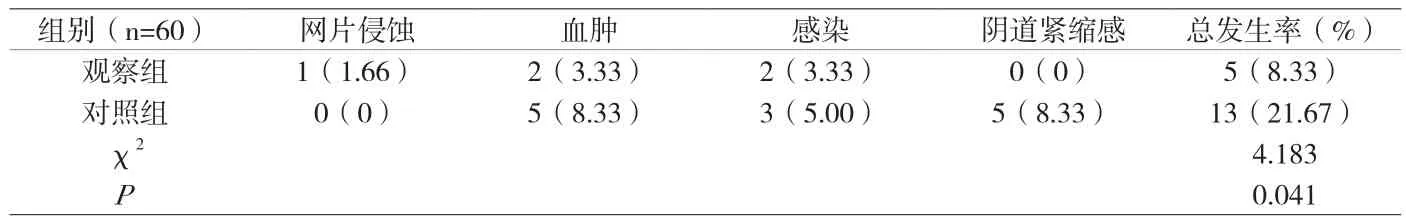
表3 兩組重度POP患者手術后并發癥發生情況比較[n(%)]
3 討論
盆腔器官脫垂的常見癥狀是陰道塊狀物脫出,并且會有不同程度的腰骶部酸痛或下墜感,影響生活[6]。隨著全盆底重建術的發展,逐漸完善并進一步改良,有修補盆底缺陷和組織替代的作用[7]。本研究就改良的全盆底基底組織重建術和陰式子宮切除術輔助上陰道壁修補術兩種手術進行比較。
本研究中,改良全盆地重建術治療重度POP的患者手術期間的臨床相關指標,如手術中住院天數、術中出血量、留置尿管時間、手術時間以及殘余尿量均優于對照組。可能是因為全盆底重建術手術切口小,盆腔臟器不割除,保持解剖的復位和盆腔的完整性。手術前后的盆底功能調查問卷評分結果顯示觀察組的術后評分明顯低于對照組,表明觀察組的手術對患者的生活質量影響明顯小于陰式子宮切除加陰道壁修補術治療組的患者。手術后進行6個月隨訪,得到的客觀療效結果顯示,改良全盆底重建術治療重度POP的患者復發率明顯小于使用陰式子宮切除加陰道壁修補術的患者復發率,明顯減少了患者術后困擾。可能是因為對照組術中子宮及部分陰道壁被切除,使盆底失去了與整體的牽扯聯系性,故術后復發率大。根據手術后并發癥結果顯示,觀察組患者術后血腫、感染等并發癥發生率為8.33%明顯低于觀察組的21.67%,因為觀察組保護陰道組織的完整性高,網片平坦整齊、張力不顯著,吸收縫合線縫在一起,瘢痕數量減少并顯著性降低。陰道切口盡量小、避免縫合陰道黏膜。提示使用改良全盆底重建術術后體驗感更好,安全系數更高。
綜上所述,改良的全盆底基底組織重建術治療重度POP患者在療效和安全性上更加優于使用陰式子宮切除加陰道壁修補術治療。故在臨床治療重度POP患者上,更加推薦改良全盆底重建術。

