膀胱副神經節瘤合并動脈瘤一例
黃燕濤,冷媛媛,仲建全,呂敏麗,明志強,黃文佳
病例資料患者,女,78歲。腰痛伴血尿一周就診,無肉眼血尿,無腰部壓脹痛及絞痛,否認高血壓病史,入院時血壓156/89 mmHg。超聲示膀胱左側壁大小約2.2 cm×1.7 cm弱回聲,其內可見稍豐富血流信號(圖1)。腹部CT掃描示膀胱左后壁一葫蘆狀軟組織密度影突向膀胱內,大小約2.1 cm×1.2 cm,增強掃描呈不均勻明顯強化:靠前上部分病灶強化程度低于靠后下部分病灶,靠后下部分區域病灶強化程度與鄰近血管相近,病灶周圍見較多迂曲增粗血管影(圖2~6)。激素檢測(兒茶酚胺、腎上腺素、去甲腎上腺素)為陰性。全麻下行“經尿道膀胱腫瘤剜除術”,術中見膀胱左側壁一1.5 cm×1.0 cm實性結節狀新生物,滋養血管豐富,表面粘膜光滑,基底較寬,有一滋養血管迂曲擴張,在新生物旁形成大小約2.0 cm×1.5 cm的血管瘤樣病變,二者呈葫蘆狀相連。術后病理診斷:膀胱副神經節瘤合并動脈瘤。
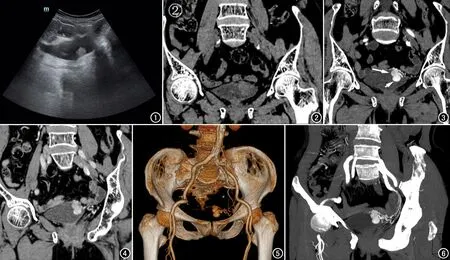
圖1 超聲示膀胱左側壁結節狀弱回聲。 圖2 CT平掃示膀胱左側壁結節影,CT值43~55 HU。圖3 動脈期示病灶呈葫蘆狀,靠前上部分結節(長箭)CT值約185 HU,靠后下部分結節(短箭)CT值約266 HU,膀胱左后部分區域見增粗迂曲血管影,其CT值約247 HU。 圖4 靜脈期示靠前上部分結節CT值約112 HU,靠后下部分結節CT值約144 HU,鄰近血管CT值約159 HU。 圖5 容積再現示病灶部分與左側髂內動脈遠端分支相連,相應區域血管明顯迂曲增粗。 圖6 最大密度投影示靠前上部分區域病強化程度低于周圍血管,后下部分區域病灶與鄰近血管相連且強化程度與之較一致。
討論膀胱副神經節瘤合并動脈瘤在國內外文獻中均未見報道,其發生機制尚不明確,可能與其間質具有豐富的毛細血管有關[1-7],致使血管分布不均勻或壓力升高,從而導致腫瘤供血動脈瘤樣擴張,但有待于進一步研究。
本病例臨床上主要表現為腰痛伴血尿,而無排尿后血壓升高、頭昏、心悸等典型膀胱副節瘤征象,相關激素檢測無異常;CT掃描示病灶呈葫蘆狀軟組織密度,增強掃描病灶前上及后下兩部分在強化程度上具有較大差別:靠后下部分區域病灶與周圍增粗血管相連,增強掃描呈明顯均勻強化,其強化方式及程度與相連血管相近;靠前上部分病灶與膀胱壁相貼,其強化程度明顯弱于靠后下部分區域病灶;表明兩者起源不同,前者與血管相關,而后者多起源于膀胱壁;但在術前閱片時由于對病灶觀察不仔細,未能將兩者區別開來,同時臨床癥狀不具有特征性,從而誤診為動脈瘤。
膀胱副神經節瘤臨床上雖少見,若具有排尿后血壓升高、頭昏等癥狀,腎上腺素、兒茶酚胺等分泌異常,CT表現為富血供占位,診斷難度不大[8-12];但對于其繼發動脈瘤者,兩者容易混淆而誤診,影像學征象觀察結合臨床及相關實驗室檢查,對準確診斷有較大幫助。

